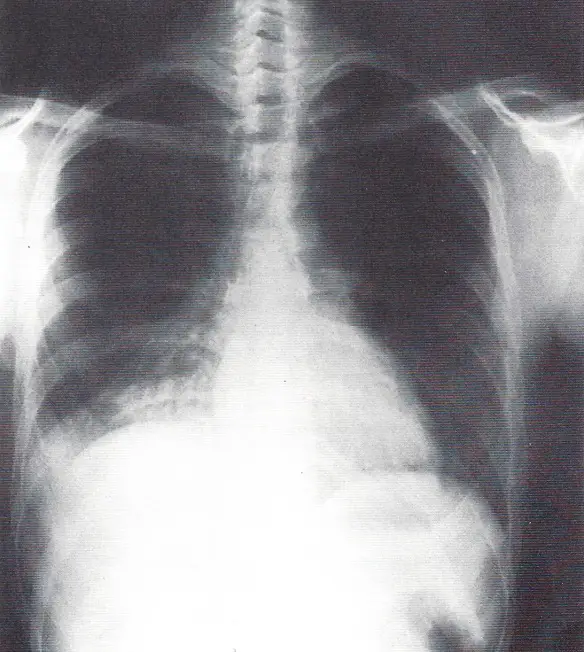
Radiografia del torace di un paziente con embolia polmonare che mostra l’elevazione dell’emidioframma destro e la radiopacità del lobo polmonare inferiore destro secondaria ad atelettasia
Con “malattia polmonare tromboembolica” o “tromboembolia polmonare” (da cui l’acronimo TEP) in medicina ci si riferisce alla ostruzione vascolare dei vasi sanguigni polmonari causata da coaguli ematici (trombi) che, dopo essersi staccati dalla parete del vaso di origine, hanno viaggiato attraverso il sistema venoso fino ai vasi sanguigni dei polmoni (embolizzazione). In questo articolo ci occuperemo in particolare della diagnosi di tromboembolia polmonare, che si serve di numerosi strumenti tra cui anamnesi, esame obiettivo, esami di laboratorio, spirometria e diagnostica per immagini.
IMPORTANTE: Sebbene i tromboemboli possano formarsi quasi in qualsiasi punto nell’apparato cardiocircolatorio, la maggioranza di essi origina a livello delle vene profonde degli arti inferiori, quindi nei pazienti con trombosi venosa profonda o TVP: tutti i sintomi e segni di TVP sono un importante campanello d’allarme che dovrebbe indurre il medico a valutare l’eventuale presenza anche di embolia polmonare (vedi ultimo paragrafo).
Anamnesi
All’anamnesi, il sospetto clinico si basa sul riscontro di sintomi come dispnea ad insorgenza improvvisa, dolore toracico, sincope, tosse con emottisi e febbre sopra i 38 °C.
Esame obiettivo
Tra i segni più frequenti troviamo cianosi, turgore delle giugulari, tachicardia, polipnea e ipotensione che se grave può determinare shock cardiogeno. L’ispezione è, il più delle volte, normale ma se i coaguli sono di grandi dimensioni, possono essere evidenti i segni obiettivi del sovraccarico ventricolare destro (ad esempio distensione della vena
giugulare). Le estremità inferiori sono spesso normali ma possono mostrare edema e dolenzia associati alla presenza di una trombosi venosa profonda. I reperti respiratori del paziente possono, invece, non modificarsi significativamente, oppure possono udirsi rantoli e sibili localizzati. È possibile, inoltre, udire uno sfregamento pleurico, specialmente in presenza di un infarto polmonare con coinvolgimento pleurico. La percussione toracica è solitamente normale, mentre all’auscultazione cardiaca è possibile identificare un tono di chiusura polmonare intenso (P2), come parte del
secondo tono (S2) ed uno sdoppiamento di S2.
Dati di laboratorio e dati emodinamici
E’ importante valutare la concentrazione plasmatica del d-dimero: esso è un prodotto di degradazione della fibrina ed è un indice del fatto che sta avvenendo la lisi di un trombo. Valori normali hanno un alto valore predittivo negativo (indicano cioè l’assenza di malattia). È un esame altamente sensibile (95%) ma scarsamente specifico (50%). Per approfondire: D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
L’inserimento di un catetere a palloncino mostra classicamente un aumento della pressione polmonare (PAP) e della pressione venosa centrale (CVP), con una pressione di incuneamento capillare polmonare (PCWP) normale. Bassi valori della PCWP si evidenziano, invece, quando un’occlusione significativa dell’arteria polmonare porta all’inadeguato riempimento delle sezioni sinistre del cuore.
I dati emogasanalitici mostrano, solitamente, una alcalosi respiratoria non compensata, con una lieve/moderata ipossiemia ed un aumentato gradiente alveolo-arterioso di ossigeno.
La visualizzazione del rapporto [V/Q] evidenzia l’esistenza di una differenza tra la distribuzione alveolare del tracciante radioattivo inalato (xenon-133) e la distribuzione capillare polmonare dell’albumina radioattiva marcata con iodio o tecnezio. Infatti, i soggetti sani mostrano una distribuzione uniforme della ventilazione e della perfusione, mentre un reperto tipico dell’embolia polmonare è una normale ventilazione associata ad un difetto lobare o segrnentale della perfusione. Un equilibrio tra ventilazione e perfusione, come ad esempio quello che si verifica nella polmonite, non è diagnostico di embolia polmonare. Una normale perfusione valutata alla scintigrafia esclude virtualmente la diagnosi di malattia polmonare tromboembolica (20), mentre una normale ventilazione in presenza di alterata perfusione in almeno due segmenti, oppure una alterata perfusione lobare, è indicativa per una diagnosi di embolia polmonare con una accuratezza del 95%.
Emogasanalisi
Diagnostica per immagini
La radiografia del torace è spesso normale, oppure mostra delle anomalie non specifiche come i segni dell’oligoemia oppure un versamento pleurico, più spesso localizzato nei campi polmonari medio ed inferiore (vedi immagine in alto nell’articolo). La distensione vascolare polmonare può essere determinata dall’ipertensione polmonare e può rendersi evidente sotto forma di un tenue restringimento vascolare localizzato in un’area di ridotta perfusione posta distalmente all’embolo (segno di Westermark).
L’angiografia polmonare ha a lungo costituito il “gold standard” diagnostico essendo in grado di mostrare l’entità del coinvolgimento vascolare. In questa metodica, attraverso un catetere posizionato in arteria polmonare viene iniettato del mezzo di contrasto, registrando poi il suo passaggio attraverso la circolazione polmonare. Sono due i segni diagnostici di embolia polmonare: l’improvvisa interruzione di un vaso oppure la presenza di difetti di riempimento intraluminali. L’esecuzione dell’angiografia richiede, però, il cateterismo di grosse vene e la manipolazione di cateteri all’interno delle sezioni destre del cuore; le complicanze derivanti da queste manovre rendono tale metodica strumentale l’ultima scelta nella diagnosi di embolia polmonare .
La tomografia computerizzata (TC) spirale ha ormai completamente sostituito l’angiografia tradizionale: essa permette la visualizzazione diretta dell’embolo dopo iniezione di mezzo di contrasto.
Ecocolordoppler degli arti inferiori: poiché la maggioranza dei pazienti con embolia polmonare accertata ha una trombosi venosa profonda, l’ecografia venosa con test di compressione ma soprattutto con tecnica ecodoppler è largamente utilizzata soprattutto nei pazienti con quadro scintigrafico polmonare non diagnostico.
Elettrocardiogramma (ECG)
L’elettrocardiogramma (ECG) è frequentemente normale ma mostra inevitabilmente una tachicardia sinusale. Le modificazioni indicative di un sovraccarico delle sezioni destre del cuore, come la deviazione assiale destra e l’onda P di tipo polmonare, compaiono relativamente poco di frequente, mentre un reperto relativamente più comune è costituito dalla presenza di contrazioni ventricolari premature.
Diagnosi di trombosi venosa profonda
La trombosi venosa profonda, se asintomatica, viene spesso diagnosticata tardivamente e solo quando si verifica una embolia polmonare e/o una sindrome post-flebitica. La diagnosi viene sospettata all’anamnesi ed all’esame obiettivo. Segni e sintomi di trombosi venosa profonda all’arto inferiore (gamba e coscia), da tener presenti in caso di sospetto di embolia polmonare, sono:
- edema (gonfiore);
- tosse e starnuti determinando incremento della pressione venosa danno dolore al polpaccio e alla caviglia (segno di Louvel);
- in posizione distesa si apprezza la turgidità delle vene della faccia interna della gamba: la Grande Safena dilatata per compenso emodinamico (segno di Pratt).
- febbre ma non sempre;
- cute cianotica (bluastra) nella zona interessata;
- cute calda nella zona interessata;
- muscoli induriti e dolenti (segno di Bauer);
- percussione della tibia col dito dolorosa (segno di Liscker);
- aumento della frequenza cardiaca ma non sempre;
- sensazione di pesantezza all’arto interessato;
- dolore alla coscia;
- arto gonfio.
La diagnosi di trombosi venosa profonda è confermata soprattutto con la visualizzazione del trombo all’ecografia con colordoppler. Gli esami di laboratorio (esami del sangue) consentono di individuare eventuali patologie della coagulazione a monte della TVP e soprattutto consentono di seguire l’efficacia delle terapie. I dati più importanti derivano da: ematocrito, trombociti, tempo di Protrombina, INR, fibrinogeno, d-dimero. Se la sintomatologia è indicativa di un’embolia polmonare, è necessario indagare con ulteriori esami di imaging, ad esempio scintigrafia; RX torace, spirometria, risonanza magnetica e/o angio-TC polmonare.
I criteri di Wells
Per fare una corretta diagnosi di embolia polmonare, è necessario scegliere per ogni paziente la giusta strategia che dovrebbe essere organizzata analizzando il rischio specifico di TEP di ogni singolo caso che può essere calcolato tramite il punteggio di Wells che divide i pazienti ad alta e a bassa probabilità a seconda del risultato ottenuto (se >7 si intende alta probabilità):
| criterio | punteggio |
|---|---|
| Segni clinici di TVP | +3 |
| Altre diagnosi differenziali meno probabili | +3 |
| Frequenza cardiaca > 100 battiti/min | +1,5 |
| Pregressa TVP o TEP | +1,5 |
| Recente (4 settimane) intervento chirurgico, o immobilizzazione >3 giorni | +1,5 |
| Neoplasia | +1 |
| Emottisi | +1 |
- Probabilità clinica
- <2 punti: bassa
- 2-6 punti: intermedia
- ≥6 punti: alta
- Percorso diagnostico
- Rischio basso → misurare il d-dimero. Se negativo si esclude la TEP, se positivo si procede con la TC spirale (o la scintigrafia polmonare perfusionale se ci sono controindicazioni) che confermerà o meno la patologia
- Rischio alto → eseguire TC spirale (o scintigrafia polmonare perfusionale).
Per approfondire:
- Embolia polmonare: massiva, diagnosi, da tumore, terapia, prognosi, mortalità, prevenzione
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo, embolo, coagulo, embolia, trombosi, aterosclerosi, placca
- Differenza tra trombo e placca aterosclerotica
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Perché la frattura di femore può portare alla morte del paziente?
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Malattia da decompressione: terapia e fisiopatologia
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
