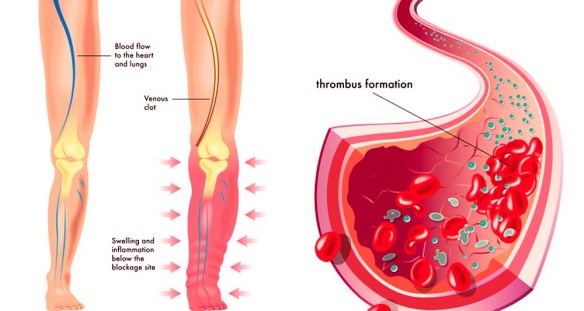
 Con “malattia polmonare tromboembolica” o “tromboembolia polmonare” (da cui l’acronimo TEP) in medicina ci si riferisce alla ostruzione vascolare dei vasi sanguigni polmonari causata da coaguli ematici (trombi) che, dopo essersi staccati dalla parete del vaso di origine, hanno viaggiato attraverso il sistema venoso fino ai vasi sanguigni dei polmoni (embolizzazione). In questo articolo ci occuperemo in particolare del trattamento della tromboembolia polmonare.
Con “malattia polmonare tromboembolica” o “tromboembolia polmonare” (da cui l’acronimo TEP) in medicina ci si riferisce alla ostruzione vascolare dei vasi sanguigni polmonari causata da coaguli ematici (trombi) che, dopo essersi staccati dalla parete del vaso di origine, hanno viaggiato attraverso il sistema venoso fino ai vasi sanguigni dei polmoni (embolizzazione). In questo articolo ci occuperemo in particolare del trattamento della tromboembolia polmonare.
Obiettivi della terapia
La terapia della tromboembolia polmonare ha lo scopo di:
- assicurare le funzioni principali dell’organismo;
- trattare l’occlusione vascolare;
- trattare le conseguenze polmonari ed emodinamiche determinate dall’occlusione vascolare;
- prevenire la recidiva del fenomeno tromboembolico.
Farmaci
La terapia anticoagulante basata sull’impiego di eparina per via endovenosa costituisce la più comune forma di trattamento iniziale. L’eparina inattiva la trombina ed il fattore X della coagulazione ed inibisce la aggregazione piastrinica, inibendo così la formazione di nuovi trombi. Gli anticoagulanti orali come i derivati cumarinici, il
warfarin sodico ed i dicumarolici vengono, invece, utilizzati per la terapia a lungo termine.
L’anticoagulazione determinata dalla terapia eparinica viene monitorizzata mediante il tempo di tromboplastina parziale (PTT), mentre quella secondaria alla terapia con anticoagulanti orali viene monito rizzata mediante il tempo di protrombina (PT).
Inizialmente viene utilizzato un trattamento eparinico che viene continuato per 5-10 giorni finché il PT non si sia stabilizzato nei limiti terapeutici. La durata del trattamento cumarolico varia, invece, in funzione della probabilità di recidiva della trombosi. I pazienti con tromboembolia secondaria ad una causa facilmente identificabile e non associata a fattori di rischio di recidiva, vengono, infatti, solitamente trattati per 3-6 mesi, mentre in caso di recidiva del processo tromboembolico può rendersi necessario un trattamento della durata di anni.
Sebbene gli anticoagulanti prevengano la neoformazione di trombi e la crescita di quelli già formati, essi mostrano una scarsa capacità di dissolvere i trombi già formati. La somministrazione di farmaci trombolitici come la streptochinasi e l’urochinasi determina, invece, la lisi delle formazioni trombotiche di recente formazione ed aiuta a ripristinare la pervietà del vaso. Poiché questi farmaci determinano la lisi di qualunque coagulo ematico neoformato, aumentando il rischio di sanguinamento, controindicazioni al loro impiego sono costituite da recenti interventi chirurgici, ulcere gastrointestinali, ictus cerebrale ed il recente espletamento di un parto. I farmaci trombolitici sono più spesso utilizzati nei pazienti in cui la trombosi determina una significativa compromissione emodinamica. Il trattamento trombolitico presenta maggiore efficacia durante i primi 5 giorni dall’episodio embolico ed è solitamente seguito dalla somministrazione di eparina e quindi di warfarin sodico.
Complicanze delle terapie con eparina
Le complicanze delle terapie epariniche comprendono l’emorragia, la trombocitopenia (meno comune con l’eparina a basso peso molecolare), l’orticaria e, di rado, la trombosi e l’anafilassi. L’uso a lungo-termine dell’eparina non frazionata provoca ipokaliemia, aumento degli enzimi epatici e osteopenia. Di rado, l’eparina non frazionata somministrata SC causa una necrosi cutanea. I degenti in ospedale e possibilmente anche i pazienti ambulatoriali devono essere valutati per l’eventuale sanguinamento con emocromo seriati e, dove appropriato, con il test per il sangue occulto nelle feci.
Farmaci trombolitici (fibrinolitici)
La streptochinasi, l’urochinasi e l’alteplase lisano i coaguli e possono prevenire con maggiore efficacia la sindrome postflebitica rispetto alla sola eparina, ma il rischio di sanguinamento è più elevato che con l’eparina. Il loro uso è in fase di studio in, in particolare nei pazienti con embolia polmonare e disfunzione ventricolare destra e in combinazione con trombectomia meccanica percutanea per la trombosi venosa profonda prossimale estesa. La terapia con trombolitici da sola può essere indicata in caso di grandi emboli prossimali, soprattutto a livello delle vene ileofemorali e in caso di phlegmasia alba o cerulea dolens. La somministrazione locale di terapia trombolitica con catetere a permanenza (in corso di trombectomia percutanea) può essere preferibile alla somministrazione endovenosa.
Chirurgia
La rimozione chirurgica di un’embolia polmonare massiva non è probabilmente più efficace della terapia trombolitica e, poiché il tasso di mortalità secondario a questa procedura è di circa il 60%, essa viene utilizzata soltanto come ultima risorsa terapeutica. Dall’avvento della moderna terapia anticoagulante, le metodiche di interruzione della vena cava inferiore mediante legatura chirurgica, impianto di clip oppure di dispositivi cavali sagomati sono divenute desuete. Queste procedure
limitano l’ingresso di coaguli ematici all’interno del circolo polmonare bloccando la loro via di ingresso dalle vene degli arti inferiori. L’interruzione della vena cava è più utile in caso di recidiva dopo scoagulazione oppure nel caso in cui la anticoagulazione sia controindicata.
Filtro cavale
In caso di paziente con trombosi venosa profonda, può essere utile prendere in considerazione l’applicazione di un filtro cavale, una tecnica che consiste nel proporre un filtro alla vena cava in casi molto selezionati oppure quando è controindicato il trattamento anticoagulante o quando, nonostante il trattamento farmacologico, la trombosi venosa profonda è recidivante con alto rischio di embolia o quando sono dimostrabili alle indagini iconografiche lembi di coagulo flottanti e minacciosi di distacco.
Trattamenti di supporto
In aggiunta alla terapia specifica, i pazienti affetti da tromboembolia polmonare possono necessitare di ulteriori trattamenti di supporto. In presenza di ipossiemia si può somministrare ossigeno. L’eliminazione dell’anidride carbonica costituisce raramente un problema in questo tipo di patologia; in ogni caso, comunque, se l’embolia polmonare è massiva e porta alla comparsa di insufficienza respiratoria, il paziente può trarre beneficio dalla intubazione e dalla ventilazione meccanica. Se si sviluppa ipotensione arteriosa severa è consigliabile una espansione di volume e la somministrazione di dopamina per mantenere una adeguata pressione di perfusione.
Profilassi
Poiché la tromboembolia polmonare costituisce una patologia relativamente comune e potenzialmente grave è estremamente importante attuare una profilassi per i pazienti ad alto rischio di recidive. L’impiego di calze elastiche standard e la precoce mobilizzazione dopo un intervento chirurgico offrono un beneficio profilattico di valore non accertato. I tre metodi dimostratisi invece sicuramente utili nel prevenire la tromboembolia polmonare, comprendono l’uso di eparina a basse dosi, di warfarin
sodico e di mezzi di compressione venosa. Due-tre dosi di eparina al giorno per via sottocutanea sono efficaci nella maggior parte dei pazienti a rischio per immobilizzazione post-chirurgica e nel post-infarto miocardico. Analogamente, allo scopo di prevenire le recidive trombotiche, viene utilizzato comunemente il warfarin sodico dopo una fase di iniziale terapia eparinica. Efficace, invece, nel ridurre l’incidenza di formazione di trombi a livello degli arti inferiori è l’impiego di mezzi di compressione venosa esterna in cui un manicotto riempito di aria viene alternativamente gonfiato e sgonfiato. Questa metodica è specialmente utile in quei pazienti che sono a rischio per sanguinamento da terapia anticoagulante. Da notare che recentemente le eparine a basso peso molecolare, come enoxaparina, che si ottengono per separazione chimica dall’eparina standard, hanno mostrato un superiore rapporto rischio/beneficio rispetto alla stessa eparina standard.
Per approfondire:
- Embolia polmonare: massiva, diagnosi, da tumore, terapia, prognosi, mortalità, prevenzione
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo, embolo, coagulo, embolia, trombosi, aterosclerosi, placca
- Differenza tra trombo e placca aterosclerotica
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Perché la frattura di femore può portare alla morte del paziente?
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Malattia da decompressione: terapia e fisiopatologia
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
