 I traumi rappresentano attualmente uno dei più gravi problemi di salute pubblica in tutto il mondo: nei paesi industrializzati rappresentano la principale causa di morte nella fascia di età inferiore ai 40 anni e la terza causa di morte in assoluto, dopo le cardiopatie ed il cancro. In circa un quarto dei casi, i traumi determinano una invalidità che richiede l’allettamento del paziente, che deve essere sottoposto a complesse cure ed a un periodo di riabilitazione. Data la giovane età della maggior parte di questi pazienti, i traumi sono responsabili – dal punto di vista economico – di una disabilità e di una perdita di produttività complessivamente più gravi anche rispetto alle cardiopatie ed al cancro considerati assieme.
I traumi rappresentano attualmente uno dei più gravi problemi di salute pubblica in tutto il mondo: nei paesi industrializzati rappresentano la principale causa di morte nella fascia di età inferiore ai 40 anni e la terza causa di morte in assoluto, dopo le cardiopatie ed il cancro. In circa un quarto dei casi, i traumi determinano una invalidità che richiede l’allettamento del paziente, che deve essere sottoposto a complesse cure ed a un periodo di riabilitazione. Data la giovane età della maggior parte di questi pazienti, i traumi sono responsabili – dal punto di vista economico – di una disabilità e di una perdita di produttività complessivamente più gravi anche rispetto alle cardiopatie ed al cancro considerati assieme.
Fisiopatologia dei traumi toracici: lesioni della parete toracica
Le lesioni cutanee sono raramente fatali (con l’eccezione delle ustioni), ma possono rappresentare un’importante fonte di morbilità. L’enfisema sottocutaneo, evenienza frequente in caso di trauma toracico, è in genere secondario ad una perdita di aria da parte di una tratto di via aerea danneggiato. I’aria si fa strada lungo i grossi vasi ed i piani fasciali fino al mediastino e, quindi, ai tessuti molli del collo e del torace. L’enfisema sottocutaneo rappresenta in genere solo un problema temporaneo e “cosmetico”, in considerazione della distensibilità cutanea. Comunque, indica la presenza di un problema di base, che potrebbe anche essere pericoloso quoad vitam. Ferite a torace aperto o “aspirative” possono comportarsi come valvole unidirezionali, consentendo l’ingresso di aria durante l’inspirazione, ma non la fuoriuscita durante l’espirazione. Ne può derivare uno pneumotorace, che può rapidamente aggravarsi verso la condizione, fatale, del pneumotorace ipertensivo. Una ferita a torace aperto di calibro uguale o superiore a quello della glottide può essere responsabile di una insufficienza respiratoria, perché costituisce di fatto una “via aerea più efficiente” tra torace ed atmosfera. La riduzione del volume polmonare e della ventilazione alveolare ed il disaccoppiamento ventilazione/perfusione (V/Q) indotti da una ferita a torace aperto con pneumotorace, possono provocare una insufficienza respiratoria ed uno shock.
Le fratture clavicolari rappresentano solo di rado un problema clinico, a meno che le estremità appuntite dell’osso fratturato non lacerino i vasi sanguigni vicini, il plesso brachiale o il polmone: ciò accade in caso di fratture scomposte e/o esposte.
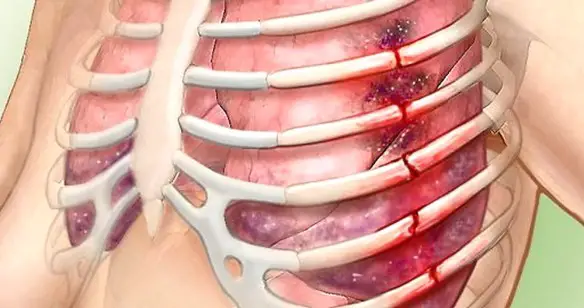
Le fratture costali sono più frequenti negli adulti che nei bambini, in relazione alla maggiore elasticità della cartilagine condrocostale di questi ultimi. Al contrario, le coste dei pazienti anziani sono più fragili e si rompono con maggiore facilità a seguito di un impatto. Le fratture della prima o della seconda costa sono rare, per la protezione offerta dalle ossa e dagli altri tessuti della spalla. Un trauma sufficientemente intenso da fratturare la prima e la seconda costa si associa in genere a gravi lesioni a carico della testa, del collo, del polmone, dei grandi vasi, dell’albero tracheobronchiale. Le coste dalla quinta alla nona si fratturano spesso ad un livello compreso tra l’arco posteriore e la linea ascellare media. Impatti molto intensi su aree limitate della superficie toracica possono provocare la frattura di una o più coste, con penetrazione di queste ultime all’interno della pleura e conseguente emotorace, pneumotorace, emopneumotorace. Traumi che determinano la frattura delle coste dalla nona alla undicesima possono essere responsabili di contemporanee lesioni addominali ed associarsi più frequentemente ad emorragie intra-addominali ed a shock, per lacerazioni epatiche o spleniche. Le fratture costali spesso causano dolore, respiro superficiale, attenuazione della tosse ed atelettasie. Dal 50 al 70 dei pazienti con fratture costali multiple vanno incontro a complicanze come pneumotorace, emopneumotorace, torace “flail”, contusione polmonare o cardiaca e lesioni addominali.
Le fratture sternali ed i distacchi costocondrali sono spesso il risultato di una brusca decelerazione conseguente ad un impatto a carico della parete toracica anteriore, durante un incidente automobilistico. Le lesioni toraciche si associano spesso a torace “flail”, contusione cardiaca, rotture dei grossi vasi o tracheobronchiali. Le fratture sternali si localizzano più frequentemente a livello della giunzione tra manubrio e corpo, oppure decorrono trasversalmente lungo il corpo dello sterno.
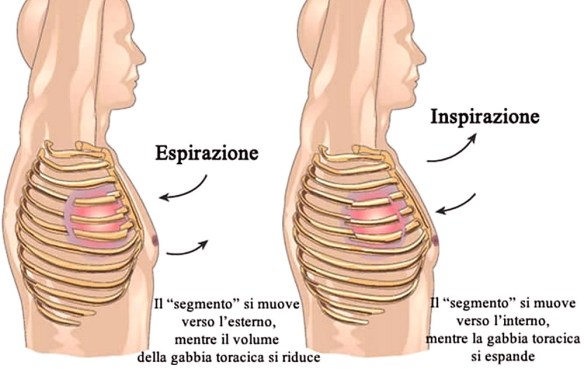
Il torace “flail” è caratterizzato da una instabilità della parete toracica, che presenta un movimento paradosso asimmetrico durante l’attività respiratoria. E’ causato dalla presenza, su 3 o 4 coste adiacenti, di due fratture per ogni costola. Questa frattura doppia a carico di più coste adiacenti fa sì che, in pratica, una porzione di
parete toracica si venga a trovare senza connessioni ossee con il resto dello scheletro e si muova, di conseguenza, in modo paradosso, o “flail”, in relazione agli atti respiratori. Durante l’inspirazione, la porzione di parete toracica senza connessioni ossee viene risucchiata all’interno, mentre il resto della parete si espande, e l’inverso avviene con l’espirazione. Possono comparire ipossiemia e ritenzione di CO2 sia a causa dell’aumentato lavoro respiratorio che della contusione polmonare di base. Il movimento paradosso associato ad un torace “flail” diventa più evidente dopo le prime 48 ore, quando la compliance polmonare si riduce, mentre aumenta lo sforzo respiratorio. Con l’aumento del lavoro respiratorio e l’accentuazione del disaccoppiamento V/Q, può scatenarsi una insufficienza respiratoria. La mortalità di questa condizione è stata ridotta da circa il 50% a meno del 3%, grazie all’uso della ventilazione a pressione positiva, che consente di “fissare” dall’interno l’area di parete “flail” e di sostenere la respirazione spontanea del paziente. Nei casi più gravi il fissaggio chirurgico delle coste, con l’impiego di placche o fili metallici, si è dimostrato in grado di stabilizzare la parete toracica.
Fisiopatologia dei traumi toracici: lesioni parenchimali polmonari
Pneumotorace, emotorace ed emopneumotorace si associano frequentemente ai traumi chiusi del torace e sono caratterizzati dall’accumulo di aria, sangue o di aria e sangue all’interno della cavità pleurica. Si tratta di condizioni frequentemente secondarie alla frattura di costole, che penetrano nei polmoni e/o ledono le arterie intercostali. Le emorragie a partenza dal circolo polmonare, a bassa pressione, sono relativamente lente e spesso autolimitantisi, a differenza di quelle che originano dalle arterie intercostali ad alta pressione. La presenza di aria e sangue all’interno della cavità pleurica riduce il volume del polmone ed aggrava il disaccoppiamento ventilazione/perfusione. Lo pneumotorace non si associa, in genere, ad alterazioni dei parametri di funzionalità respiratoria fino a quando non si collassi almeno il 30% del polmone. La diagnosi è suggerita dall’attenuazione dei suoni polmonari dal lato affetto e viene confermata dal riscontro radiografico di aria e/o liquidi nello spazio pleurico. Il trattamento di scelta è rappresentato dal posiziona mento di un tubo di drenaggio per evacuare l’aria ed i liquidi, in modo da riespandere il polmone.
Una fistola broncopleurica è caratterizzata da una persistente perdita di aria all’interno dello spazio pleurico, malgrado il corretto posizionamento di un drenaggio toracico aspirativo. Si tratta di un’evenienza rara, quasi sempre associata ad una grave lacerazione polmonare o ad una rottura tracheobronchiale ed all’effettuazione di una ventilazione a pressione positiva. La perdita d’aria può essere superiore al 50% del volume tidal erogato in corso di ventilazione meccanica e può essere ulteriormente esacerbata dall’applicazione di una pressione tele-espiratoria positiva (PEEP). Con l’intensificarsi della perdita d’aria, diventa sempre più difficile il mantenimento di una ventilazione e di una ossigenazione adeguate. In questi casi si è fatto ricorso, con successo, all’impiego di tubi di drenaggio multipli, alla ventilazione polmonare indipendente, alla ventilazione a jet ad alta frequenza, alla riparazione chirurgica o alla resezione.
La contusione polmonare si associa ad edema o ad emorragia interstiziale, generalmente localizzata a livello dell’area di polmone sottostante alla sede del trauma. Occasionalmente, una contusione, provocata dalle onde d’urto ad elevata energia di una raffica, può verificarsi su lati opposti del torace o interessare i polmoni a tutto spessore.
L’edema e l’emorragia determinano una progressiva riduzione della compliance polmonare a livello dell’area contusa ed un’infiammazione a carico delle vie aeree, con conseguente atelettasia. L’ipossiemia ed il lavoro respiratorio aumentano durante le prime 48-72 ore, via via che si realizzano le modificazioni anatomopatologiche, e possono anche giungere a configurare una sindrome da distress respiratorio dell’adulto (ARDS). Contusioni di piccole dimensioni possono essere trattate con ossigenoterapia e monitoraggio. Se compare una insufficienza respiratoria, diventa necessario far ricorso ad un’assistenza ventilatoria con PEEP. In presenza di una compromissione polmonare grave ed asimmetrica, può essere richiesta una ventilazione polmonare indipendente.
In molti- casi di traumi toracici penetranti si verificano emorragie intrabronchiali. Una emorragia massiva può portare rapidamente all’asfissia. Gli interventi terapeutici sono diretti al controllo dell’emorragia ed all’aspirazione delle vie aeree.
L’aspirazione del contenuto gastrico da parte di pazienti traumatizzati è un’evenienza abbastanza frequente e va sempre sospettata nei soggetti in stato di incoscienza con un’elevata differenza alveolo-arteriolare della pressione parziale di ossigeno P(A-a)O2. Le complicanze più gravi dell’aspirazione del contenuto gastrico sono rappresentate dall’ostruzione delle vie aeree e dalla polmonite di aspirazione a carico delle regioni polmonari più declivi. I segni delle alterazioni infiammatorie a carico del polmone compaiono spesso con una latenza di 12-24 ore. L’associazione di trauma toracico ed aspirazione di materiale gastrico aggrava il rischio di ARDS.
Fisiopatologia dei traumi toracici: lesioni a carico delle vie aeree
Un trauma a carico della laringe può determinare un’improvvisa ostruzione delle vie aeree, secondaria ad una compressione laringea o ad una dislocazione cricotracheale. Più frequente è, invece, la progressiva ostruzione delle vie aeree da parte di un edema. La maggior parte delle lesioni laringee è provocata dall’urto contro il volante o contro il cruscotto dell’auto da parte di conducenti di veicoli coinvolti in incidenti, che guidano senza cinture di sicurezza. I sintomi di una lesione laringea o tracheale comprendono raucedine, impossibilità a mantenere la posizione supina, disfagia, dolorabilità laringea, deviazione tracheale, enfisema sotto cutaneo. Questi segni e sintomi sono fortemente suggestivi di una lesione tracheale. Uno stridore inspiratorio può non diventare evidente fino a quando non si sia determinata un’ostruzione del 70-80%. Una radiografia del collo in proiezione laterale può dimostrarsi ingannevolmente negativa, mentre la tomografia computerizzata (TC) può consentire una più accurata valutazione non invasiva dell’anatomia laringea. La laringoscopia iniziale va effettuata con cautela, in sala operatoria, nel caso si verifichi un’improvvisa ostruzione delle vie aeree e si renda necessario procedere ad una tracheostomia d’emergenza. In presenza di un grave trauma laringe o con ostruzione delle vie aeree, il trattamento di scelta consiste nel posizionamento di una cannula endotracheale con l’ausilio di un broncoscopio o, se è impossibile praticare una broncoscopia d’emergenza, nella esecuzione di una tracheostomia.
Sia i traumi chiusi che quelli penetranti possono determinare lesioni tracheali e bronchiali. La brusca compressione del torace è in grado di indurre una tensione da decelerazione a carico della trachea o dei bronchi. La maggior parte di questo tipo di lesioni si verifica a non più di 2 cm dalla carena tracheale e determina uno pneumotorace o un enfisema sottocutaneo. Quasi tutte le vittime di una transezione tracheale muoiono prima dell’arrivo in ospedale, e frequentemente presentano gravi lesioni multiple. Una lacerazione o una rottura della trachea o di un bronco rende necessaria una immediata valutazione broncoscopica, seguita da una correzione diretta mediante toracotomia. Il trattamento di scelta consiste nella riparazione della trachea o del bronco lacerati. L’esame broncoscopico, diagnostico e terapeutico, rappresenta un importante strumento per il trattamento del paziente con lesioni tracheobronchiali.
Per approfondire:
- Frattura costale multipla, volet costale e pneumotorace
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
Leggi anche:
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra trauma chiuso e aperto
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
