 I traumi rappresentano attualmente uno dei più gravi problemi di salute pubblica in tutto il mondo: nei paesi industrializzati rappresentano la principale causa di morte nella fascia di età inferiore ai 40 anni e la terza causa di morte in assoluto, dopo le cardiopatie ed il cancro. In circa un quarto dei casi, i traumi determinano una invalidità che richiede l’allettamento del paziente, che deve essere sottoposto a complesse cure ed a un periodo di riabilitazione. Data la giovane età della maggior parte di questi pazienti, i traumi sono responsabili – dal punto di vista economico – di una disabilità e di una perdita di produttività complessivamente più gravi anche rispetto alle cardiopatie ed al cancro considerati assieme.
I traumi rappresentano attualmente uno dei più gravi problemi di salute pubblica in tutto il mondo: nei paesi industrializzati rappresentano la principale causa di morte nella fascia di età inferiore ai 40 anni e la terza causa di morte in assoluto, dopo le cardiopatie ed il cancro. In circa un quarto dei casi, i traumi determinano una invalidità che richiede l’allettamento del paziente, che deve essere sottoposto a complesse cure ed a un periodo di riabilitazione. Data la giovane età della maggior parte di questi pazienti, i traumi sono responsabili – dal punto di vista economico – di una disabilità e di una perdita di produttività complessivamente più gravi anche rispetto alle cardiopatie ed al cancro considerati assieme.
Aspetti clinici
Una accurata raccolta anamnestica sulle modalità e le circostanze del trauma è vitale per la valutazione dell’entità del danno riportato. È importante, per esempio, assumere informazioni sulle modalità dell’incidente automobilistico (le cinture di sicurezza erano allacciate?, la vittima è stata sbalzata fuori dall’abitacolo?, quali erano le dimensioni del
veicolo?, e così via), sul calibro e sul tipo di arma utilizzato, sul tempo trascorso prima dell’arrivo dei soccorsi, sulla eventuale presenza di shock in quella fase. Anche malattie cardiache, polmonari, vascolari o renali preesistenti, o un abuso di sostanze farmacologiche o di alcolici, possono influenzare la reazione dell’organismo ad un trauma.
Va condotto un rapido ma attento esame obiettivo, per valutare la pervietà delle vie aeree, le modalità della respirazione, la pressione arteriosa, la presenza di segni di torace “flail” o di enfisema sottocutaneo, la simmetria e le altre caratteristiche del reperto auscultatorio polmonare. Un approccio rapido e sistematico per la valutazione iniziale dei sistemi nervoso, circolatorio e respiratorio è rappresentato da un semplice sistema di classificazione a punti della gravità delle condizioni cliniche del paziente traumatizzato (trauma score, vedi tabella in basso).

Questo trauma score prende in considerazione la Glasgow coma scale, la pressione arteriosa massima e la frequenza del respiro: ai tre parametri viene assegnato un punteggio da zero a quattro, dove quattro indica le condizioni migliori e zero quelle peggiori. Infine si fa la somma tra i tre valori. Facciamo un esempio di paziente con:
- Glasgow coma scale: 14;
- pressione arteriosa: 80 mmHg;
- frequenza respiratoria = 35 respirazioni al minuto.
Trauma score = 10
Ricordiamo al lettore che la Glasgow coma scale è un sistema di valutazione neurologica, che attribuisce un punteggio in base alle migliori risposte oculari, verbali e motorie a vari stimoli. Per approfondire, leggi: Glasgow Coma Scale per la classificazione del coma
In uno studio su 2166 pazienti, un “trauma score” modificato si è dimostrato in grado di discriminare i pazienti che sarebbero sopravvissuti da quelli feriti in modo letale (per esempio, punteggi di 12 e 6 si associavano, rispettivamente, ad una sopravvivenza del 99.5% e del 63%), consentendo un più razionale smistamento ai vari centri traumatologici. Sulla base di queste iniziali valutazioni, viene deciso il successivo protocollo diagnostico e terapeutico.
Numerosi esami strumentali e di laboratorio vengono frequentemente utilizzati per una migliore definizione della natura e dell’entità delle lesioni toraciche riportate. Una radiografia in proiezione anteroposteriore (AP) è virtualmente sempre necessaria per una ulteriore valutazione del paziente e come guida al trattamento d’emergenza. Emocromo completo (CBC), dosaggio degli elettroliti, emogasanalisi arteriosa (ABG) ed elettrocardiogramma (ECG) vengono effettuati al momento del ricovero e, quindi, serialmente. Indagini più sofisticate, come TC, risonanza magnetica (RM) ed angiografia contribuiscono a definire con maggiore precisione l’estensione e la gravità delle lesioni.
Trattamento
Circa l’80% di tutti i decessi conseguenti a trauma si verificano nelle prime ore successive all’evento. La sopravvivenza è condizionata dalla rapidità di attivazione delle procedure di sostegno alle funzioni vitali e del trasporto in un centro per traumatizzati. Il trattamento immediato delle vittime di un trauma toracico prevede il mantenimento della pervietà delle vie aeree, una ossigenoterapia con una FiO, di 1,0 (per esempio, con maschera “non- rebreathing”, ventilatore “a palloncino” o apparecchiature per l’erogazione di ossigeno ad alto flusso), una ventilazione meccanica, il posizionamento di linee endovenose (EV) periferiche e centrali per la somministrazione di liquidi e sangue, l’applicazione di un drenaggio toracico ed eventualmente l’immediato trasferimento in sala operatoria (OR) per una toracotomia d’urgenza. L’introduzione di un catetere in arteria polmonare risulta utile per il trattamento di pazienti emodinamicamente instabili e/o che richiedano cospicue infusioni di liquidi per il mantenimento dell’equilibrio elettrolitico. È importante anche il trattamento del dolore. L’impiego di erogatori di analgesici controllati dal paziente stesso (PCA) (per esempio infusione per via sistemica o epidurale toracica) migliora la tolleranza al dolore, la cooperazione alla respirazione profonda, la funzione polmonare e rende meno frequente la necessità di far ricorso ad un’assistenza ventilatoria.
Assistenza alle vie aeree
L’ostruzione delle vie aeree è generalmente considerata la più importante causa correggibile di morte nei pazienti traumatizzati. Questa condizione è, il più delle volte, determinata dallo scivolamento all’indietro della lingua nella orofaringe. L’aspirazione di vomito, sangue, saliva, protesi dentarie, e l’edema conseguente ad una lesione oro-laringea rappresentano cause alternative di ostruzione delle vie aeree. Ponendo il capo del paziente in una posizione adatta ed inserendo una cannula orofaringea si contribuisce al mantenimento della pervietà delle vie aeree e si consente di erogare ossigeno al 100%, con maschera a palloncino.
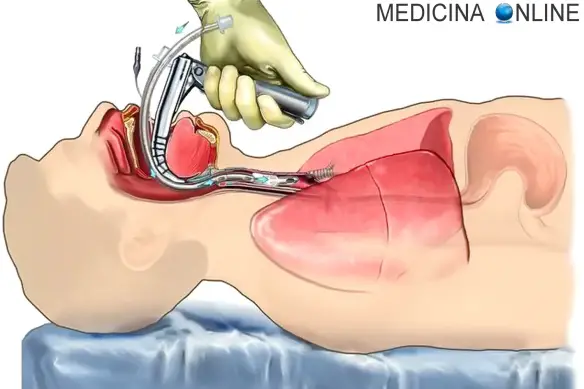
Nella maggior parte dei casi di emergenza, la via aerea artificiale di scelta consiste in una cannula endotracheale di calibro adeguato, con manicotto, che consente una ventilazione a pressione positiva, facilita l’aspirazione endotracheale e contribuisce a proteggere il polmone dall’aspirazione di contenuto gastrico. Nel sospetto di una frattura cervicale si raccomanda l’inserimento, sotto controllo broncoscopico, di una cannula nasotracheale, perché questa procedura richiede una minore estensione del capo. Le manovre per il posizionamento della cannula endotracheale possono scatenare un arresto cardiaco, mediato da una inadeguata preossigenazione, dall’intubazione di un bronco principale o dell’esofago, da un’alcalosi respiratoria secondaria ad una ventilazione troppo intensa, e/o da un riflesso vasovagale. È necessario effettuare uno scrupoloso controllo del corretto posizionamento della cannula, per garantire che entrambi i polmoni siano ventilati. Infatti, in circa il 30% dei pazienti sottoposti a manovre di rianimazione, si verifica l’intubazione del bronco principale destro. Una radiografia del torace ed una fibrobroncoscopia consentono di individuare accumuli ematici, che è necessario aspirare. Una broncoscopia a fibre ottiche, diagnostica o terapeutica, si dimostra spesso molto utile in pazienti con atelettasie persistenti o ricorrenti. Nei soggetti con gravi contusioni polmonari asimmetriche o con rottura tracheobronchiale, che richiedono una ventilazione polmonare indipendente, si può rendere necessario l’impiego di una cannula tracheale a doppio lume. Se l’intubazione endotracheale o il posizionamento di una cannula per via tracheostomica risultano difficoltose o non praticabili si può eseguire una cricotirotomia, fino a quando non sia possibile procedere alla tracheostomia. In mancanza di altri accessi praticabili, l’introduzione di un ago di 12-gauge per via cricotiroidea può consentire, nel breve termine, una ventilazione ed una ossigenazione percutanee transtracheali, in attesa di posizionare una cannula tracheostomica.
Assistenza ventilatoria
I pazienti che giungono all’osservazione in apnea, in stato di insufficienza respiratoria imminente (frequenza respiratoria superiore a 35/minuto), o in insufficienza respiratoria conclamata (paO2 inferiore a 60 mmHg, PaCO2 superiore a 50 mmHg, e pH inferiore a 7.20) richiedono un’assistenza respiratoria. I parametri dell’assistenza ventilatoria per un paziente con lesioni toraciche di gravità non nota vanno impostati in modo da offrire un supporto totale, mediante una ventilazione del tipo assistenza-controllo volume dipendente, con un volume tidal di 10 ml/kg, una frequenza di 15 cicli/minuto, un flusso aereo tale da garantire un rapporto inspirazione/espirazione (I:E) di 1:3, ed una FiO2 di 1,0. Questi parametri possono essere modificati dopo un più approfondito esame clinico ed una volta che siano disponibili i risultati dell’ABG. Frequentemente, risulta necessaria una PEEP di 5-15 cm Hp, per migliorare il volume e l’ossigenazione polmonare. Comunque, l’impiego della ventilazione a pressione positiva e della PEEP nei soggetti con traumi toracici richiede estrema cautela, in relazione al rischio di indurre ipotensione e barotraumi. Una volta che il paziente sia tornato in grado di respirare spontaneamente in modo più efficiente, una ventilazione obbligata intermittente e sincronizzata (IMSV), associata ad un sostegno pressorio (PS), facilita lo svezzamento dal ventilatore. L’ultimo passo, prima dell’estubazione, consiste nel verificare le capacità di respirazione spontanea del paziente con una pressione positiva continua (CPAP) a 5 cm H2O, per mantenere un’adeguata ossigenazione e migliorare la meccanica polmonare.
Nei casi complicati si può far ricorso a numerosi, e più complessi, sistemi alternativi di ventilazione e di sostegno agli scambi gassosi. Nelle forme gravi diARDS l’impiego di una ventilazione a rapporto invertito, pressione dipendente, può migliorare la ventilazione e l’ossigenazione e contribuire a ridurre la pressione di picco a livello delle vie aeree. I pazienti con gravi lesioni polmonari asimmetriche che vanno incontro ad una ipo-ossigenazione durante la ventilazione meccanica convenzionale, malgrado la PEEP e l’erogazione di ossigeno al 100%, possono giovarsi di una ventilazione polmonare indipendente mediante cannula tracheale a doppio lume. Una ventilazione polmonare indipendente o una ventilazione a “jet” ad alta frequenza possono far fronte alle necessità dei pazienti con fistola broncopleurica. Negli adulti l’ossigenazione extracorporea su membrana (ECMO) non è, apparentemente, più efficace della ventilazione meccanica convenzionale. La ECMO sembra, invece, preferibile nella popolazione pediatrica. Una volta corretta l’insufficienza d’organo multipla secondaria al trauma, la ECMO può risultare più efficace anche negli adulti.
Altre tecniche di assistenza respiratoria
Il paziente con trauma toracico richiede spesso forme aggiuntive di trattamento. L’umidificazione delle vie aeree, con vapori riscaldati o meno, viene frequentemente praticata per controllare le secrezioni. Anche l’igiene delle vie aeree è fondamentale nei soggetti intubati o che presentino ritenzione di muchi. La fisioterapia respiratoria risulta spesso utile per la mobilizzazione di secrezioni ritenute a livello delle vie aeree e può contribuire alla riespansione di aree atelettasiche.
Frequentemente, si fa ricorso alla somministrazione di broncodilatatori sotto forma di aerosol per ridurre le resistenze delle vie aeree, facilitare l’espansione polmonare e ridurre il lavoro respiratorio. Queste forme di assistenza respiratoria “a bassa tecnologia” risultano tutte molto importanti nella gestione del paziente con trauma toracico.
Per approfondire:
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
Leggi anche:
- Frattura costale multipla, volet costale e pneumotorace
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra trauma chiuso e aperto
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
