 Terza età e sessualità possono andare d’accordo, nonostante si sappia che tornare a rivedere le regole del sesso, alla luce degli evidenti cambiamenti che intercorrono per l’avanzare degli anni, in certi casi, specie quando si presentano i primi disturbi, non è così facile. Più spesso la tentazione di “metterci una pietra sopra” sia per gli uomini che per le donne, sembra essere la via più semplice da percorrere, precludendo invece il benessere completo a entrambi, reciprocamente. Con il passare degli anni all’uomo e alla donna accadono dei mutamenti fisici, psicologici e ormonali che alterano la rispettiva predisposizione alla vita sessuale: per le donne si parla di menopausa, per l’uomo invece si comincia a parlare di andropausa.
Terza età e sessualità possono andare d’accordo, nonostante si sappia che tornare a rivedere le regole del sesso, alla luce degli evidenti cambiamenti che intercorrono per l’avanzare degli anni, in certi casi, specie quando si presentano i primi disturbi, non è così facile. Più spesso la tentazione di “metterci una pietra sopra” sia per gli uomini che per le donne, sembra essere la via più semplice da percorrere, precludendo invece il benessere completo a entrambi, reciprocamente. Con il passare degli anni all’uomo e alla donna accadono dei mutamenti fisici, psicologici e ormonali che alterano la rispettiva predisposizione alla vita sessuale: per le donne si parla di menopausa, per l’uomo invece si comincia a parlare di andropausa.
Menopausa
La menopausa si presenta in genere in una età che va dai 45 ai 55 anni e porta con sé per la donna una serie di cambiamenti fisici importanti: finiscono le mestruazioni, diminuisce il livello di ormoni estrogeni e progesterone, aumentano gli ormoni prodotti dalla ghiandola ipofisaria. Con la menopausa compaiono le prime rughe, la pelle cede leggermente per diventare più molle e tenera, il colorito di corpo e viso sono meno rosei e diventano più pallidi o più scuri a seconda della carnagione, in genere possono accadere dimagramento o aumento del peso, a seconda della personale predisposizione e una distribuzione diversa dei grassi sul corpo. Se si trattasse solo di questo non se ne risentirebbe a livello sessuale: il problema più difficile da superare è quello legato alla lubrificazione della vagina e al trofismo della muscosa vaginale, che non essendo più stimolata dall’ovulazione non necessita di predisporsi alla riproduzione, come anche a causa del cambiamento della produzione ormonale si possono verificare episodi di sudorazione e di svenimenti, che possono causare fastidio nei momenti più delicati. Invece, al contrario, per la donna potrebbe essere piacevole riscoprire insieme al suo partner il piacere del sesso a cuor leggero, senza la preoccupazione della procreazione, legata solo all’esclusivo piacere, da rivivere con la stessa delicatezza della prima volta, ascoltando i diversi ritmi del ciclo del corpo e dedicandosi più all’amore che non alla passione smisurata.
Andropausa
L’uomo entra in andropausa a partire dai 50 anni (in alcuni casi anche in modo precoce intorno ai 40/45 anni), che però per il maschio non si manifesta con segni evidenti e forti come nella donna. L’uomo produrrà a partire dai cinquant’anni in poi sempre meno testosterone, un fatto che potrebbe portarlo ad avere un ciclo del desiderio più fiacco, ma niente affatto improduttivo, il maschio in andropausa non perde la capacità di procreare. Il maschio che avverte il calo del desiderio necessita di tempi più lunghi per arrivare all’eccitazione, un fatto però che non si accoppia male con la donna in menopausa, che necessita anch’ella di tempi meno prepotenti. Per il maschio l’unico limite effettivo è quello psicologico, causato dalla paura e dall’ansia della prestazione, il terrore di non arrivare a colmare il piacere o la paura di disturbare la donna, anch’ella in ritrosia, potrebbero frenare una vita sessuale che al contrario è del tutto possibile.
Se credi di avere un problema di crisi di mezza età, di crisi di coppia o di patologie sessuali di origine psicologia, prenota la tua visita e, grazie ad una serie di colloqui riservati, riuscirai a risolvere definitivamente il tuo problema.
Leggi anche:
- Crisi di mezza età maschile: sintomi, quanto dura, depressione
- Crisi di mezza età maschile: come superarla?
- Differenza tra la crisi di mezza età maschile e femminile
- Come confortare vostro marito durante la crisi di mezza età
- Crisi di mezza età maschile: come influisce sul matrimonio e come superarla?
- Andropausa (menopausa maschile): cos’è, a che età, sintomi e cura
- Andropausa precoce: quali sono i sintomi ed i rimedi
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Fino a che età un uomo può avere figli?
- Gli uomini preferiscono le donne giovani: colpa loro se viene la menopausa
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Perché un uomo sposato tradisce la moglie con un’altra donna o una prostituta?
- Quando una storia d’amore subisce un duro colpo, può tornare come prima?
- Meglio Viagra, Cialis, o Levitra per trattare la disfunzione erettile? Un utile confronto tra i tre farmaci
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Perché il freddo e l’ansia riducono le dimensioni del pene?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Prostata: ogni quanto tempo fare il controllo del PSA?
- Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Peperoncino, sesso, testosterone e prostata: qual è il legame?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Micropene: quanto misura, complicazioni, c’è una cura?
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Due eiaculazioni consecutive sono possibili? Come funziona una eiaculazione?
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Punto G maschile: trovare e stimolare il punto L per provare orgasmi più intensi ed aumentare la forza dell’eiaculazione
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cosa accade e cosa si prova quando si frattura il pene?
- Priapismo: quando l’erezione dura più di quattro ore
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Quante ore di pornografia a settimana sopporta la tua salute?
- Sei “malato di sesso”? Ecco i 5 segnali-spia
- I giapponesi non fanno più sesso: preferiscono bambole e fumetti
- Gay si nasce o si diventa? Ecco la risposta
- Vagina troppo larga per rapporti sessuali soddisfacenti: quali le soluzioni?
- Problemi ad avere un orgasmo? Forse è colpa del clitoride
- Donne e paura del sesso: il disturbo da avversione sessuale
- Ansia da prestazione sessuale: ne soffrono anche le donne
- Le 4 tipologie di donne che simulano l’orgasmo
- Le 6 cose che succedono al tuo corpo quando sei in astinenza dal sesso
- Candida: 8 donne su 10 rinunciano al sesso a causa di questo fungo
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!


 Come le donne, anche gli uomini sperimentano un periodo di scombussolamento quando arrivano ai 40 anni, la cosiddetta crisi di mezza età. Fondamentalmente, consiste nella difficoltà ad accettare il passaggio alla maturità, buttandosi alle spalle gli anni della giovinezza. I sintomi più chiari che segnalano una possibile crisi dovuta all’età negli uomini è la necessità di sentirsi nuovamente giovani. Da ciò deriva il desiderio di sperimentare avventure diverse che si sono dissolte per via degli anni o che al momento giusto non sono state realizzate. Un altro aspetto rilevante è l’ambizione alla “libertà”, spinta dall’esaurimento o dalla quantità di responsabilità che hanno in genere i capofamiglia. È frequente verificare che gli uomini in questa tappa (tra i 40 e i 50 anni) associano la giovinezza a libertà, adrenalina, emozione e divertimento, e iniziano a constatare che la propria vita è lontana da tutto questo. Si apre allora la porta della noia e del disinteresse per la vita che si conduce. A breve termine, queste esperienze risvegliano una quantità di emozioni che fa pensare di essere tornati quelli di prima, porta a uscire con gli amici e a svolgere attività proprie di età inferiori. A lungo termine, tuttavia, può diventare una situazione conflittuale nel matrimonio.
Come le donne, anche gli uomini sperimentano un periodo di scombussolamento quando arrivano ai 40 anni, la cosiddetta crisi di mezza età. Fondamentalmente, consiste nella difficoltà ad accettare il passaggio alla maturità, buttandosi alle spalle gli anni della giovinezza. I sintomi più chiari che segnalano una possibile crisi dovuta all’età negli uomini è la necessità di sentirsi nuovamente giovani. Da ciò deriva il desiderio di sperimentare avventure diverse che si sono dissolte per via degli anni o che al momento giusto non sono state realizzate. Un altro aspetto rilevante è l’ambizione alla “libertà”, spinta dall’esaurimento o dalla quantità di responsabilità che hanno in genere i capofamiglia. È frequente verificare che gli uomini in questa tappa (tra i 40 e i 50 anni) associano la giovinezza a libertà, adrenalina, emozione e divertimento, e iniziano a constatare che la propria vita è lontana da tutto questo. Si apre allora la porta della noia e del disinteresse per la vita che si conduce. A breve termine, queste esperienze risvegliano una quantità di emozioni che fa pensare di essere tornati quelli di prima, porta a uscire con gli amici e a svolgere attività proprie di età inferiori. A lungo termine, tuttavia, può diventare una situazione conflittuale nel matrimonio.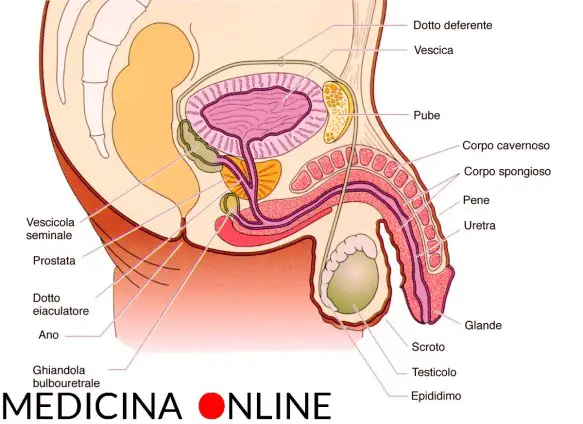 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: 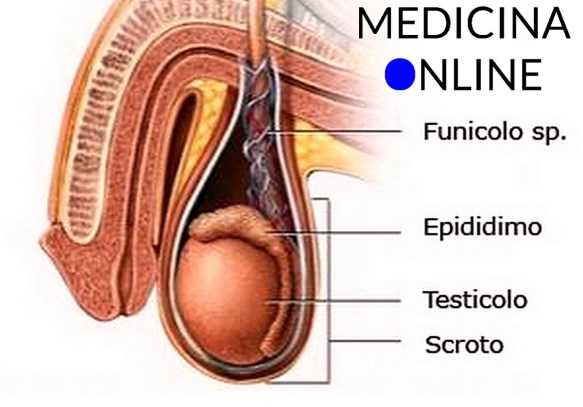 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno. Pochi uomini affrontano l’ansia da prestazione sessuale iniziando dall’aspetto psicologico: diciamo che per risolvere il problema è sempre più facile e pratico iniziare dall’aspetto fisico, ma è un errore perché l’ansia è nella mente e non nel fisico. Esistono tanti metodi collaudati per affrontare e vincere l’aspetto psicologico. Esercizi che possono coinvolgere la coppia, con lo scambio di stimoli ma senza un approccio diretto. Evitando di fatto l’atto sessuale e la conseguente conclusione.
Pochi uomini affrontano l’ansia da prestazione sessuale iniziando dall’aspetto psicologico: diciamo che per risolvere il problema è sempre più facile e pratico iniziare dall’aspetto fisico, ma è un errore perché l’ansia è nella mente e non nel fisico. Esistono tanti metodi collaudati per affrontare e vincere l’aspetto psicologico. Esercizi che possono coinvolgere la coppia, con lo scambio di stimoli ma senza un approccio diretto. Evitando di fatto l’atto sessuale e la conseguente conclusione.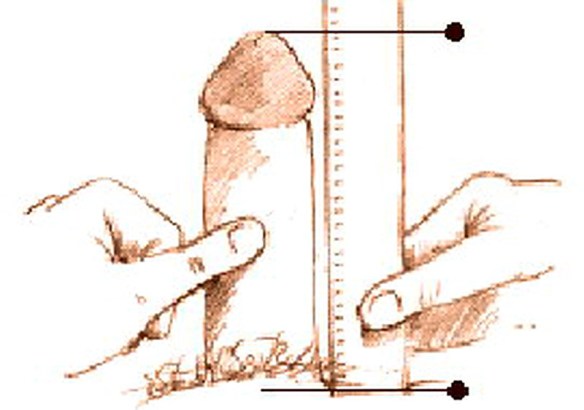 Nel caso in cui il vostro pene fosse affetto da curvatura, dovrete ovviamente raddrizzarlo per effettuare la misurazione, in quanto in un pene curvo, a causa della curvatura, la lunghezza e l’altezza del pene non corrispondono. Se non raddrizzate il pene, questo risulterà in una misura più corta rispetto a quella che realmente è, difatti la lunghezza effettiva data dall’arco non corrisponderà a quella proiettata (quella reale che conta). In alternativa potete usare un metro da sarta, che non è rigido.
Nel caso in cui il vostro pene fosse affetto da curvatura, dovrete ovviamente raddrizzarlo per effettuare la misurazione, in quanto in un pene curvo, a causa della curvatura, la lunghezza e l’altezza del pene non corrispondono. Se non raddrizzate il pene, questo risulterà in una misura più corta rispetto a quella che realmente è, difatti la lunghezza effettiva data dall’arco non corrisponderà a quella proiettata (quella reale che conta). In alternativa potete usare un metro da sarta, che non è rigido.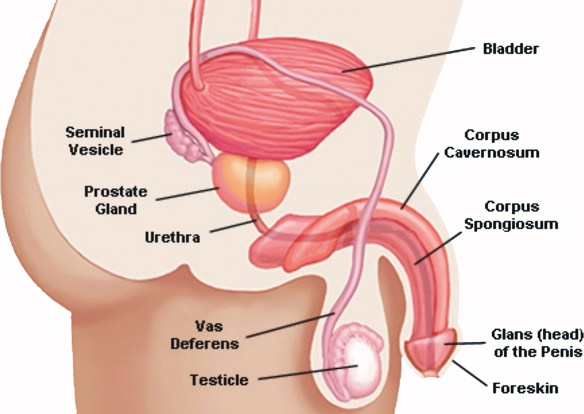 Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche:
Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche:
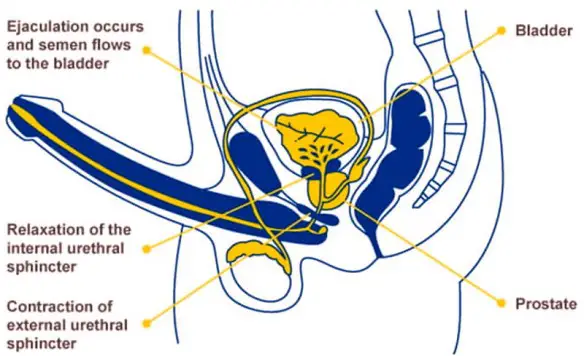 L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno.
L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno.