I diabetici devono stare alla larga dagli zuccheri, questo però non vuole dire che debbano rinunciare del tutto ai dolci, basta fare attenzione alla quantità e agli ingredienti.
I diabetici devono stare alla larga dagli zuccheri, questo però non vuole dire che debbano rinunciare del tutto ai dolci, basta fare attenzione alla quantità e agli ingredienti.
Diabetici e dolci con la frutta
Dai dolci troppo ricchi di zucchero e creme dovrebbero stare lontani tutti, non solo i diabetici. Mentre per altri la conseguenza naturale è quella di scegliere dolci alla frutta, i diabetici in realtà devono fare attenzione anche alla frutta. Alcune varietà, contengono dosi di zucchero più alte, si pensi alle banane o ai frutti tropicali, meglio preferire mele, frutti di bosco, pesche, albicocche, melograno, meno zuccherini e quindi meglio tollerati. La considerazione però non va fatta esclusivamente sulla fonte di zuccheri, ma anche e soprattutto sulla quantità totale di zuccheri e carboidrati introdotti durante tutta la giornata. Porzioni ridotte dunque sono fondamentali: il diabetico può concedersi una fetta di torta alla settimana, l’importante è non esagerare. Nel preparare un dolce alla frutta va considerato il fatto che la frutta essendo di suo zuccherina permette di usare meno zucchero nell’impasto.
Diabetici e ingredienti dei dolci
Altra questione importante è la composizione del dolce. Vanno preferiti quelli che privilegiano ingredienti a minor indice glicemico, come le farine integrali, i dolci poi dovrebbero essere poco o nulla zuccherati(esistono peraltro interessanti alternative allo zucchero), con confetture senza zuccheri aggiunti. Quanto ai dolci con frutta secca, va detto che noci, mandorle, nocciole e altri frutti secchi a guscio sono concessi, vanno invece evitati i canditi e la frutta disidrata dal momento che sono un concentrato di zuccheri. In merito all’utilizzo di yogurt nei dolci, è sempre da preferire quello bianco naturale senza zuccheri aggiunti. Via libera anche a un quadretto di cioccolato fondente, l’importante è che la pasta di cacao la faccia da padrone e che la percentuale di zuccheri aggiunti sia nulla o irrisoria. E il miele? Come lo zucchero incide sulla glicemia, però a suo vantaggio ha il fatto che essendo più dolce dello zucchero comune se ne può mettere meno per dolcificare. Attenzione infine ai dolci liquorosi: l’alcol contiene zuccheri.
I migliori prodotti per diabetici
Qui di seguito trovate una lista di prodotti di varie marche, estremamente utili per aiutare il diabetico ed il pre-diabetico a mantenere i giusti livelli di glicemia, perdere peso e migliorare la propria salute. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Capsule di cromo picolinato per abbassare glicemia e colesterolo: http://amzn.to/2ou0C6E
- Integratore di cannella per abbassare la glicemia: http://amzn.to/2jdfnFx
- Integratore di acido gymnemico per abbassare la glicemia: http://amzn.to/2ARqgUl
- Integratore di lievito di Riso Rosso e Coenzima Q10 per abbassare il colesterolo: http://amzn.to/2kCViII
- Equilibra Colest-Ok: http://amzn.to/2otZbVO
- Pharmalife Biostatine Forte: http://amzn.to/2j6NdMi
- Integratore di Omega 3: http://amzn.to/2CKj6CM
- Integratore di acido alfa lipoico: http://amzn.to/2yRcdg3
- Integratore di Moringa Oleifera biologica disintossicante: http://amzn.to/2yLaEQL
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Test per misurare la glicemia: http://amzn.to/2yR8tee
- Libro “Diabete: oltre 100 ricette per tutti i gusti”: http://amzn.to/2BCQm1c
- Integratore di glucomannano per dimagrire: http://amzn.to/2k5Yiy0
- Integratore di caffè verde per dimagrire: http://amzn.to/2kHemWn
- Termogenico brucia-grassi: http://amzn.to/2AYWvFh
Leggi anche:
- Il diabetico può mangiare il gelato?
- Il diabetico può mangiare la pizza? Quale preferire?
- Il diabetico può bere caffè?
- Diabete: con cosa posso sostituire lo zucchero?
- Il diabetico può mangiare le uova?
- Il diabetico può bere vino?
- I diabetici possono mangiare lo yogurt?
- Il diabetico può mangiare arance, limoni, mandarini, cedro e bergamotto?
- Il diabetico può mangiare lo zucchero di canna? Quanti carboidrati e calorie ha?
- Diabete: le sostituzioni di alcuni alimenti di uso comune
- I diabetici possono mangiare i pop corn?
- Il diabetico può mangiare le carote? Quanti carboidrati e calorie ha?
- Diabete e dolci di Natale: il diabetico può mangiare il pandoro?
- Pandoro e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il panettone?
- Panettone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il torrone?
- Torrone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Pasqua: il diabetico può mangiare la colomba?
- Colomba e dieta: calorie, carboidrati e valori nutrizionali
- Il diabetico può bere birra?
- Diabete: quale verdura e legumi preferire per controllare la glicemia
- Il diabetico può mangiare le fragole ed altra frutta?
- Il diabetico può bere latte? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pomodori?
- I diabetici possono mangiare i kiwi?
- Il diabetico può mangiare il riso integrale?
- Il diabetico può mangiare le ciliegie?
- I diabetici possono mangiare ricotta? Quante calorie ha?
- Il diabetico può mangiare l’uva?
- Il diabetico può mangiare le nespole? Quante calorie hanno?
- Il diabetico può mangiare il melone? Quante calorie ha?
- Il diabetico può mangiare la frutta secca?
- I diabetici possono mangiare i peperoni?
- I diabetici possono mangiare lo yogurt greco?
- Il diabetico può mangiare i wurstel? Quante calorie e carboidrati hanno?
- I diabetici possono mangiare ravanelli?
- Il diabetico può mangiare i broccoli? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare datteri, canditi, fichi e prugne secche?
- Il diabetico può mangiare gli asparagi?
- Il diabetico può mangiare la zucca? Quanti carboidrati e calorie contiene?
- Il diabetico può mangiare le zucchine? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare i carciofi? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare le bacche di Goji?
- I diabetici possono mangiare le barbabietole rosse?
- I diabetici possono mangiare le mandorle?
- Il diabetico può mangiare il riso?
- Chi ha il diabete può mangiare l’anguria? In che quantità e quando?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Diabete: zucchero o dolcificanti per il diabetico?
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Diabete: lista di alimenti vietati e moderatamente ammessi
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Chi ha il diabete può mangiare l’anguria?
- Ricetta per la granita all’anguria: gustosa, facile e veloce
- Come scegliere l’anguria più buona, matura al punto giusto?
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- L’arma segreta per dimagrire? E’ l’indice glicemico
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Vuoi dimagrire? Meglio i pesi della Zumba!
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Per dimagrire è meglio eliminare carboidrati o i grassi? L’esperimento dei due gemelli
- Dimagrire scientificamente: scopri i fattori che aumentano o rallentano il tuo metabolismo
- Dimagrire con le proteine: tutti gli alimenti snellenti
- Vuoi dimagrire? Non ci riuscirai mai se non conosci il concetto di “termogenesi indotta dalla dieta”. Scoprilo ora!
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Avere il diabete non significa doversi privare del caffè. La buona notizia per gli amanti della tazzina arriva da una ricerca USA pubblicata dalla rivista scientifica “Diabetes Care”.
Avere il diabete non significa doversi privare del caffè. La buona notizia per gli amanti della tazzina arriva da una ricerca USA pubblicata dalla rivista scientifica “Diabetes Care”. Il pomodoro contiene mediamente 18 calorie per 100 grammi e circa 3,9 grammi di carboidrati. Il pomodoro può essere assunto dal paziente diabetico, in dosi moderate, lontano dai pasti principali e dopo parere positivo del medico.
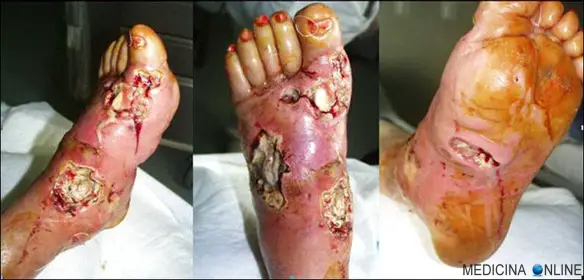
Il pomodoro contiene mediamente 18 calorie per 100 grammi e circa 3,9 grammi di carboidrati. Il pomodoro può essere assunto dal paziente diabetico, in dosi moderate, lontano dai pasti principali e dopo parere positivo del medico. Il numero di pazienti trattati con tiroxina è aumentato nel tempo. Poichè l’ipotiroidismo, che riconosce nella tiroidite di Hashimoto o autoimmune la causa più frequente, presenta sintomi e segni aspecifici, è necessario confermare la diagnosi attarverso un esame di laboratorio.
Il numero di pazienti trattati con tiroxina è aumentato nel tempo. Poichè l’ipotiroidismo, che riconosce nella tiroidite di Hashimoto o autoimmune la causa più frequente, presenta sintomi e segni aspecifici, è necessario confermare la diagnosi attarverso un esame di laboratorio.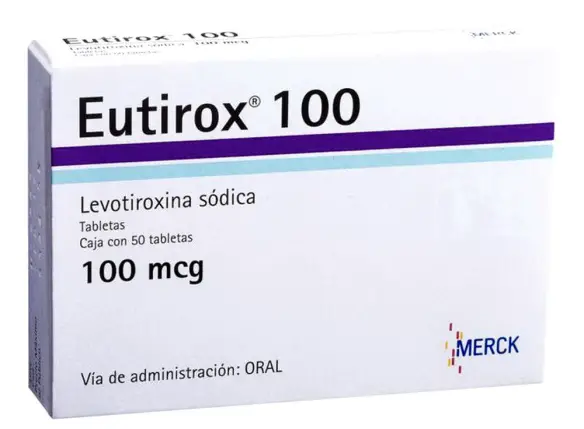 La levotiroxina sodica è il principio attivo presente nel celebre farmaco Eutirox. La levotiroxina sodica è un ormone perfettamente uguale a quello prodotto dalla ghiandola tiroidea (T4), ma è ottenuto in laboratorio per via sintetica. La T4 contenuta in Eutirox viene convertita nel nostro organismo nell’ormone triiodiotironina (T3), che regola numerose funzioni del metabolismo umano. Eutirox si usa per trattare stati di ipotiroidismo come: gozzo, ipofunzione tiroidea, flogosi della tiroide, terapia sostitutiva dopo tiroidectomia (rimozione chirurgica della tiroide).
La levotiroxina sodica è il principio attivo presente nel celebre farmaco Eutirox. La levotiroxina sodica è un ormone perfettamente uguale a quello prodotto dalla ghiandola tiroidea (T4), ma è ottenuto in laboratorio per via sintetica. La T4 contenuta in Eutirox viene convertita nel nostro organismo nell’ormone triiodiotironina (T3), che regola numerose funzioni del metabolismo umano. Eutirox si usa per trattare stati di ipotiroidismo come: gozzo, ipofunzione tiroidea, flogosi della tiroide, terapia sostitutiva dopo tiroidectomia (rimozione chirurgica della tiroide).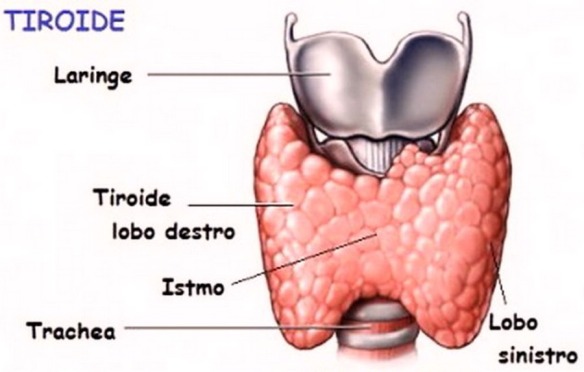 L’esame misura la quantità di ormone TSH (ormone tireotropo o tireostimolante) presente nel sangue.L’ormone è prodotto dall’ipofisi, una piccola ghiandola che si trova dietro il cervello e i seni nasali, e costituisce solo una parte del complesso meccanismo di regolazione sanguigna dei due ormoni tiroidei: il T4 (tiroxina) e il T3 (triiodotironina).
L’esame misura la quantità di ormone TSH (ormone tireotropo o tireostimolante) presente nel sangue.L’ormone è prodotto dall’ipofisi, una piccola ghiandola che si trova dietro il cervello e i seni nasali, e costituisce solo una parte del complesso meccanismo di regolazione sanguigna dei due ormoni tiroidei: il T4 (tiroxina) e il T3 (triiodotironina). Il citalopram è una molecola della famiglia degli SSRI (selective serotonin reuptake inhibitors) utilizzata per il trattamento della depressione maggiore e dei disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo compulsivo). Al pari di altri SSRI ha anche utilizzi off-label come per il trattamento del disturbo disforico premestruale, neuropatia diabetica e dismorfofobia, per citarne alcuni. Ecco alcune avvertenze da tenere presente se assumente questo farmaco.
Il citalopram è una molecola della famiglia degli SSRI (selective serotonin reuptake inhibitors) utilizzata per il trattamento della depressione maggiore e dei disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo compulsivo). Al pari di altri SSRI ha anche utilizzi off-label come per il trattamento del disturbo disforico premestruale, neuropatia diabetica e dismorfofobia, per citarne alcuni. Ecco alcune avvertenze da tenere presente se assumente questo farmaco.