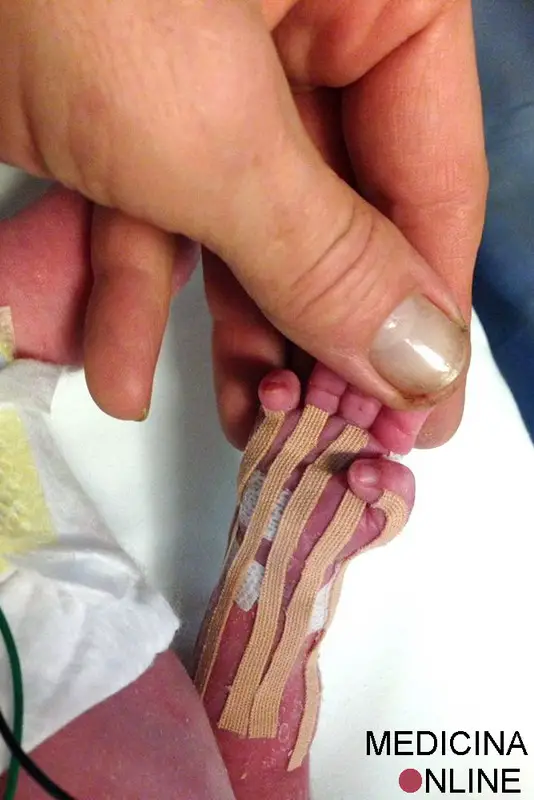
 Applicazione di Taping NeuroMuscolare in un bimbo nato prematuro di 32 settimane, con sofferenza perinatale. L’obiettivo del trattamento è di far raggiungere velocemente dei miglioramenti sulla mobilità della mano del bimbo, che si presenta serrata in chiusura con ipertono. Il trattamento è stato realizzato nel reparto di Neonatologia dell’Ospedale Federico II di Napoli. Forza piccolo!
Applicazione di Taping NeuroMuscolare in un bimbo nato prematuro di 32 settimane, con sofferenza perinatale. L’obiettivo del trattamento è di far raggiungere velocemente dei miglioramenti sulla mobilità della mano del bimbo, che si presenta serrata in chiusura con ipertono. Il trattamento è stato realizzato nel reparto di Neonatologia dell’Ospedale Federico II di Napoli. Forza piccolo!
Foto di “Taping NeuroMuscolare Institute Italia”
Leggi anche:
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- 17 Novembre: Giornata internazionale del neonato prematuro
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Differenza tra culla termica ed incubatrice neonatale
- Travaglio: significato, sintomi e come capire se il parto è vicino
- Rottura delle acque: sintomi, colore, come riconoscerla, che fare?
- Differenza tra liquido della rottura delle acque, urina e perdite
- Il “Riflesso di Moro”: un tenero abbraccio dal neonato alla madre
- Riflesso di Moro: VIDEO
- Vostro figlio soffre di autismo? I primi segnali per capirlo e come comportarsi con lui
- Gravidanza: cosa prova il bambino durante il parto?
- Travaglio, secondamento e le altre fasi del parto naturale
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Secondamento: come e perché avviene l’espulsione della placenta
- Le aderenze patologiche della placenta in gravidanza
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
- Persone famose insospettabili con la Sindrome di Asperger
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Le malattie genetiche più diffuse al mondo
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Qual è il mese migliore per partorire per te e per il bambino?
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Diplegia: definizione, cause e sintomi
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

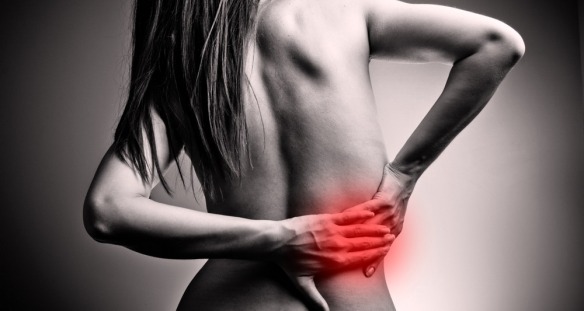 La lombalgia, cioè il mal di schiena in zona lombare, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena. Per leggere cause, esercizi e consigli per diminuire il dolore senza farmaci, vi consiglio di leggere questo mio articolo:
La lombalgia, cioè il mal di schiena in zona lombare, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena. Per leggere cause, esercizi e consigli per diminuire il dolore senza farmaci, vi consiglio di leggere questo mio articolo: 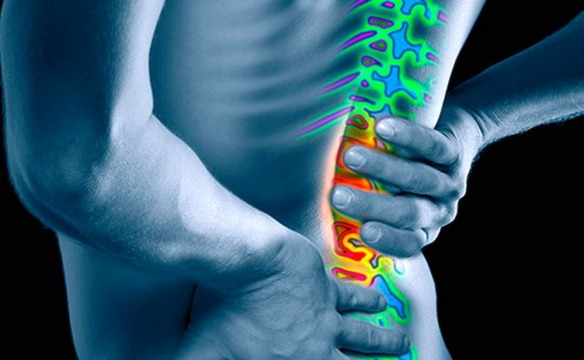 Il mal di schiena in zona lombare, anche chiamato lombalgia, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena.
Il mal di schiena in zona lombare, anche chiamato lombalgia, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena. Molti animali, tra cui anche vari mammiferi a noi molto simili come il gorilla e lo scimpanzé, hanno un osso nel loro pene che gli consente una rigidità migliore e più a lungo durante rapporti sessuali. Perché l’uomo non ha alcun osso nel suo pene? Alcuni scienziati sono da anni alla ricerca della spiegazione antropologica e soprattutto evolutiva del motivo per cui gli esseri umani sono sprovvisti di un osso del pene ed oggi forse hanno trovato la soluzione dell’enigma.
Molti animali, tra cui anche vari mammiferi a noi molto simili come il gorilla e lo scimpanzé, hanno un osso nel loro pene che gli consente una rigidità migliore e più a lungo durante rapporti sessuali. Perché l’uomo non ha alcun osso nel suo pene? Alcuni scienziati sono da anni alla ricerca della spiegazione antropologica e soprattutto evolutiva del motivo per cui gli esseri umani sono sprovvisti di un osso del pene ed oggi forse hanno trovato la soluzione dell’enigma.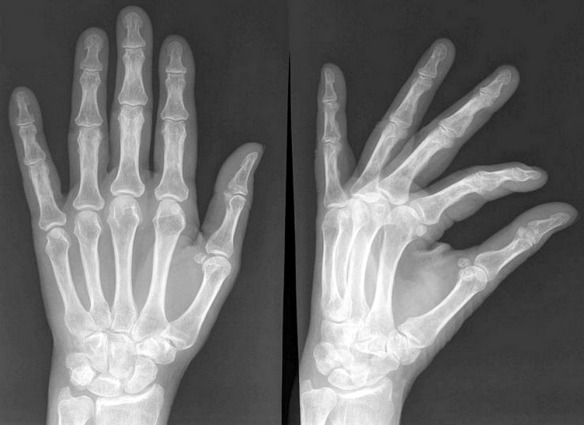 Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.
Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.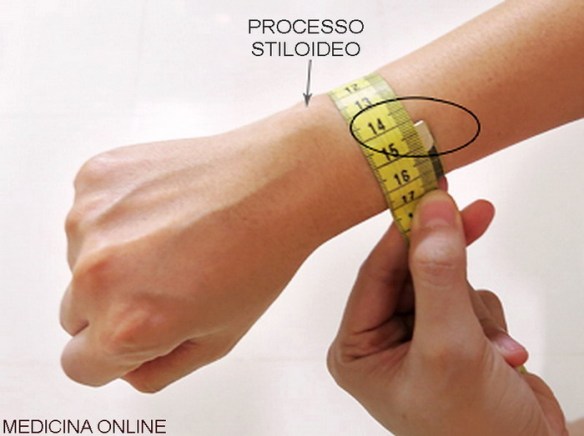

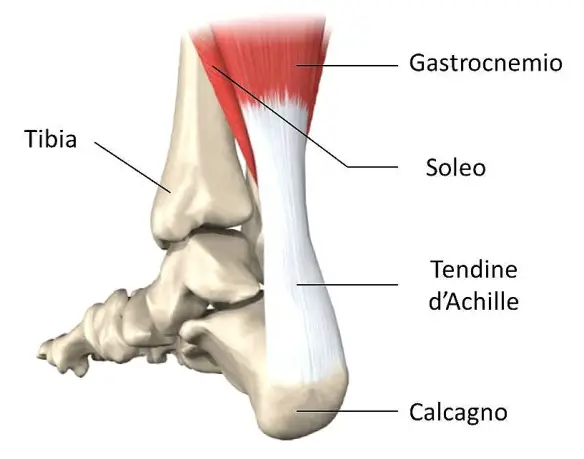 Cos’è il tendine d’Achille?
Cos’è il tendine d’Achille?