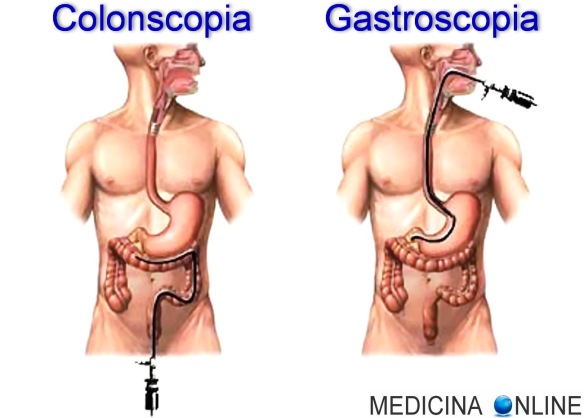
 Cos’è una colonscopia?
Cos’è una colonscopia?
Con “colonscopia” in medicina si intende una procedura diagnostica e terapeutica mediamente invasiva usata per la visione diretta delle pareti interne del grosso intestino (colon). Essendo abbastanza fastidiosa, spesso viene effettuata dopo aver sedato il paziente, specie se quest’ultimo è un soggetto ansioso e/o poco incline alla collaborazione. Per visualizzare l’intestino si utilizza una sottile sonda flessibile – chiamata colonscopio – dotata di mobilità controllabile dall’esterno e munita di telecamera all’apice. Le immagini riprese dalla telecamera del colonscopio sono restituite su un monitor che viene osservato dal medico operatore durante l’esame. Il colonscopio viene inserito previa lubrificazione per via anale e poi fatta risalire a ritroso nel retto e negli altri tratti dell’intestino crasso, per incontrare nell’ordine:
- colon sigmoideo o sigma,
- colon discendente,
- colon trasverso,
- colon ascendente,
- cieco.
Per quale motivo si effettua una colonscopia?
Tramite una colonscopia il medico non solo può formulare diagnosi basandosi sull’aspetto delle pareti intestinali, ma può anche rimuovere lesioni e/o prelevare in modo indolore frammenti della mucosa (biopsia) sui quali successivamente verranno effettuati esami istologici. Le patologie rilevabili con questa metodica sono molto varie: dalle infiammazioni della parete alla presenza dei diverticoli, dalle turbe della motilità intestinale ai tumori. Una ulteriore caratteristica della colonscopia è quella di permettere l’esecuzione di interventi chirurgici miniinvasivi come l’asportazione di polipi.
Cos’è una gastroscopia
La gastroscopia è un esame diagnostico durante il quale un tubo flessibile, dotato di una “videocamera” all’estremità, viene inserito attraverso la bocca e attraversa l’esofago, lo stomaco e la prima parte dell’intestino tenue.
Concettualmente la gastroscopia è quindi simile alla colonscopia ma, mentre nella colonscopia l’endoscopio è inserito attraverso l’ano ed indaga l’intestino crasso (ultimo tratto delle vie digerenti), nella gastroscopia l’endoscopio viene inserito attraverso la bocca ed indaga esofago, stomaco e duodeno (primo tratto delle vie digerenti.
Per quale motivo si esegue una gastroscopia?
Questo esame viene eseguito per investigare alcuni sintomi, quali ad esempio il dolore, la nausea, il “bruciore di stomaco”, la difficoltà di deglutizione. Durante la procedura è possibile eseguire biopsie che consistono nella raccolta di campioni di tessuto e sono eseguite per la ricerca di infezioni, la verifica del buon funzionamento dell’intestino e la diagnosi di tessuti dall’aspetto anomalo, che possono rivelare patologie come la malattia celiaca e le lesioni pre-tumorali o tumorali. Durante la gastroscopia possono anche essere eseguite procedure terapeutiche quali la distensione di una zona con un restringimento, la rimozione di polipi (rilevatezze generalmente benigne) o il trattamento di emorragie digestive.
Leggi anche:
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra gastroscopia e esofagogastroduodenoscopia
- Differenza tra gastroscopia ed ecografia
- Differenza tra gastroscopia e biopsia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
- Colonscopia: rischi, effetti collaterali e complicanze
- Differenza tra intestino tenue e crasso (anatomia e funzioni)
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia cronica? Esempi di malattia cronica
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenze tra ileostomia, colostomia e urostomia
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

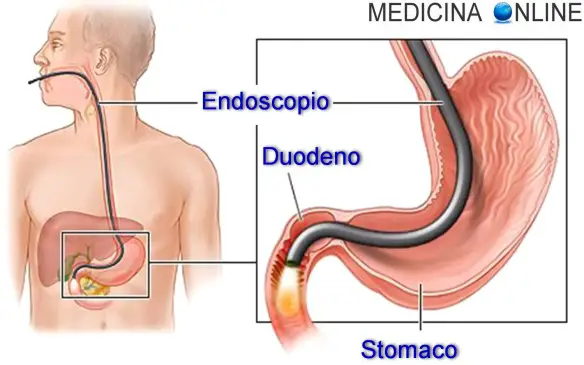 La gastroscopia è un esame diagnostico durante il quale un tubo flessibile, dotato di una “videocamera” all’estremità, viene inserito attraverso l’esofago, lo stomaco e la prima parte dell’intestino tenue.
La gastroscopia è un esame diagnostico durante il quale un tubo flessibile, dotato di una “videocamera” all’estremità, viene inserito attraverso l’esofago, lo stomaco e la prima parte dell’intestino tenue. Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:  E’ possibile vivere senza la colecisti? La risposta è SI. Negli esseri umani la colecistectomia (cioè l’asportazione chirurgica della colecisti) è in genere ben tollerata: anche quando la cistifellea viene eliminata, un “nuovo” percorso consentirebbe comunque alla bile di raggiungere l’intestino compiendo il suo dovere, sebbene ciò possa portare alla sindrome post-colecistectomia. A tale proposito leggi anche:
E’ possibile vivere senza la colecisti? La risposta è SI. Negli esseri umani la colecistectomia (cioè l’asportazione chirurgica della colecisti) è in genere ben tollerata: anche quando la cistifellea viene eliminata, un “nuovo” percorso consentirebbe comunque alla bile di raggiungere l’intestino compiendo il suo dovere, sebbene ciò possa portare alla sindrome post-colecistectomia. A tale proposito leggi anche: 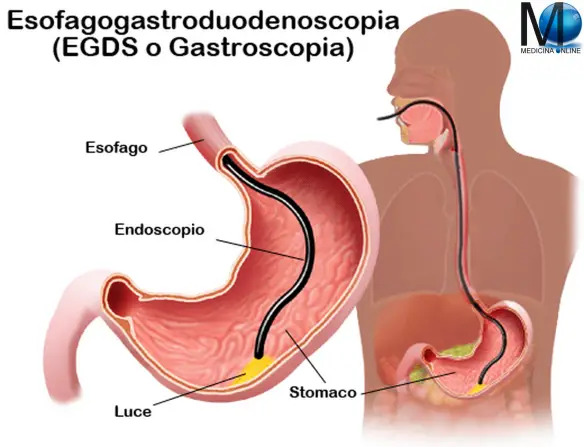 L’esofagogastroduodenoscopia è una procedura che consente al medico che effettua l’esame di guardare direttamente all’interno di esofago, stomaco e duodeno, rilevando eventuali patologie.
L’esofagogastroduodenoscopia è una procedura che consente al medico che effettua l’esame di guardare direttamente all’interno di esofago, stomaco e duodeno, rilevando eventuali patologie. Usare il calore per trattare il diabete: al via tra Roma e Milano una sperimentazione su una nuova promettente cura che ‘ringiovanisce’ il duodeno, organo considerato nevralgico nello sviluppo di questa grave malattia metabolica. Sta per partire infatti presso la Fondazione Policlinico Universitario Gemelli di Roma e presso l’Humanitas Research Hospital di Rozzanouna sperimentazione clinica di fase II su una nuova cura – definitiva e non farmacologica – per il diabete: si tratta di usare il calore per rigenerare una mucosa intestinale ‘sana’ agendo su una parte dell’intestino, il duodeno appunto. Lo studio convolgerà in tutto oltre 100 pazienti in vari centri europei.
Usare il calore per trattare il diabete: al via tra Roma e Milano una sperimentazione su una nuova promettente cura che ‘ringiovanisce’ il duodeno, organo considerato nevralgico nello sviluppo di questa grave malattia metabolica. Sta per partire infatti presso la Fondazione Policlinico Universitario Gemelli di Roma e presso l’Humanitas Research Hospital di Rozzanouna sperimentazione clinica di fase II su una nuova cura – definitiva e non farmacologica – per il diabete: si tratta di usare il calore per rigenerare una mucosa intestinale ‘sana’ agendo su una parte dell’intestino, il duodeno appunto. Lo studio convolgerà in tutto oltre 100 pazienti in vari centri europei.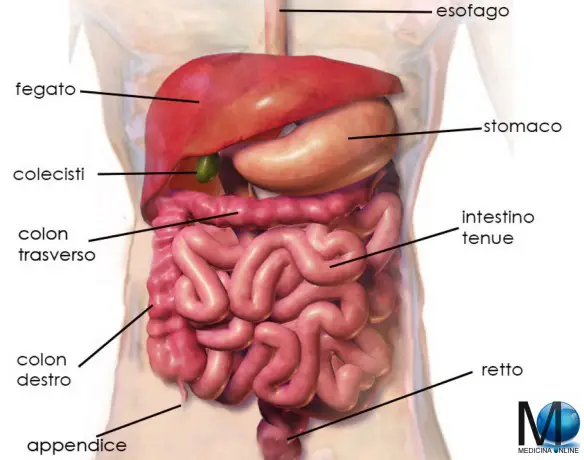 L’intestino di un essere umano adulto è lungo in tutto circa 7 metri, anche se questo dato è molto variabile da soggetto a soggetto. Si divide in intestino tenue ed intestino crasso.
L’intestino di un essere umano adulto è lungo in tutto circa 7 metri, anche se questo dato è molto variabile da soggetto a soggetto. Si divide in intestino tenue ed intestino crasso.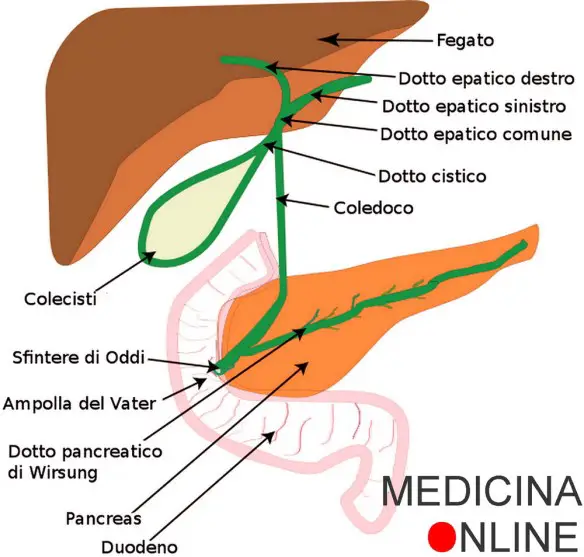 Il “sistema biliare” (in inglese “bile duct”) è un insieme di strutture anatomiche che hanno il compito di drenare la bile prodotta nel fegato dagli epatociti ed indirizzarla:
Il “sistema biliare” (in inglese “bile duct”) è un insieme di strutture anatomiche che hanno il compito di drenare la bile prodotta nel fegato dagli epatociti ed indirizzarla: