Procedure iniziali
Se è la prima volta che il paziente esegue un elettrocardiogramma (ECG), il medico e l’infermiere devono spiegargli – con parole adatte al suo livello di comprensione – le fasi e l’utilità dell’elettrocardiogramma.
Prima di procedere con l’elettrocardiogramma, è necessario verificare:
- l’eventuale presenza di patologie cardiache;
- quali farmaci assume il paziente;
- eventuali allergie ai materiali usati per l’esame (ad esempio il gel usato per facilitare la conduzione dei segnali elettrici);
- la presenza di dispositivi elettronici che potrebbero determinare alterazioni del tracciato (come ad esempio un pacemaker) od oggetti metallici (come catenine e bracciali);
- l’eventuale necessità di una tricotomia (se il paziente ha troppi peli che impediscono l’adesione degli elettrodi);
- i parametri vitali del paziente, in particolare pressione arteriosa e frequenza cardiaca.
Si invita il paziente:
- a scoprirsi torace, caviglie e polsi e ad assumere la posizione supina (pancia in alto) sul lettino, se possibile;
- a rilassarsi ed a non parlare per qualche minuto.
Nella mezzora precedente l’esame, il paziente dovrebbe aver evitato di fumare ed assumere caffè o alcolici.
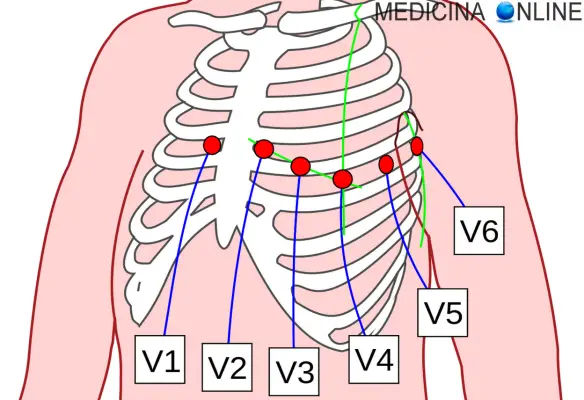
Posizionamento dei sei elettrodi
Per posizionare le sei derivazioni precordiali:
- Individuare dove posizionare l’elettrodo V1 (rosso): posizionati a sinistra del paziente; usando come riferimento la fossa soprasternale (fossetta dove si congiungono le clavicole, si apprezza sulla parte alta dello sterno), posizionarvi sopra il pollice della mano sinistra. Cercare con l’indice il primo spazio intercostale (allungandovi verso destra e un po’ più in basso del pollice), da qui sarà automatico trovare il secondo spazio con il medio, il terzo con l’anulare ed infine con il mignolo troverete il 4° spazio intercostale parasternale di destra: lì sarà posizionato V1.
- V2 (giallo): giusto a sinistra di V1, parte opposta dello sterno troverete il 4° spazio intercostale parasternale di sinistra, lì dovrete posizionate V2. Importante: lo sterno è largo mediamente non oltre i 4 centimetri, quindi V1 e V2 non dovrebbero essere più distanti di tale misura.
- Posizionare V3 (verde) e V4 (marrone): prima posizionamo V4, individuate la clavicola sinistra e fissate un punto a metà lungo l’osso. In seguito con il riferimento costale di V2 apprezzate il 5° spazio intercostale con la tecnica del dito. Ora individuate il punto dove posizionare V4 nell’intersezione tra una linea che scende dalla metà della clavicola e che infine incontri il 5° spazio intercostale. Lì posizionate l’elettrodo V4. V3 va posizionato nel punto a metà della linea tra V2 e V4 ovunque questo punto si trovi, anche se nelle donne vi fosse presente del seno (non impedisce la rilevazione del segnale elettrocardiaco).
- Posizionare V5 (nero): individuate la linea ascellare anteriore, più o meno dove inizia l’incavo ascellare, e lungo tale linea, trovate il 5° spazio intercostale: lì posizionare V5.
- Posizionare V6 (viola): individuate la linea ascellare media (circa a metà dell’ascella) e lungo tale linea, trovate il 5° spazio intercostale: lì posizionare V6. Tenere conto che V5 e V6 risalgono un poco rispetto a V4, perché le coste sono concave verso l’alto.
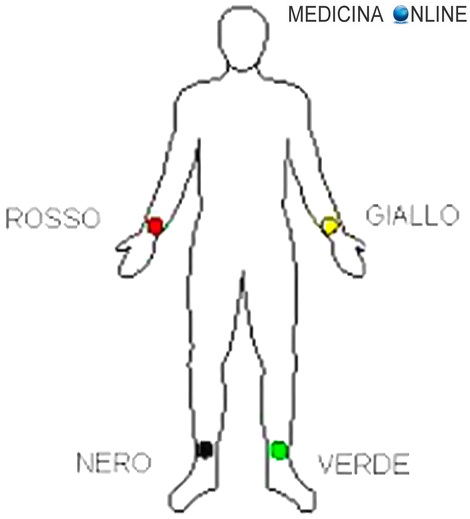
Posizionamento delle quattro periferiche
Per posizionare le quattro derivazioni periferiche, si tengo conto del codice colore:
- Rosso: braccio destro
- Nero: gamba destra
- Verde: gamba sinistra
- Giallo: braccio sinistro
Verifiche finali
Si eseguono prima di staccare gli elettrodi o, se c’è un monitor, prima di stampare:
- presenza (ed esattezza) di data e nome;
- verifica del segnale di calibrazione e della velocità di stampa;
- qualità del tracciato:
- presenza di tutte le derivazioni;
- stabilità della linea isoelettrica;
- assenza di artefatti da tremori e corrente alternata;
- ricerca indizi che possano far pensare ad un’errata collocazione degli elettrodi.
In caso di corretto posizionamento degli elettrodi ECG, il tracciato di un paziente sano dovrebbe avere un risultato simile a questo:
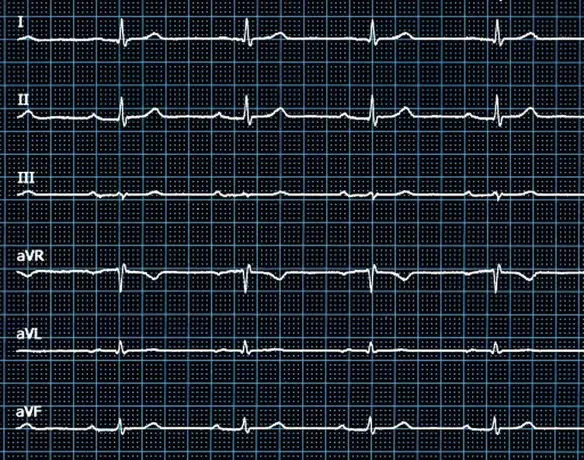
Controllate se vi sono alterazioni elettrocardiografiche non fisiologiche ed in caso contrario modificate la posizione degli elettrodi, oppure ponete il tracciato all’attenzione del medico per una valutazione e diagnosi dello stesso.
Complicanze
Possono a volte insorgere dopo l’uso prolungato degli elettrodi manifestazioni cutanee (ad esempio arrossamenti o prurito della cute) dovute al tempo di applicazione o alla sensibilità della cute.
Consigli
Tener presente i seguenti consigli ed informazioni:
- l’acqua è il miglior conduttore dell’impulso elettrico, quindi per avere un buon ECG non dovete usare disinfettanti alcolici. Verrà peggio. Se avete calze o collant, bagnate piuttosto abbondantemente le garze (devono sgocciolare) e così vi aiuteranno a condurre l’elettricità;
- un fattore che migliora la registrazione è il posizionamento degli elettrodi su piani ossei, che conducono meglio del grasso. Per questo nelle periferiche scegliete sempre la tibia e il dorso del polso;
- posizionare correttamente gli elettrodi, perché da quello dipende l’individuazione di anomalie elettrocardiografiche che possono salvare la vita al paziente. Posizionare male gli elettrodi può condizionare grandemente i risultati di un ECG.
Elettrocardiogramma in paziente con arto amputato
Nei pazienti che hanno subito l’amputazione di uno o più arti, l’elettrodo può essere applicato in un punto qualsiasi del moncone dell’arto o alla radice dello stesso. Ogni arto infatti è considerato dal punto di vista elettrico, un segmento a bassa resistenza per cui il potenziale elettrico è sostanzialmente lo stesso in tutti i suoi punti.
Altri articoli che potrebbero interessarti sulla semeiotica del cuore:
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Semeiotica del cuore: l’esame obiettivo cardiaco completo
- Manovra di Valsalva in medicina (tachicardia e nervo vago)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Differenza tra sintomo e segno con esempi
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
Leggi anche:
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Com’è fatto il cuore, a che serve e come funziona?
- Quanto pesa e quanto sangue contiene un cuore?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Differenza tra sintomo e segno con esempi
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi.
Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi.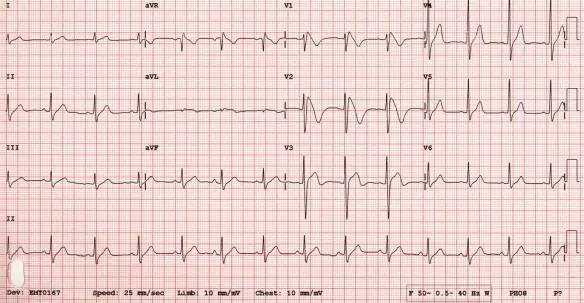
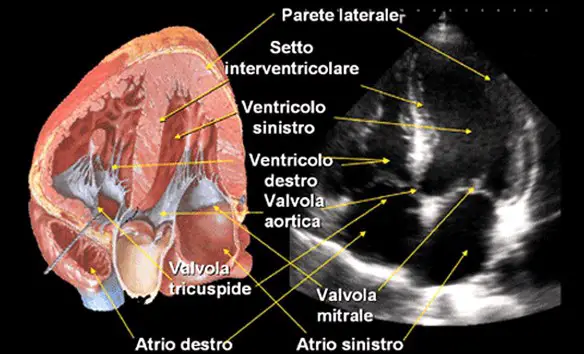 L’ecocardiografia è una metodica diagnostica che utilizza alcuni tipi di onde sonore, chiamate ultrasuoni, per la formazione di immagini delle strutture del cuore.
L’ecocardiografia è una metodica diagnostica che utilizza alcuni tipi di onde sonore, chiamate ultrasuoni, per la formazione di immagini delle strutture del cuore.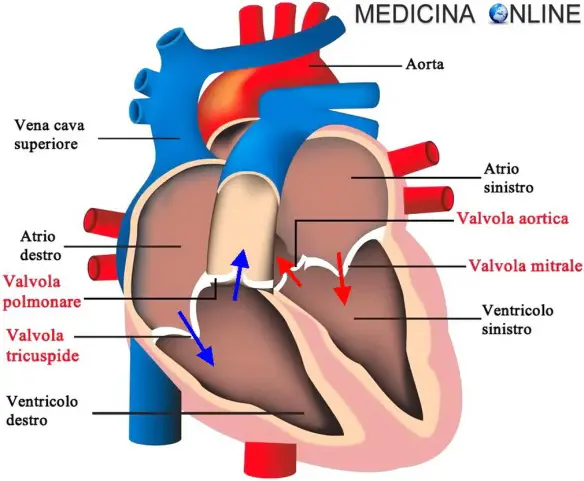
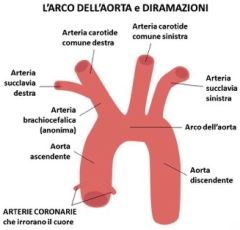 L’aorta appena uscita dal cuore forma un arco aortico da cui partono tre rami arteriosi importanti, dalla destra alla sinistra: il primo, l’arteria brachiocefalica o arteria anonima, il secondo, l’arteria carotide comune sinistra e il terzo, l’arteria succlavia sinistra.
L’aorta appena uscita dal cuore forma un arco aortico da cui partono tre rami arteriosi importanti, dalla destra alla sinistra: il primo, l’arteria brachiocefalica o arteria anonima, il secondo, l’arteria carotide comune sinistra e il terzo, l’arteria succlavia sinistra.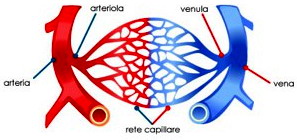 Le arterie più grandi si ramificano e si riducono di calibro man mano che penetrano negli organi fino a diventare dei capillari che formano una vera e propria rete di scambi di ossigeno e nutrienti; inversamente, dai capillari si formano le vene che via via confluiscono e aumentano di calibro.
Le arterie più grandi si ramificano e si riducono di calibro man mano che penetrano negli organi fino a diventare dei capillari che formano una vera e propria rete di scambi di ossigeno e nutrienti; inversamente, dai capillari si formano le vene che via via confluiscono e aumentano di calibro.