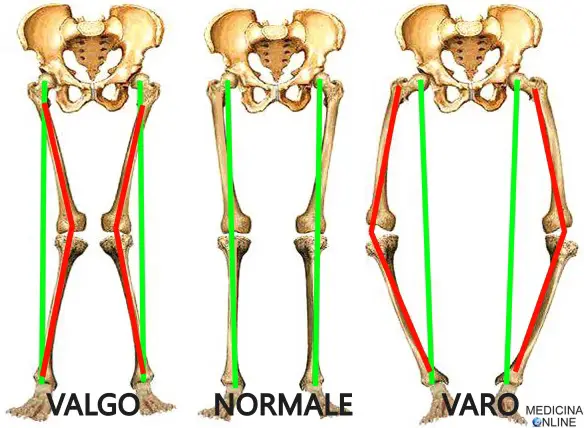
Negli arti inferiori normali, il ginocchio si pone lungo l’asse longitudinale passante tra due ossa, il femore e la tibia. Se il ginocchio devia verso l’interno o l’esterno, si parla rispettivamente di ginocchio “valgo” e “varo”. E’ importante ricordare, però, che l’arto normale non è perfettamente “dritto”: femore e tibia normali formano tra di loro un angolo di circa 170 gradi ed in questo caso si parlerà di ginocchio valgo fisiologico (il ginocchio sarà quindi lievemente verso l’interno). Un angolo maggiore di 170° determina varismo, mentre un angolo inferiore di 170° determina valgismo patologico.
Il ginocchio valgo
Con “ginocchio valgo” o “valgismo del ginocchio” in medicina si intende una deformità del ginocchio per cui questo tende verso l’interno. Ciò accade quando il femore e la tibia non sono perfettamente allineati, ma formano un angolo ottuso aperto lateralmente. Nel ginocchio valgo le ginocchia si avvicinano tra loro rispetto al normale. Questa condizione viene definita, nel linguaggio comune, “ginocchia a X” o “gambe a X“. Molto spesso il ginocchio valgo si manifesta già in età puberale come un disturbo evolutivo senza cause evidenti e solitamente viene corretto senza bisogno di alcun intervento prima dei 9 anni di vita. Si procede intervenendo con delle terapie correttive oppure, in casi dove il difetto è grave, il trattamento vede solo la soluzione chirurgica. Il ginocchio valgo è la conseguenza della mancata calcificazione ossea e compare dal momento in cui interviene l’azione del peso corporeo, cioè quando il bambino inizia a muovere i primi passi. Nell’adolescente, invece, si manifesta nei soggetti costituzionalmente gracili e con i muscoli poso sviluppati. In questo caso, la causa potrebbe essere attribuita a disturbi di tipo ormonale che ostacolano la cartilagine di coniugazione. I principali sintomi avvertiti dall’individuo coinvolto sono in genere: difficoltà a camminare, deformazione, malformazione, zoppicamento, dolore e gonfiore della parte interessata. Anche la rotula può soffrire del malallineamento in valgo, sviluppando così una sindrome dolorosa rotulea. L’operazione chirurgica che viene praticata in questi casi è la osteotomia. Questo tipo di intervento permette di migliorare l’angolazione della rotula consentendo all’osso di assumere una posizione naturale e regolare. Quando il valgismo è rilevante, il ginocchio valgo può causare dolore e la comparsa di disturbi alle ossa o alle articolazioni, come la meniscopatia. La meniscopatia è il complesso dei sintomi più o meno dolorosi che fanno sospettare la presenza di lesioni acute o croniche ad uno o entrambi i menischi. Il menisco serve all’assorbimento delle forze di trasmissione del carico, alla trasmissione e alla distribuzione dei carichi in flesso-estensione; è fondamentale per la stabilità articolare e partecipa alla lubrificazione articolare. In caso di dubbi sul coinvolgimento di questa parte del ginocchio nel problema, una risonanza magnetica permette di valutare al meglio lo stato delle strutture articolari.
Il ginocchio varo
Il ginocchio si definisce “varo” (“varismo del ginocchio“) quando femore e tibia non sono perfettamente allineati, ma formano un angolo ottuso aperto medialmente. Quindi, mentre il ginocchio valgo tende verso l’interno, al contrario il ginocchio varo tende verso l’esterno. Nel ginocchio varo le ginocchia si allontanano tra loro rispetto al normale. Questa condizione viene comunemente definita “gambe a parentesi contrapposte” o “ginocchia a O” o “ginocchia da cowboy”, tipiche dei calciatori professionisti. Le cause sono le medesime del ginocchio valgo. Tra le altre ipotizzabili, possono esserci: eventuali lesioni legamentose inveterate, fratture malconsolidate, artrosi, disturbi neurologici, malattie ossee focali, ecc. Se le gambe sono gravemente arcuate, può essere un segno di rachitismo, causato da una carenza di vitamina D. Altre cause, più estreme, di ginocchio varo includono il morbo di Blount, displasie ossee, e intossicazione da piombo o fluoro. I sintomi più comuni del ginocchio varo sono facilmente riconoscibili: ginocchia che non si toccano stando con i piedi uniti, gambe arcuate su entrambi i lati del corpo, gambe storte oltre i 3 anni di età. In tutti i casi, la diagnosi definitiva deve avvenire tramite una radiografia.
Leggi anche: Alluce valgo: sintomi iniziali, dolore, correttore, esercizi e operazione
Come “raddrizzare” le gambe?
Le terapie per il ginocchio varo e per quello valgo comprendono vari strumenti, che variano in funzione di molti fattori soggettivi tra cui gravità di varismo o valgismo ed età del soggetto:
- nei casi meno gravi e nei bambini, si possono usare particolari plantari correttivi e lavoro di rinforzo e riequilibrio muscolare dell’arto inferiore e del “core” (la parte centrale del corpo), eseguito con l’aiuto del fisioterapista. Sempre il fisoterapista può mobilizzare gradatamente il ginocchio ed usare una serie di tecniche fisiatriche che includono radiofrequenza, TENS, radarterapia;
- nei casi più gravi (ad esempio con angoli molto patologici e/o con degenerazione in artrosi dell’articolazione), negli adulti e nei soggetti in cui le terapie mediante plantari e fisioterapia non hanno funzionato, la terapia è chirurgica mediante osteotomia e protesi.
Esercizi
Di seguito riportiamo alcuni esercizi utili per “raddrizzare” le gambe.
Esercizio 1
Dalla posizione in piedi vai in appoggio sul piede dal lato dove vuoi migliorare il ginocchio varo.
Noterai una caduta all’interno dell’arco plantare nel momento in cui andrai a portare il peso del corpo su una sola gamba. Da questa posizione dovrai cercare di recuperare l’arco plantare e avvicinare la testa del primo metatarso verso il calcagno, utilizzando la muscolatura che si trova alla base del piede.
Ripeti per 10 volte, poi riposati un paio di minuti, per poi eseguire altre due serie da 10 ripetizioni.
Esercizio 2
Posizionati in appoggio su un piede solo (il piede dela gamba con il problema che dobbiamo migliorare). Piegati sulla gamba a terra e stendi la gamba. Ripeti per 10 volte, poi riposati un paio di minuti, per poi eseguire altre due serie da 10 ripetizioni.
Esercizio 3
Dalla posizione in piedi porta indietro la gamba senza problema al ginocchio, effettuando degli affondi profondi e torna in posizione di partenza. Evita un’iperestensione nel ginocchio recurvato. Ripeti per 10 volte, poi riposati un paio di minuti, per poi eseguire altre due serie da 10 ripetizioni.
Esercizio 4
Dalla posizione accovacciata con i piedi paralleli leggermente divaricati, distendi le ginocchia mantenendo le mani sul pavimento o sui piedi o sugli stinchi. Non andare in distensione completa del ginocchio, basta una semi estensione. Ripeti per 10 volte, poi riposati un paio di minuti, per poi eseguire altre due serie da 10 ripetizioni.
Consigli
Consigli sempre validi per migliorare la situazione generale, sono:
- evitare obesità e sovrappeso, mediante una dieta adeguata ed attività fisica regolare, soprattutto se il paziente è un bambino;
- assumere un integratore specifico per le articolazioni, contenente glucosamina e condroitina, come questo: https://amzn.to/3DN2D2E;
- assumere la giusta quantità di minerali come calcio e vitamine, anche con un integratore come questo: https://amzn.to/3dA9xxJ;
- se possibile intraprendere il trattamento precocemente, fin dall’infanzia;
- evitare calzature inadatte;
- usare una ginocchiera specifica, come questa: https://amzn.to/3SpYbuL;
- avere una buona igiene posturale;
- evitare sport che sottopongono le ginocchia a stress eccessivi.
Leggi anche:
- Scarpe coi tacchi e problemi alla salute, consigli e rimedi
- Come si chiamano le dita dei piedi?
- Differenza tra gotta ed alluce valgo
- Piede piatto: cos’è e perché può diventare pericoloso per la salute
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Tendine rotuleo: anatomia, funzioni e patologie in sintesi
- Lesione del legamento crociato anteriore: ricostruzione in artroscopia
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Tendinite del rotuleo: cause, sintomi e rimedi dell’infiammazione
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Cifosi patologica o ipercifosi dorsale: cause, terapie e conseguenze
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra scoliosi, cifosi e lordosi normale e patologica
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Differenza tra scoliosi ed atteggiamento scoliotico
- Differenza tra scoliosi e rotoscoliosi
- Differenza tra piano sagittale, coronale, trasversale e obliquo
- Differenza tra laterale, mediale, distale e prossimale
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Pubalgia del podista: cause, diagnosi e rimedi
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Strappo muscolare a braccio, coscia, schiena: cosa fare?
- Contrattura muscolare a schiena, coscia, polpaccio, collo: cosa fare?
- Stiramento muscolare: cause, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Usura della cartilagine del ginocchio: sintomi, diagnosi e cura
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Come si chiamano le dita dei piedi?
- Femore: anatomia, funzioni e muscoli in sintesi
- Quanto pesano scheletro ed ossa?
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra legamento e tendine con esempi
- Differenza tra legamento ed articolazione con esempi
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 La lunghezza interna del canale vaginale, dall’imboccatura alla fine – dove si trova il collo dell’utero – varia da donna a donna: mediamente oscilla tra 7,5 e 9 cm circa. Le pareti della vagina sono tuttavia molto elastiche e durante l’atto sessuale possono accogliere anche un pene che superi i 15 cm, anche se misure che si avvicinano ai 20 cm possono procurare dolore alla donna dal momento che la punta del pene può arrivare a toccare il collo dell’utero.
La lunghezza interna del canale vaginale, dall’imboccatura alla fine – dove si trova il collo dell’utero – varia da donna a donna: mediamente oscilla tra 7,5 e 9 cm circa. Le pareti della vagina sono tuttavia molto elastiche e durante l’atto sessuale possono accogliere anche un pene che superi i 15 cm, anche se misure che si avvicinano ai 20 cm possono procurare dolore alla donna dal momento che la punta del pene può arrivare a toccare il collo dell’utero.

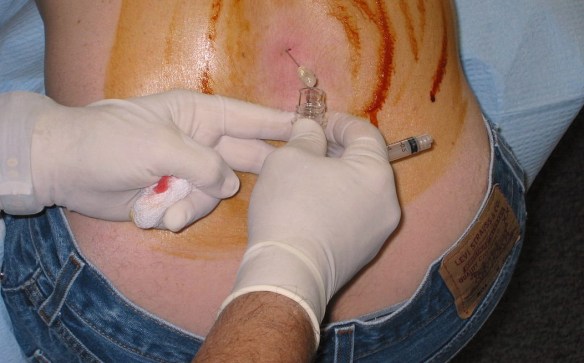 Con i termini “toracentesi”, “paracentesi” (anche chiamata peritoneocentesi) e “rachicentesi” (chiamata anche puntura lombare) si indicano tre tecniche chirurgiche diagnostiche e terapeutiche che vengono condotte introducendo un ago sottile, di solito sotto guida ecografica, rispettivamente nel torace, nell’addome e nella cisterna lombare.
Con i termini “toracentesi”, “paracentesi” (anche chiamata peritoneocentesi) e “rachicentesi” (chiamata anche puntura lombare) si indicano tre tecniche chirurgiche diagnostiche e terapeutiche che vengono condotte introducendo un ago sottile, di solito sotto guida ecografica, rispettivamente nel torace, nell’addome e nella cisterna lombare.
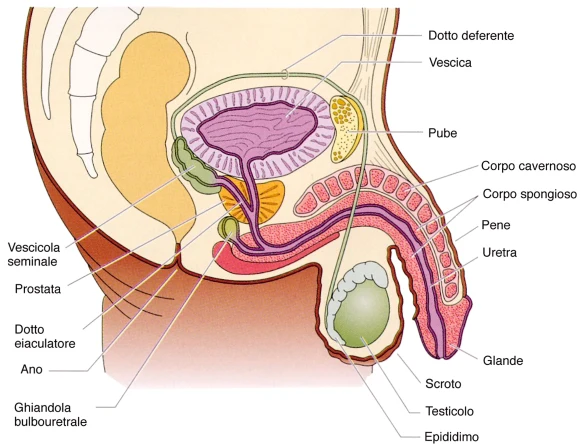 Cos’è il liquido seminale?
Cos’è il liquido seminale? Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule). Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’
Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’ Con il termine “ipertrofia” (hypertrophy in inglese) si intende l’aumento del VOLUME delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da ipertrofia. Questo processo non altera il numero di cellule all’interno del tessuto o dell’organo considerato ma aumenta le dimensioni cellulari.
Con il termine “ipertrofia” (hypertrophy in inglese) si intende l’aumento del VOLUME delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da ipertrofia. Questo processo non altera il numero di cellule all’interno del tessuto o dell’organo considerato ma aumenta le dimensioni cellulari.