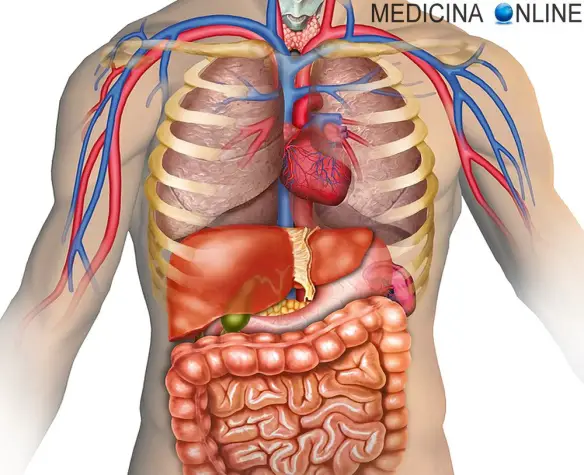
 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere: Cistifellea: cos’è, a cosa serve e dove si trova
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere: Cistifellea: cos’è, a cosa serve e dove si trova
La sindrome post colecistectomia si verifica circa nel 14% dei pazienti operati per asportazione della colecisti, per cui è buona norma che il chirurgo ottenga il consenso informato del paziente prima di procedere alla colecistectomia, spiegando quali siano le indicazioni all’intervento e quali le conseguenze che derivano dallo stesso.
Prima iniziare a parlare di tale sindrome, dobbiamo ricordare che la colecisti:
- raccoglie la bile durante i periodi tra i pasti;
- dismette la bile al termine del pasto, consentendo un’ottimale digestione dei grassi.
Pertanto, la sua rimozione, non è certo scevra da complicanze, tanto più se non si è prima proceduto in alla bonifica della via biliare principale previa sfinterotomia endoscopica del caso. Infatti in questo caso potrebbe contemplarsi l’ipotesi che residui una calcolosi della via biliare principale con conseguente dolore epigastrico, nonostante sia stata operata la colecisti che rappresenta il serbatoio principali di fanghiglia biliare e di calcoli. Ancora si segnala nel paziente colecistectomizzato una sindrome caratterizzata da sensazione di pancia gonfia, digestione lenta e laboriosa, eruttazione acida e nausea, specie se il pasto è stato grasso. Classico esempio ne sia se il paziente ha consumato dei dolci con la panna o le uova: in questo caso un senso di nausea lo pervaderà intensamente.
Il termine “sindrome post-colecistectomia” (SPC) descrive la presenza di sintomi dispeptici dopo la colecistectomia. Questi sintomi possono rappresentare sia la continuazione dei sintomi che si pensava fossero causati dalla colecisti, per esempio dei calcoli o fanghiglia biliare che transita nelle vie biliari, nei soggetti predisposti alla calcolosi, sia lo sviluppo di nuovi sintomi, alcuni dei quali causati proprio dalla rimozione della colecisti. SPC è causata da alterazioni nel flusso biliare dovuto alla perdita della funzione di “serbatoio” della colecisti.
Leggi anche:
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
Conseguenze della sindrome post-colecistectomia
Il primo problema che può insorgere è il continuo flusso di bile dalle vie biliari del fegato nel tratto digerente alto, che può contribuire alla esofagite alcalina da reflusso o alla gastrite cronica alcalina, per azione irritante dei Sali biliari. Il paziente ha un discomfort gastrointestinale e si sveglia con la classica “bocca amara.
La seconda conseguenza è legata al tratto basso dell intestino, dove la presenza di un flusso continuo di sali biliari, ha una funzione catartica, causando una sindrome diarroica specie nel paziente affetto da sindrome del colon irritabile
Cura della sindrome post-colecistectomia
La cura di succitata sindrome deve essere affidata a mani di specialisti esperti; sono indicati dei farmaci per la motilità gastrointestinale, quali il domperidone e la metoclopramide (il vecchio plasil ed il peridon o il motilex), oppure degli antispastici per controllare la diarrea e/o il questran bustine per chelare i sali biliari.
Leggi anche:
- Si può vivere senza cistifellea?
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!

 E’ possibile vivere senza la colecisti? La risposta è SI. Negli esseri umani la colecistectomia (cioè l’asportazione chirurgica della colecisti) è in genere ben tollerata: anche quando la cistifellea viene eliminata, un “nuovo” percorso consentirebbe comunque alla bile di raggiungere l’intestino compiendo il suo dovere, sebbene ciò possa portare alla sindrome post-colecistectomia. A tale proposito leggi anche:
E’ possibile vivere senza la colecisti? La risposta è SI. Negli esseri umani la colecistectomia (cioè l’asportazione chirurgica della colecisti) è in genere ben tollerata: anche quando la cistifellea viene eliminata, un “nuovo” percorso consentirebbe comunque alla bile di raggiungere l’intestino compiendo il suo dovere, sebbene ciò possa portare alla sindrome post-colecistectomia. A tale proposito leggi anche: 
 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:  L’AIDS, cioè Acquired Immune Deficiency Syndrome la Sindrome da Immunodeficienza Acquisita, è una malattia del sistema immunitario umano causata dal virus dell’immunodeficienza umana (HIV). L’HIV danneggia il sistema immunitario delle persone che lo hanno contratto, rendendole vulnerabili a degli agenti patogeni normalmente innocui, che si trovano nell’ambiente o che, addirittura, sono ospiti abituali dell’organismo umano, cioè microrganismi generalmente inoffensivi che però diventano pericolosi nel paziente con sistema immunitario compromesso.
L’AIDS, cioè Acquired Immune Deficiency Syndrome la Sindrome da Immunodeficienza Acquisita, è una malattia del sistema immunitario umano causata dal virus dell’immunodeficienza umana (HIV). L’HIV danneggia il sistema immunitario delle persone che lo hanno contratto, rendendole vulnerabili a degli agenti patogeni normalmente innocui, che si trovano nell’ambiente o che, addirittura, sono ospiti abituali dell’organismo umano, cioè microrganismi generalmente inoffensivi che però diventano pericolosi nel paziente con sistema immunitario compromesso. Nel paziente con Alzheimer può cronicamente verificarsi una perdita di peso, nonostante la normale assunzione di cibo; questo si verifica anche perché il malato si dimentica di masticare o non sa più come deglutire, specialmente negli ultimi stadi della malattia. Un’altra conseguenza del malattia di Alzheimer è il deperimento muscolare, e una volta costretto a letto il malato può sviluppare piaghe da decubito. Più l’età avanza, più queste persone diventano vulnerabili alle infezioni. In conseguenza di tale accresciuta vulnerabilità, molti malati di Alzheimer muoiono di polmonite. Altre cause di morte sono le complicanze delle cadute e dell’allettamento, quali le fratture di femore e le infezioni da piaga da decubito.
Nel paziente con Alzheimer può cronicamente verificarsi una perdita di peso, nonostante la normale assunzione di cibo; questo si verifica anche perché il malato si dimentica di masticare o non sa più come deglutire, specialmente negli ultimi stadi della malattia. Un’altra conseguenza del malattia di Alzheimer è il deperimento muscolare, e una volta costretto a letto il malato può sviluppare piaghe da decubito. Più l’età avanza, più queste persone diventano vulnerabili alle infezioni. In conseguenza di tale accresciuta vulnerabilità, molti malati di Alzheimer muoiono di polmonite. Altre cause di morte sono le complicanze delle cadute e dell’allettamento, quali le fratture di femore e le infezioni da piaga da decubito. Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:  La peritonite è un’infiammazione della sierosa (chiamata appunto “peritoneo”) che riveste i visceri e la cavità addominale, dovuta, in genere, ad una contaminazione batterica.
La peritonite è un’infiammazione della sierosa (chiamata appunto “peritoneo”) che riveste i visceri e la cavità addominale, dovuta, in genere, ad una contaminazione batterica.