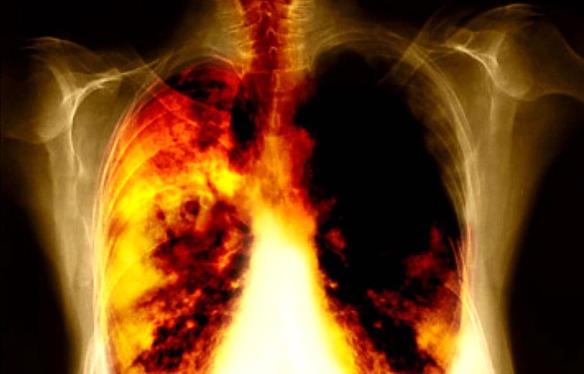
 Il termine “fibrosi polmonare” comprende una serie di malattie in cui avviene una produzione eccessiva di tessuto cicatriziale che si insinua tra gli alveoli che può indurre una fibrosi. Questa può esser provocata ad esempio dall’inalazione di polveri, gas tossici o vapori, ma anche da infezioni, radiazioni o dall’assunzione di determinati farmaci. Tuttavia, ancora oggi causa di una fibrosi polmonare su due è resta sconosciuta (idiopatica): per questo viene denominata fibrosi polmonare idiopatica (abbreviato IPF, dall’inglese idiopathic pulmonary fibrosis). E’ una malattia particolarmente subdola: può essere ignorata per anni. I sintomi si manifestano solo quando ormai i polmoni sono già molto lesionati: si tratta per lo più di tosse secca e dispnea da sforzo.
Il termine “fibrosi polmonare” comprende una serie di malattie in cui avviene una produzione eccessiva di tessuto cicatriziale che si insinua tra gli alveoli che può indurre una fibrosi. Questa può esser provocata ad esempio dall’inalazione di polveri, gas tossici o vapori, ma anche da infezioni, radiazioni o dall’assunzione di determinati farmaci. Tuttavia, ancora oggi causa di una fibrosi polmonare su due è resta sconosciuta (idiopatica): per questo viene denominata fibrosi polmonare idiopatica (abbreviato IPF, dall’inglese idiopathic pulmonary fibrosis). E’ una malattia particolarmente subdola: può essere ignorata per anni. I sintomi si manifestano solo quando ormai i polmoni sono già molto lesionati: si tratta per lo più di tosse secca e dispnea da sforzo.
Qual è la causa di questa malattia?
La IPF è fondamentalmente una malattia cronica rara, non contagiosa: studi recenti evidenziano una frequenza da 6 a 20 casi ogni 100’000 individui. Generalmente la malattia viene diagnosticata più spesso negli uomini che abbiano superato i 50 anni d’età. L’IPF si manifesta più frequentemente in alcuni gruppi familiari, quindi probabilmente i fattori genetici giocano un ruolo importante. La scienza ritiene comunque che nei pazienti affetti da IPF la rigenerazione del tessuto nei polmoni sia pregiudicata. I processi di riparazione sono compromessi e possono condurre alla cicatrizzazione del tessuto. Si tratta di un processo molto complesso che la ricerca non è ancora in grado di spiegare.
Come viene diagnosticata la IPF?
La IPF per lo più viene ignorata a lungo. I sintomi più frequenti sono tosse secca e dispnea, inizialmente sotto sforzo, in seguito anche allo stato di riposo. Nel momento in cui tali disturbi si manifestano, la malattia è già a uno stadio avanzato. La diagnosi deve essere confermata di regola in collaborazione tra pneumologi, patologi e radiologi: il test di funzionalità polmonare valuta l’efficienza dell’apparato respiratorio. Gli esami clinici e la TAC (tomografia assiale computerizzata) ad alta risoluzione confermano o meno la diagnosi. Gli pneumologi riconoscono l’immagine clinico-radiologica della fibrosi polmonare: la tipica «struttura a nido d’ape» nel tessuto. A seconda dei casi si richiede anche una broncoscopia, un esame endoscopico dei polmoni al fine di prelevare piccoli frammenti di tessuto. Se sono state escluse le altre cause note di fibrosi polmonare, si è in presenza di una IPF.
Come progredisce la IPF?
Il processo fibrotico con ispessimento dell’interstizio, provoca progressivo irrigidimento del polmone e perdita di elasticità. A causa di questo irrigidimento, respirare diventa più faticoso. Con il passare del tempo il tessuto cicatrizzato, privo di funzione, sostituisce il tessuto polmonare sano. Il volume dei polmoni diminuisce e il normale passaggio dell’ossigeno nel sangue diventa sempre più difficile. Le persone colpite soffrono di una dispnea che si aggrava progressivamente e di tosse secca. La IPF può progredire molto rapidamente: la durata media di sopravvivenza dopo la diagnosi è di varia dai 3 ai 5 anni, tuttavia si è a conoscenza di decorsi anche più lunghi.
Quali sono le terapie disponibili?
Le lesioni del tessuto polmonare sono irreversibili. I farmaci o altre misure terapeutiche impiegate attualmente possono rallentare solo in parte il processo di cicatrizzazione. I ricercatori ripongono molte speranze nei farmaci antifibrotici di nuova generazione, che evidentemente possono rallentare o arrestare il processo solo parzialmente. D’altro canto non si conoscono altri risultati dopo tanti anni di ricerca. Riguardo al trattamento si cerca di alleviare i disturbi, le complicazioni possibili ed evitare l’insorgere di malattie connesse. La terapia respiratoria e di movimento, nell’ambito di una riabilitazione polmonare, gli esercizi di rilassamento e la riduzione dello stress possono migliorare la qualità della vita dei pazienti. Nel corso della malattia, sovente è necessario l’apporto straordinario di ossigeno. Eventualmente, nei casi gravi, è necessario ricorrere al trapianto polmonare.
A che punto è la ricerca?
La ricerca è costantemente impegnata a decifrare i processi. Stiamo individuando sempre più tessere del complesso mosaico di questa malattia. Nel frattempo sono stati scoperti segnali e messaggeri chimici che conducono alla cicatrizzazione del polmone. In quest’ottica si cercano nuovi spunti per altre terapie. Sono inoltre in corso una moltitudine di studi che si spera portino a nuove conoscenze e possibilità terapeutiche. È auspicabile una terapia mono farmacologica o combinata che migliori la prospettiva di guarigione di questa malattia per ora ancora fatale.
Leggi anche:
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Differenza tra laringe, faringe e trachea
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Kussmaul: caratteristiche e cause
- Respiro di Falstaff: caratteristiche e cause
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il processo fibrotico con ispessimento dell’interstizio che si verifica nella
Il processo fibrotico con ispessimento dell’interstizio che si verifica nella  Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere questo articolo: 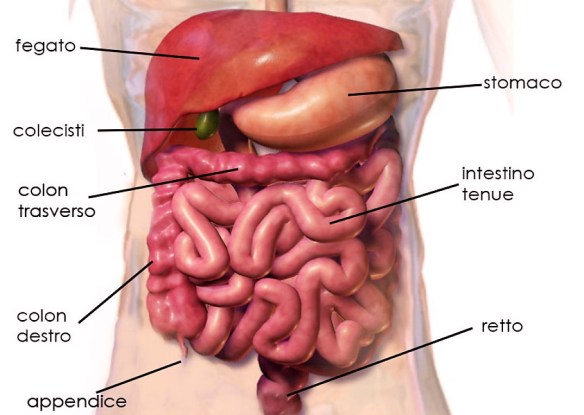 I pesi e le dimensioni degli organi, ancora oggi, vengono utilizzati dal personale medico sanitario per stabilire la causa di morte del paziente o per determinare la patologia dalla quale egli risulta essere affetto. Nel corso del 2001 il ricercatore francese Grandmaison ha pubblicato il documento Scienze Forensi Internazionali nel quale si è occupato di analizzare il peso degli organi di ben oltre seicento diverse autopsie, eseguite su uomini di razza bianca. Sulla base dei risultati ottenuti da questo studio, i pesi medi relativi agli organi di uomini e donne sono stati piuttosto variabili, ma in linea di massima è stato stabilito che nei soggetti maschili:
I pesi e le dimensioni degli organi, ancora oggi, vengono utilizzati dal personale medico sanitario per stabilire la causa di morte del paziente o per determinare la patologia dalla quale egli risulta essere affetto. Nel corso del 2001 il ricercatore francese Grandmaison ha pubblicato il documento Scienze Forensi Internazionali nel quale si è occupato di analizzare il peso degli organi di ben oltre seicento diverse autopsie, eseguite su uomini di razza bianca. Sulla base dei risultati ottenuti da questo studio, i pesi medi relativi agli organi di uomini e donne sono stati piuttosto variabili, ma in linea di massima è stato stabilito che nei soggetti maschili: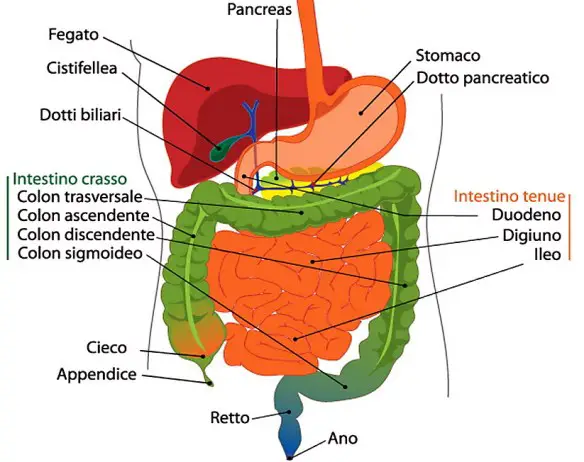 Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“).
Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). Stimolare la produzione naturale di testosterone è sicuramente l’opzione migliore per aumentare la produzione di questo ormone in modo sicuro, specie quando, dai 30 anni in poi, la sua produzione cala dell’1% ogni anno. Per farlo si cercano di eliminare le sostanze chimiche che bloccano la produzione oppure si supporta la capacità endogena del proprio corpo di produrre più testosterone. Ecco alcune sostanze utili per aumentare naturalmente il testosterone.
Stimolare la produzione naturale di testosterone è sicuramente l’opzione migliore per aumentare la produzione di questo ormone in modo sicuro, specie quando, dai 30 anni in poi, la sua produzione cala dell’1% ogni anno. Per farlo si cercano di eliminare le sostanze chimiche che bloccano la produzione oppure si supporta la capacità endogena del proprio corpo di produrre più testosterone. Ecco alcune sostanze utili per aumentare naturalmente il testosterone. Il pancreas assolve principalmente a due funzioni: la produzione di ormoni digestivi e la produzione di insulina. In caso di alcuni tipi di pancreatite o di adenocarcinoma del pancreas, il paziente viene sottoposto a pancreasectomia parziale o totale: in quest’ultimo caso compare il diabete, cioè un aumento della concentrazione degli zuccheri nel sangue. Da allora in poi sarà necessario limitare l’assunzione degli zuccheri con la dieta, e iniziare la somministrazione di insulina attraverso iniezioni sottocutanee. Soprattutto nel primo periodo dopo l’intervento, è necessario controllare frequentemente la glicemia, dato il maggiore rischio di episodi di ipoglicemia in questi pazienti. Inoltre il paziente dovrà assumere capsule di enzimi pancreatici per digerire e assorbire gli alimenti. Ciononostante, in un certo numero di pazienti, persistono alcuni disturbi intestinali (meteorismo, feci poco formate, aumento della frequenza dell’evacuazione), che sono comunque ben tollerati.
Il pancreas assolve principalmente a due funzioni: la produzione di ormoni digestivi e la produzione di insulina. In caso di alcuni tipi di pancreatite o di adenocarcinoma del pancreas, il paziente viene sottoposto a pancreasectomia parziale o totale: in quest’ultimo caso compare il diabete, cioè un aumento della concentrazione degli zuccheri nel sangue. Da allora in poi sarà necessario limitare l’assunzione degli zuccheri con la dieta, e iniziare la somministrazione di insulina attraverso iniezioni sottocutanee. Soprattutto nel primo periodo dopo l’intervento, è necessario controllare frequentemente la glicemia, dato il maggiore rischio di episodi di ipoglicemia in questi pazienti. Inoltre il paziente dovrà assumere capsule di enzimi pancreatici per digerire e assorbire gli alimenti. Ciononostante, in un certo numero di pazienti, persistono alcuni disturbi intestinali (meteorismo, feci poco formate, aumento della frequenza dell’evacuazione), che sono comunque ben tollerati.