 Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”.
Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”.
Cos’è un “calcolo”?
In ambito medico il calcolo è una concrezione (cioè un aggregato) di sali minerali associati o meno a sostanze organiche che si forma nell’organismo, specialmente dentro condotti ghiandolari ed in alcuni organi cavi per precipitazione e successiva aggregazione di sostanze prima disciolte nei relativi secreti. Pur potendo esistere molti tipi di calcoli, in genere in medicina si fa riferimento a due tipologie specifiche di calcoli clinicamente rilevanti:
- calcoli renali: quelli che si formano nelle vie urinarie e determinano calcolosi renale;
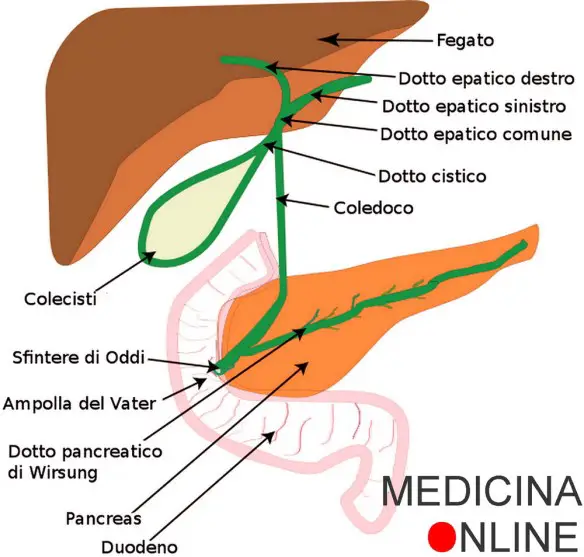
- calcoli biliari: che si formano nella cistifellea e nei dotti biliari e determinano colelitiasi (calcolosi delle colecisti).
Calcoli renali
I calcoli renali possono variare da pochi millimetri ad alcuni centimetri. A seconda della loro composizione abbiamo quattro tipi di calcoli renali: ossalato e fosfato di calcio (80%), acido urico (15%), magnesio-ammonio-fosfato – detto anche struvite – (5%) e cistina (molto raramente). I calcoli renali si formano a causa di ipersaturazione delle urine da parte delle stesse sostanze che compongono i calcoli, che a loro volta precipitano dando luogo alla formazione di cristalli che pian piano si accumulano stratificandosi e dando luogo al calcolo.
- per esempio l’iperuricemia (dando luogo poi alla gotta),
- oppure problemi endocrini (l’iperparatiroidismo),
- la dieta errata (ricca in proteine ed ossalati),
- problematiche di tipo infettivo (infezioni urinarie da parte di germi gram-negativi che alcalinizzano le urine),
- oppure ancora in anomalie ereditarie (calcolosi cistinica).
Per approfondire, continua la lettura con i seguenti articoli:
- Colica renale: sintomi premonitori, quanto dura, cosa fare e mangiare?
- Calcolo bloccato nell’uretere: sintomi, espulsione, operazione
- Calcolo vescicale: asportazione, endoscopia, operazione, rimedi
- Calcoli uretrali: cause, sintomi, complicazioni, cure
- Renella (sabbia renale): cause, cure e differenze con i calcoli renali
Calcoli biliari
Anche in questo caso i calcoli possono presentare una dimensione che va da pochi millimetri a qualche centimetro. Si presentano come formazioni dure simili a sassi. Colpisce circa il 10 – 15% della popolazione e sembra avere una preferenza per il sesso femminile (soprattutto dovuto a gravidanze multiple, obesità o dimagrimenti rapidi). I calcoli biliari sono essenzialmente di due tipi: i calcoli di colesterolo e i calcoli pigmentati, a loro volta distinti in bruni e neri. Le cause di formazione di questi calcoli sono differenti a seconda del tipo di calcolo.
I calcoli di colesterolo rappresentano il 70% circa dei calcoli nei paesi occidentali. In questi casi il fegato produce una bile satura in colesterolo (a causa del mancato equilibrio, per esempio, con i sali biliari e i fosfolipidi). Questo mancato equilibrio porterà ad un’emissione di bile satura in colesterolo che favorirà la formazione di calcoli.
Nei calcoli pigmentati troveremo invece della bilirubina non coniugata che si combinerà e precipiterà col calcio, in modo da formare bilirubinati di calcio. I calcoli pigmentati bruni si associano normalmente ad infezioni (si riscontrano più che altro in Asia), mentre quelli neri sono normalmente concomitanti a malattie del sangue o si riscontrano in pazienti cirrotici: si riscontrano solo nella colecisti.
Per approfondire, continua la lettura con i seguenti articoli:
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Colica biliare: rimedi, cosa fare per il dolore, terapia, dieta
Leggi anche:
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Calcoli urinari bloccati in rene, uretere, vescica e uretra: cause e cure
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Emodialisi: come funziona, effetti collaterali e complicanze
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Esami per valutare funzionalità renale ed insufficienza renale
- Insufficienza renale acuta: sintomi, terapia, linea guida, morte
- Differenza tra insufficienza renale acuta e cronica
- Differenza tra esame delle urine ed urinocoltura
- Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Urodinamica: cos’è, a che serve e come funziona
- Differenza tra rene policistico e multicistico
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Oliguria: sintomi, quantità, valori, terapia, definizione, significato
- Anuria e urine: definizione, terapia, valori, cosa fare, morte
- Poliuria: sintomi, notturna, diabete, nervosa, stress, malattie associate
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!

 Dieta chetogenica: come funziona? Cosa mangiare?
Dieta chetogenica: come funziona? Cosa mangiare? Si chiama ematemesi la perdita di sangue dallo stomaco, dall’esofago o dal duodeno attraverso l’emesi, cioè il vomito. Si tratta di un’emorragia tra le più comuni che porta addirittura alla morte nel 6 – 12 % dei casi. Pare che gli uomini siano maggiormente colpiti da ematemesi rispetto alle donne. Il sangue che è rimesso può avere diverse colorazioni ed esaminarne il colore è importante per avere maggiori indicazioni sulla natura del problema. Quando il sangue dell’ematemesi è di colore rosso vivo significa che l’emorragia è recente e molto pericolosa perché il paziente sta perdendo molto sangue e velocemente. Quando invece il sangue ha una colorazione più scura di rosso, significa che il sangue non è emesso subito ma ha stazionato nell’apparato digerente per un po’ prima di essere vomitato. Tanto più il sangue ha un colore simile al caffè, tanto più si è fermato prima di uscire. L’emorragia da cui ha origine dovrebbe non essere troppo grave, soprattutto se la quantità di sangue espulsa è poca. L’ematemesi non avviene dopo un colpo di tosse, che è un sintomo che invece riguarda i polmoni, tipico della tisi ad esempio.
Si chiama ematemesi la perdita di sangue dallo stomaco, dall’esofago o dal duodeno attraverso l’emesi, cioè il vomito. Si tratta di un’emorragia tra le più comuni che porta addirittura alla morte nel 6 – 12 % dei casi. Pare che gli uomini siano maggiormente colpiti da ematemesi rispetto alle donne. Il sangue che è rimesso può avere diverse colorazioni ed esaminarne il colore è importante per avere maggiori indicazioni sulla natura del problema. Quando il sangue dell’ematemesi è di colore rosso vivo significa che l’emorragia è recente e molto pericolosa perché il paziente sta perdendo molto sangue e velocemente. Quando invece il sangue ha una colorazione più scura di rosso, significa che il sangue non è emesso subito ma ha stazionato nell’apparato digerente per un po’ prima di essere vomitato. Tanto più il sangue ha un colore simile al caffè, tanto più si è fermato prima di uscire. L’emorragia da cui ha origine dovrebbe non essere troppo grave, soprattutto se la quantità di sangue espulsa è poca. L’ematemesi non avviene dopo un colpo di tosse, che è un sintomo che invece riguarda i polmoni, tipico della tisi ad esempio.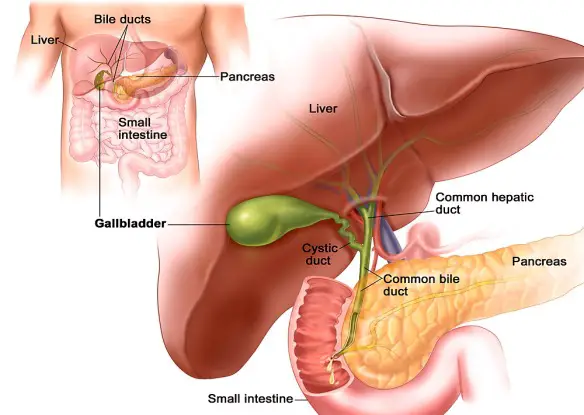 La cirrosi epatica è l’espressione di una tappa terminale di danno cronico del fegato indotto da fattori lesivi di diversa origine. Al danno cronico il fegato ripara compensando attraverso la formazione di “cicatrici” costituite da tessuto fibroso e attraverso la rigenerazione delle cellule perdute. L’espressione esasperata di tali processi porta ad una estesa fibrosi e ai noduli di rigenerazione; a lungo andare ne consegue una progressiva riduzione della massa funzionante epatica (causa di insufficienza dell’organo nelle fasi di malattia avanzata), fenomeni infiammatori e necrotici ed un sovvertimento della architettura vascolare intraepatica con conseguente ipertensione portale e cirrosi conclamata.
La cirrosi epatica è l’espressione di una tappa terminale di danno cronico del fegato indotto da fattori lesivi di diversa origine. Al danno cronico il fegato ripara compensando attraverso la formazione di “cicatrici” costituite da tessuto fibroso e attraverso la rigenerazione delle cellule perdute. L’espressione esasperata di tali processi porta ad una estesa fibrosi e ai noduli di rigenerazione; a lungo andare ne consegue una progressiva riduzione della massa funzionante epatica (causa di insufficienza dell’organo nelle fasi di malattia avanzata), fenomeni infiammatori e necrotici ed un sovvertimento della architettura vascolare intraepatica con conseguente ipertensione portale e cirrosi conclamata.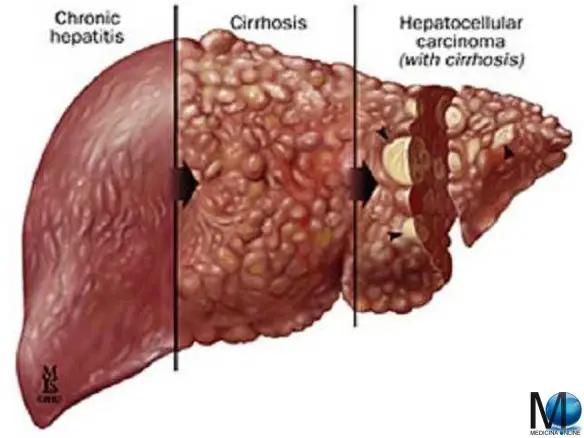 Le epatiti croniche sono un insieme di malattie del fegato caratterizzate da infiammazione cronica e da elevati livelli plasmatici delle transaminasi (enzimi della cellula epatica).
Le epatiti croniche sono un insieme di malattie del fegato caratterizzate da infiammazione cronica e da elevati livelli plasmatici delle transaminasi (enzimi della cellula epatica). L’emorragia delle vene dell’esofago (varici) è una delle complicanze più gravi che può verificarsi in un paziente affetto da una malattia cronica del fegato, come la cirrosi epatica. Può avvenire perché proprio a causa della malattia che interessa il fegato, parte del sangue proveniente dall’intestino non riesce a passare attraverso il fegato (dove viene filtrato), ma viene deviato lungo le vene dello stomaco e dell’esofago.
L’emorragia delle vene dell’esofago (varici) è una delle complicanze più gravi che può verificarsi in un paziente affetto da una malattia cronica del fegato, come la cirrosi epatica. Può avvenire perché proprio a causa della malattia che interessa il fegato, parte del sangue proveniente dall’intestino non riesce a passare attraverso il fegato (dove viene filtrato), ma viene deviato lungo le vene dello stomaco e dell’esofago.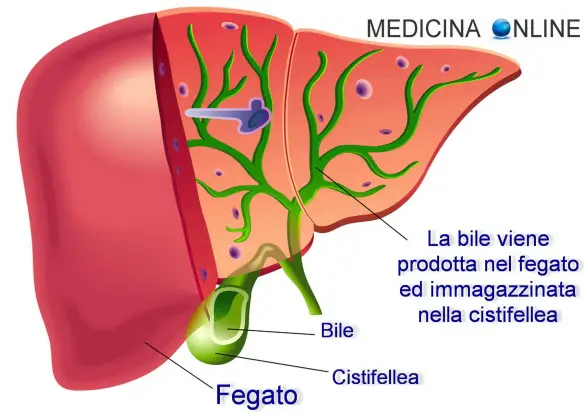 La bile è un liquido basico di colore giallo-verde secreto dal fegato ed immagazzinata/concentrata nella cistifellea (anche
La bile è un liquido basico di colore giallo-verde secreto dal fegato ed immagazzinata/concentrata nella cistifellea (anche