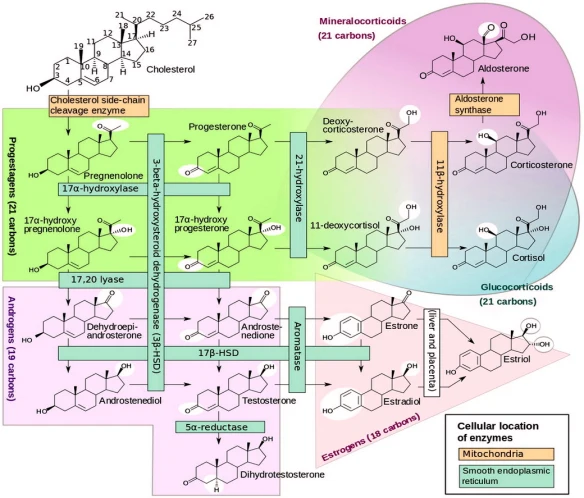
 L’aldosterone è un ormone steroideo prodotto dalla zona glomerulare della corticale del surrene. È il capostipite degli ormoni mineralcorticoidi che, come i glucocorticoidi, vengono prodotti nella corteccia del surrene, ma attraverso due vie biosintetiche distinte. A differenza del glucocorticoide cortisolo, il controllo della sintesi non dipende principalmente dalla tropina ipofisiaria ACTH: infatti, liberazione di aldosterone nell’organismo dipende da diversi fattori, i più importanti dei quali sono l’aumento della concentrazione extracellulare di potassio che agisce direttamente sulla corteccia surrenale e l’attivazione del sistema renina-angiotensina-aldosterone per l’aumento della pressione arteriosa.
L’aldosterone è un ormone steroideo prodotto dalla zona glomerulare della corticale del surrene. È il capostipite degli ormoni mineralcorticoidi che, come i glucocorticoidi, vengono prodotti nella corteccia del surrene, ma attraverso due vie biosintetiche distinte. A differenza del glucocorticoide cortisolo, il controllo della sintesi non dipende principalmente dalla tropina ipofisiaria ACTH: infatti, liberazione di aldosterone nell’organismo dipende da diversi fattori, i più importanti dei quali sono l’aumento della concentrazione extracellulare di potassio che agisce direttamente sulla corteccia surrenale e l’attivazione del sistema renina-angiotensina-aldosterone per l’aumento della pressione arteriosa.
L’aldosterone si forma nella zona glomerulare del surrene a partire dal corticosterone – corticosterone che va incontro ad un idrossilazione in posizione 18 per dare origine tramite la 18 idrossilasi, enzima mitocondriale, al 18 – idrossicorticosterone; questo è un ormone che ha una breve emivita essendo poco stabile e viene quindi poi convertito in aldosterone tramite l’aldosterone sintetasi.
Leggi anche:
Le zone della corteccia surrenale danno origine a diversi prodotti prima di tutto a causa delle diverse attività enzimatiche presenti; la 18 idrossilasi e l’aldosterone sintetasi sono enzimi molto presenti nella zona glomerulare e quasi assente nella fascicolata per cui il mineralcorticoide nella fascicolata non si forma ma si forma prevalentemente se non unicamente nella zona glomerulare. Inoltre è importante puntualizzare che: tutto parte dal colesterolo, progesterone e pregnenolone; nella zona glomerulare il pregnenolone e il progesterone possono subire l’azione della 17 idrossilasi per formare il 17 idrossipregnenolone o il 17 idrossiprogesterone; questi due ormoni nella zona glomerulare non si possono formare perché la 17 idrossilasi è quasi assente per cui il progesterone e il pregnenolone nel momento in cui questa via è bloccata devono seguire questa via per arrivare alla formazione del corticosterone, quindi si forma il deossicorticosterone e il corticosterone.
Non ci sono vie 17 alfa idrossilasiche che possono trasformare il pregnenolone in progesterone perché questa attività enzimatica è assente a livello della zona glomerulare; quindi da un lato perché manca la 17 alfa idrossilasi, dall’altro perché è presente la 18 idrossilasi presente nell’aldosterone sintetasi sono motivi per indicare che la prevalente se non esclusiva sintesi di aldosterone è a livello della zona glomerulare; anche se l’ACTH (ormone adrenocorticotropo o corticotropina, in inglese Adreno Cortico Tropic Hormone) stimola la biosintesi steroidea la biosintesi dell’androsterone è dipendente anche dal sistema renina – angiotensina.
In che modo l’ACTH facilità la sintesi di questi steroidi?
L’ormone adrenocorticotropo è un ormone proteico prodotto dalle cellule dell’ipofisi anteriore (adenoipofisi). Viene sintetizzato, previo distacco di amminoacidi, a partire dalla proteina proopiomelanocortina (POMC). Svolge anche funzione di neurotrasmettitore oppioide. L’ACTH ha come bersaglio la zona corticale della ghiandola surrenale e stimola la formazione di glucocorticoidi (tra cui il più importante è il cortisolo) che influenzano il metabolismo degli zuccheri e la formazione di androgeni che hanno una funzione muscolarizzatrice.
L’ACTH agisce su recettori di membrana accoppiati con le proteine G e questi recettori sono localizzati sulla corticale; le proteine g attivano l’adenilato ciclasi con produzione di cAMP che agisce sulla PKA che va a fosforilare un enzima che è il CEH che non è altro che la colesteril estere idrolasi che una volta fosforilato dalla PKA rende il colesterolo disponibile sottoforma libera perché il colesterolo all’interno delle cellule della corticale è presente sottoforma di estere del colesterolo che non può essere utilizzato. Una grande quantità di colesterolo è immagazzinata nelle LDL, quindi quando giungono alla membrana della corticale del surrene vengono invaginate e il colesterolo viene attaccato dalle colesterolo estere idrolasi quando è necessario attivare la steroideo genesi (ACTH) altrimenti rimangono immagazzinate nelle LDL come pool.
Gran parte degli ormoni vengono veicolati da proteine di trasporto ematico per cui avremo sempre una quota libera e una complessata; per quanto riguarda i glucocorticoidi il 75% è trasportato dalla transcortina che è una proteina specifica, un 15% dall’albumina e il 10 % è la quota libera. Per quanto riguarda l’aldosterone (mineralcorticoide) la quota libera è intorno al 30 – 40 %, anche questo viene complessato da proteina ma abbiamo una quota libera consistente. Questi ormoni in effetti vengono metabolizzati a livello epatico sottoforma di ormoni coniugati con l’acido glicuronico a formare il tetraidro cortisolo glucuronide (cortisolo) e (corticosterone) il tetraidro cortisone glicuronide che vengono poi escreti.
Leggi anche:
- Surrene: anatomia, funzioni e patologie in sintesi
- Asse ipotalamo-ipofisi-surrene: funzionamento ed ormoni rilasciati
- Tumore benigno e maligno del surrene: sintomi, diagnosi, cura
- Cos’è l’adrenalina ed a cosa serve?
- Adrenalina e “combatti o fuggi”: ecco cosa accade nel nostro corpo quando siamo terrorizzati
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Testosterone basso, alto, valori normali ed interpretazione
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipotalamo: anatomia, struttura e funzioni
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Asse ipotalamo-ipofisi-gonade: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-testicolo: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Differenze tra adrenalina e noradrenalina
- Apparato urinario: anatomia e fisiologia [SCHEMA]
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra surrene e rene
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Si può vivere senza reni? Conseguenze della nefrectomia
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Sistema dopamminergico: i circuti nervosi della dopammina
- Colesterolo: cos’è ed a cosa serve?
- Adrenalina ed epinefrina sono la stessa cosa?
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Serotonina e triptofano: cosa sono e in quali cibi trovarli
- Glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Rene: anatomia, funzioni e patologie in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Con il termine “enzima” (in inglese “enzyme“) in campo medico si identifica un catalizzatore dei processi biologici (biocatalizzatore). Quasi tutti gli enzimi sono proteine, solo una minoranza sono “ribozimi”, cioè enzimi a RNA. Essendo un catalizzatore, un enzima ha funzione di aumentare la velocità di una reazione chimica diretta e inversa (dal composto A al composto B e viceversa), senza intervenire sui processi che ne regolano la spontaneità. In altre parole, gli enzimi agiscono dal punto di vista cinetico senza modificare la termodinamica del processo. Un enzima facilita una reazione attraverso l’interazione tra il substrato (la molecola o le molecole che partecipano alla reazione) ed il proprio sito attivo (la parte di enzima in cui avvengono le reazioni), formando un complesso. Dopo che la reazione è avvenuta, il prodotto viene allontanato dall’enzima, che rimane disponibile per iniziarne una nuova (l’enzima non viene infatti consumato durante la reazione).
Con il termine “enzima” (in inglese “enzyme“) in campo medico si identifica un catalizzatore dei processi biologici (biocatalizzatore). Quasi tutti gli enzimi sono proteine, solo una minoranza sono “ribozimi”, cioè enzimi a RNA. Essendo un catalizzatore, un enzima ha funzione di aumentare la velocità di una reazione chimica diretta e inversa (dal composto A al composto B e viceversa), senza intervenire sui processi che ne regolano la spontaneità. In altre parole, gli enzimi agiscono dal punto di vista cinetico senza modificare la termodinamica del processo. Un enzima facilita una reazione attraverso l’interazione tra il substrato (la molecola o le molecole che partecipano alla reazione) ed il proprio sito attivo (la parte di enzima in cui avvengono le reazioni), formando un complesso. Dopo che la reazione è avvenuta, il prodotto viene allontanato dall’enzima, che rimane disponibile per iniziarne una nuova (l’enzima non viene infatti consumato durante la reazione).
 In uno
In uno  Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da:
Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da: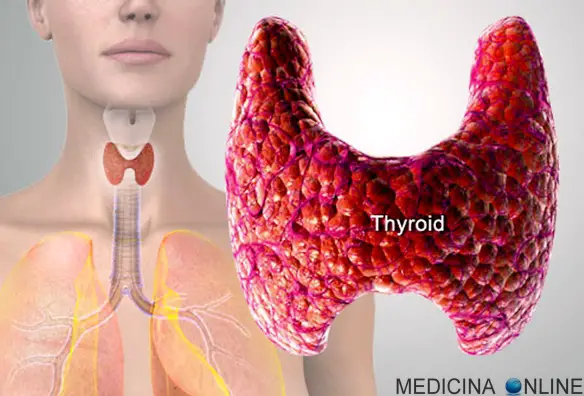 La tiroide (in inglese “thyroid”) è una piccola ghiandola a forma di farfalla o di H, del peso di circa 25 grammi, posta nella regione anteriore del collo – come si intuisce guardando la figura in alto – a livello del secondo-terzo anello della trachea ed è costituita da due lobi connessi da una regione chiamata istmo. In condizioni normali la tiroide non è palpabile: lo diviene in condizioni patologiche. I lobi presentano un’altezza di circa 3 cm e una forma conica con uno spessore che varia da 0,5 cm negli apici e 2 cm nella base. La distanza massima tra i due margini laterali misura invece 7 cm. Il peso varia dai 0,2 g alla nascita ai 20 g dell’adulto.
La tiroide (in inglese “thyroid”) è una piccola ghiandola a forma di farfalla o di H, del peso di circa 25 grammi, posta nella regione anteriore del collo – come si intuisce guardando la figura in alto – a livello del secondo-terzo anello della trachea ed è costituita da due lobi connessi da una regione chiamata istmo. In condizioni normali la tiroide non è palpabile: lo diviene in condizioni patologiche. I lobi presentano un’altezza di circa 3 cm e una forma conica con uno spessore che varia da 0,5 cm negli apici e 2 cm nella base. La distanza massima tra i due margini laterali misura invece 7 cm. Il peso varia dai 0,2 g alla nascita ai 20 g dell’adulto. Adrenalina ed epinefrina (adrenalin, adrenaline ed epinephrine in inglese) sono due parole che vengono usate in praticamente qualsiasi film o telefilm a tema ospedaliero. Un mio paziente mi ha chiesto quale sia la differenza tra le due sostanze, la mia risposta è che non esiste alcuna differenza. Semplicemente epinefrina (nome DCI, cioè Denominazione Comune Internazionale) è più usato dagli anglosassoni, ma i due termini sono sinonimi: adrenalina ed epinefrina sono lo stesso identico ormone sintetizzato nella porzione midollare del vostro surrene . Per approfondire leggi:
Adrenalina ed epinefrina (adrenalin, adrenaline ed epinephrine in inglese) sono due parole che vengono usate in praticamente qualsiasi film o telefilm a tema ospedaliero. Un mio paziente mi ha chiesto quale sia la differenza tra le due sostanze, la mia risposta è che non esiste alcuna differenza. Semplicemente epinefrina (nome DCI, cioè Denominazione Comune Internazionale) è più usato dagli anglosassoni, ma i due termini sono sinonimi: adrenalina ed epinefrina sono lo stesso identico ormone sintetizzato nella porzione midollare del vostro surrene . Per approfondire leggi:  L’aldosterone è un ormone steroideo prodotto dalla zona glomerulare della corticale del surrene. È il capostipite degli ormoni mineralcorticoidi che, come i glucocorticoidi, vengono prodotti nella corteccia del surrene, ma attraverso due vie biosintetiche distinte. A differenza del glucocorticoide cortisolo, il controllo della sintesi non dipende principalmente dalla tropina ipofisiaria ACTH: infatti, liberazione di aldosterone nell’organismo dipende da diversi fattori, i più importanti dei quali sono l’aumento della concentrazione extracellulare di potassio che agisce direttamente sulla corteccia surrenale e l’attivazione del sistema renina-angiotensina-aldosterone per l’aumento della pressione arteriosa.
L’aldosterone è un ormone steroideo prodotto dalla zona glomerulare della corticale del surrene. È il capostipite degli ormoni mineralcorticoidi che, come i glucocorticoidi, vengono prodotti nella corteccia del surrene, ma attraverso due vie biosintetiche distinte. A differenza del glucocorticoide cortisolo, il controllo della sintesi non dipende principalmente dalla tropina ipofisiaria ACTH: infatti, liberazione di aldosterone nell’organismo dipende da diversi fattori, i più importanti dei quali sono l’aumento della concentrazione extracellulare di potassio che agisce direttamente sulla corteccia surrenale e l’attivazione del sistema renina-angiotensina-aldosterone per l’aumento della pressione arteriosa.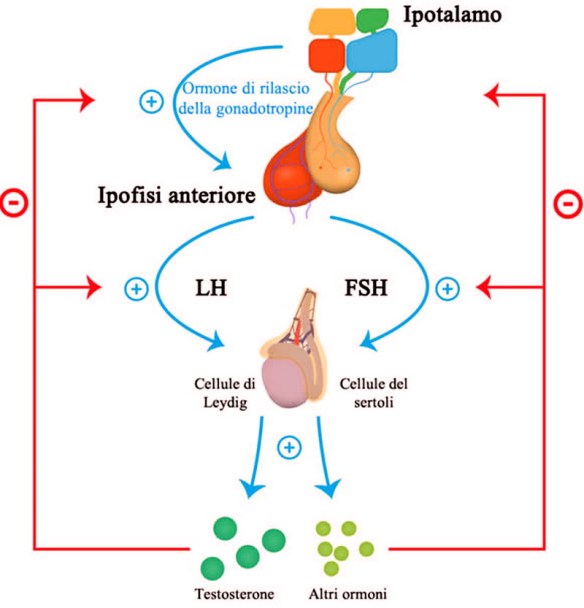 L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.
L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.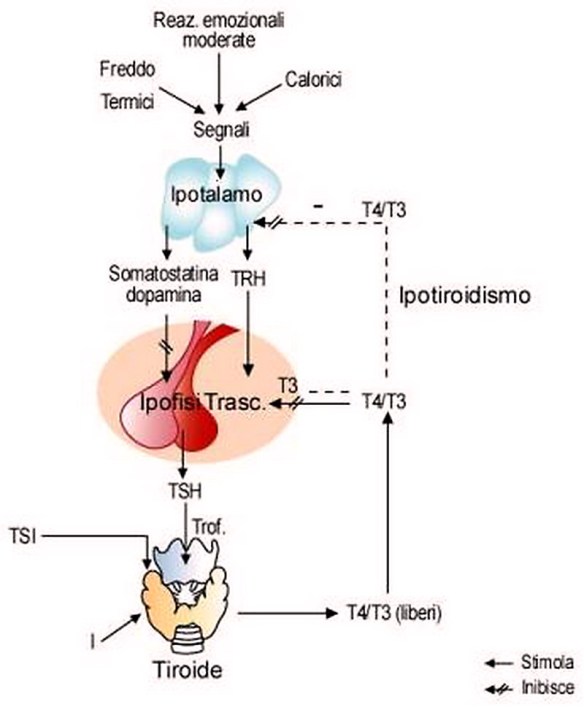 Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che:
Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che: