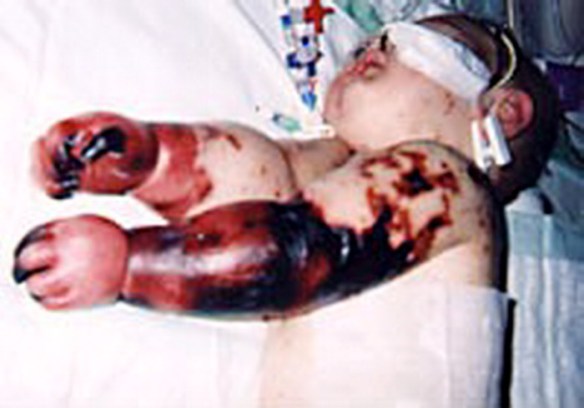
Charlotte Cleverley-Bisman sviluppò una grave meningite meningococcica e il rash petecchiale progredì alla gangrena così da rendere necessaria l’amputazione. È comunque sopravvissuta alla malattia ed è diventata un simbolo della campagna di vaccinazione per la meningite in Nuova Zelanda
La meningite è una patologia caratterizzata da infiammazione delle meningi, le membrane che rivestono il cervello e il midollo spinale. A provocarla possono essere vari patogeni, soprattutto batteri, virus, anche funghi. In alcuni casi la meningite può anche avere cause non infettive. In genere le forme batteriche sono le più gravi e sono portate da tre specie di batteri:
- Haemophilus influenzae di tipo B (HiB);
- Streptococcus o Diplococcus pneumoniae (pneumococco);
- Neisseria meningitidis (meningococco).
E’ il meningococco il responsabile dei casi di epidemia. Ne esistono cinque ceppi capaci di provocare malattie pericolose: i sierotipi A, B, C, Y, W135. In Europa e USA si registrano casi da meningococco B e C.
Quanto è diffusa la meningite in Italia?
In Italia si registrano circa 900 casi di meningite batterica all’anno. Un terzo circa sono attribuibili al meningococco e un’analoga percentuale è causata dallo pneumococco. I casi residui sono dovuti a batteri diversi (stafilococchi, streptococchi, listeria, micobatteri, escherichia coli) oppure non è stato possibile identificare una causa precisa. È stato solo a partire dal 1994 che il Ministero della Salute ha implementato un sistema di sorveglianza nazionale per ottenere dati sull’incidenza delle meningiti batteriche e i loro agenti causali. Come conseguenza vi è stato un incremento notevole, di anno in anno, della segnalazione di casi di meningite e in particolare di meningiti sostenute da Haemophilus influenzae di tipo b (Hib), con il raggiungimento di un picco, nel 1999, di 1 057 casi di meningite, poi ridottosi negli anni successivi grazie al diffondersi della vaccinazione contro Hib, destinata ai bambini nel primo anno di vita. La meningite da meningococco in Italia ha un’incidenza minore rispetto al resto d’Europa: circa 200–300 casi/anno (3–5 casi/milione di abitanti contro una media europea di 12 casi/milione). La maggior parte dei casi di malattia da meningococco sono causati da sierogruppi B e C.
Leggi anche:
- Vaccini anti meningite: quanti sono, quando farli, quali sono indispensabili, effetti collaterali
- Febbre alta nei bambini e neonati: quali farmaci e cosa fare
- Cos’è la poliomielite? Importanza del vaccino e controindicazioni
Come avviene il contagio?
Il batterio si può annidare nelle mucose del distretto naso-faringeo, nella maggior parte dei casi senza dare sintomi (si stima che fino al 30% della popolazione sia portatrice inconsapevole di meningococco), e può essere trasmesso da una persona all’altra per via aerea, ma a distanza ravvicinata, soprattutto in luoghi chiusi e affollati, dato che non sopravvive a lungo fuori dall’organismo umano. Dalle prime vie aeree, il patogeno può poi raggiungere le meningi attraverso il sistema circolatorio.
Quali sono le cause non infettive di meningite?
La meningite si può verificare anche come risultato di diverse cause non infettive, come la diffusione alle meningi di neoplasie o l’assunzione di alcuni farmaci, per lo più antinfiammatori FANS, antibiotici e immunoglobuline per via endovenosa. Può anche essere causata da diverse condizioni infiammatorie come la sarcoidosi, che in tal caso prende il nome di neurosarcoidosi, malattie del tessuto connettivo, come il lupus eritematoso sistemico, e alcune forme di vasculite (infiammazione della parete dei vasi sanguigni) come la Sindrome di Behçet. Cisti epidermoidi e cisti dermoidi possono causare meningite rilasciando materiale nello spazio subaracnoideo. La meningite di Mollaret è una sindrome caratterizzata da episodi ricorrenti di meningite asettica. Raramente l’emicrania può essere causa di meningite e tale diagnosi può essere fatta solo quando le altre possibili cause sono state scartate. Infine vi sono alcune procedure mediche invasive che possono associarsi a complicanza meningitica, fra cui le tecniche di anestesia spinale e peridurale e gli interventi neurochirugici.
Come si riconosce la meningite?
I segni e sintomi possono essere facilmente confusi con quelli di una banale influenza, specie nelle prime ore. In seguito negli adulti si può manifestare con la letargia, l’irritabilità, la fotofobia, il torcicollo, la presenza di eruzioni cutanee e le convulsioni. Nei bambini molto piccoli con irritabilità, febbre o al contrario temperatura bassa, rigidità del corpo e del collo, pianto acuto. È sempre essenziale rivolgersi tempestivamente al medico. Dopo 20-36 ore i sintomi sono gravi: convulsioni, perdita di conoscenza, macchie sul corpo.
Diagnosi con esami di laboratorio e strumentali
Se si sospetta un caso di meningite, vengono immediatamente effettuati gli esami del sangue per la ricerca dei marcatori di infiammazione (ad esempio, la proteina C reattiva e la formula leucocitaria), così come la coltura. L’esame più importante per individuare o escludere la meningite è l’analisi del liquido cerebrospinale, ottenuto attraverso la puntura lombare, tuttavia, la puntura lombare è controindicata se vi è una massa nel cervello (tumore o ascesso) o se la pressione intracranica risulta elevata, in quanto può essera causa di un’ernia cerebrale. Se un individuo è a rischio per ipertensione intracranica, che si riscontra nel 45% di tutti i casi negli adulti, l’esecuzione di una tomografia computerizzata (TC) o di una risonanza magnetica (RM) è raccomandata prima della puntura lombare. Se si rileva la necessità di eseguire una TC o una RM prima della puntura lombare o se quest’ultima si dimostra di difficile esecuzione, le linee guida suggeriscono la somministrazione precoce di antibiotici per evitare ritardi nel trattamento, soprattutto se l’attesa per la TC o la RM è superiore a 30 minuti. Spesso la TC o la RM vengono eseguite in una fase successiva per valutare le complicazioni della meningite e per escludere la presenza di focolai ascessuali, ventricoliti, ependimiti ed empiemi. Nelle forme gravi di meningite, il monitoraggio degli elettroliti del sangue può essere importante. Ad esempio, l’iponatriemia è comune in caso di meningite batterica, a causa di una combinazione di fattori, tra cui la disidratazione, l’escrezione inadeguata dell’ormone antidiuretico o per l’eccessiva somministrazione di liquidi per via endovenosa
Quanto è grave?
Secondo l’Istituto Superiore della Sanità ancora oggi la meningite da meningococco provoca il decesso nell’8-14% dei pazienti, ammesso che le cure siano tempestive e adeguate; altrimenti arriva quasi al 50%. In un terzo dei casi si sopravvive con complicanze serie, spesso a carico di vista, udito, del sistema neuro-motorio, degli arti.
Quanto è diffusa?
Le categorie più a rischio sono i bambini nella primissima infanzia e i giovani dai 15-18 anni ai 24-25 anni. Come già accennato precedentemente, in Italia si registrano circa mille nuovi casi ogni anno, 500.000 in Europa. Altri fattori di rischio sono la vita in comunità, il fumo attivo e passivo, le altre infezioni della vie respiratorie.
Cosa fare se si è stati accanto a un malato?
Si procede a profilassi con una terapia antibiotica per le persone che sono state a stretto contatto con un malato. In genere si considerano i conviventi, compresi colleghi di lavoro e di studio, chi ha dormito o mangiato nella stessa casa, chi ha potuto avere contatto con la saliva del paziente nella settimana precedente l’esordio della malattia. Ovviamente anche gli operatori sanitari che sono stati esposti alle secrezioni respiratorie della persona in cura. La sorveglianza dura una decina di giorni.
Trattamento e cure del paziente con meningite
La meningite è potenzialmente pericolosa per la vita e, se non trattata, presenta un alto tasso di mortalità; la mancata diagnosi precoce porta purtroppo spesso ad un ritardo nel trattamento e ciò è associato ad una prognosi maggiormente negativa, tanto che la somministrazione di antibiotici ad ampio spettro dovrebbe essere iniziata anche durante la fase di conferma della diagnosi, prima ancora di avere la certezza di quest’ultima. Se si sospetta un’infezione meningococcica, le linee guida raccomandano l’assunzione immediata di benzilpenicillina PRIMA del ricovero in ospedale. Se vi sono segni di ipotensione o shock, devono essere somministrati liquidi per via endovenosa. Dato che la meningite può causare una serie di gravi complicanze, un controllo medico periodico è consigliato per limitarle e, se si ritiene necessario, può essere utile il ricovero in un’unità di terapia intensiva. La ventilazione meccanica può rendersi necessaria, se il livello di coscienza è molto basso o se vi è evidenza di insufficienza respiratoria. Se vi sono segni di ipertensione endocranica, devono essere prese adeguate misure di controllo della pressione intracranica. Le convulsioni sono trattate per mezzo di farmaci anticonvulsivanti. Il verificarsi di idrocefalo può richiedere l’inserimento di un dispositivo di drenaggio temporaneo o a lungo termine, come uno shunt cerebrale.
Prognosi
Purtroppo anche quando la diagnosi viene fatta tempestivamente, e la terapia antibiotica praticata subito e in maniera adeguata, la possibilità di guarire completamente è inferiore al 50%.
Perché vaccinarsi è IMPORTANTISSIMO?
Essendo la possibilità di guarire completamente così bassa, la prevenzione vaccinale è l’unica via per cambiare davvero la storia della malattia. Prevenire è davvero – in questo caso ancor di più del solito – meglio che curare.
Perché vaccinare è importante non solo per il proprio figlio ma per l’intera comunità?
Oltre a proteggere la persona vaccinata, si protegge la comunità. Maggiore è la percentuale di vaccinati e maggiori sono le possibilità che le persone non vaccinate siano comunque protette dal contagio, perché la circolazione della malattia in questo modo è contenuta. È la cosiddetta “immunizzazione comunitaria”, che tutela fra l’altro anche chi non può sottoporsi al vaccino, per condizioni di salute ad esempio, o chi ancora non ha potuto essere immunizzato, come i bambini appena nati.
Come funziona il vaccino?
La vaccinazione diffusa e attivamente offerta dal servizio sanitario contro il sierotipo C e contro lo pneumococco ha ridotto sensibilmente il numero di casi nel nostro Paese, mentre un vaccino contro il sierotipo B è oggi disponibile, su richiesta, per i bambini a partire dal terzo mese di vita. Il vaccino contro lo pneumocco è generalmente raccomandato prima dei 5 anni e per gli anziani; quello antimeningococco C è è disponibile in due dosi (a due mesi e un anno di età) oppure in una sola dose dopo l’anno; esiste anche un vaccino tetravalente contro il meningococco A, C, Y, e W135, disponibile per chi pensa di poter venire a contatto con forme della malattia diffuse in altre aree del mondo. L’ultimo arrivato è il vaccino contro il meningococco B, somministrabile in tre dosi.
Leggi anche:
- Il calendario delle vaccinazioni obbligatorie per i vostri figli
- Febbre dopo vaccino: come curarla e quanto dura?
- Cos’è il vaccino esavalente? Quando, come e perché farlo?
- Vaccini: servono davvero? Tutte le verità scientifiche
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra allele dominante e recessivo
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 La meningite è un’infezione grave delle meningi, le membrane che avvolgono il cervello e il midollo spinale, ed è provocata nella maggior parte dei casi – ma non esclusivamente -da un batterio denominato Neisseria Meningitidis, detto anche meningococco. Può colpire a qualunque età, ma è più diffusa sotto i cinque anni e in particolare nei bambini con meno di un anno di età, e tra i 12 e i 21 anni. Pur non essendo una malattia molto diffusa (meno di 1000 casi all’anno in Italia di meningite batterica), si tratta di un’infezione severa, con una rapida evoluzione, una mortalità del 10-15% (dovuta in genere a sepsi o setticemia), e un rischio dell’11-19% di complicanze serie,
La meningite è un’infezione grave delle meningi, le membrane che avvolgono il cervello e il midollo spinale, ed è provocata nella maggior parte dei casi – ma non esclusivamente -da un batterio denominato Neisseria Meningitidis, detto anche meningococco. Può colpire a qualunque età, ma è più diffusa sotto i cinque anni e in particolare nei bambini con meno di un anno di età, e tra i 12 e i 21 anni. Pur non essendo una malattia molto diffusa (meno di 1000 casi all’anno in Italia di meningite batterica), si tratta di un’infezione severa, con una rapida evoluzione, una mortalità del 10-15% (dovuta in genere a sepsi o setticemia), e un rischio dell’11-19% di complicanze serie,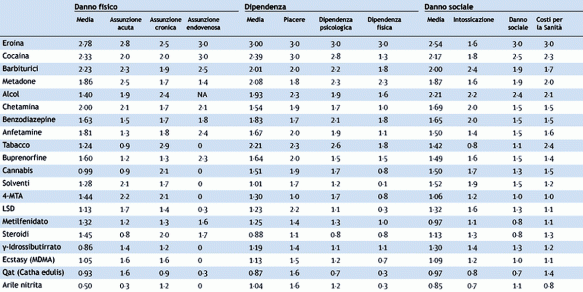 Danno alla salute, livello di dipendenza e danno sociale. E’ questa la triade su cui si basa la classifica delle 20 droghe più pericolose al mondo emersa da uno studio condotto dal prof. David Nutt dell’università di Bristol e pubblicata sulla prestigiosa rivista “
Danno alla salute, livello di dipendenza e danno sociale. E’ questa la triade su cui si basa la classifica delle 20 droghe più pericolose al mondo emersa da uno studio condotto dal prof. David Nutt dell’università di Bristol e pubblicata sulla prestigiosa rivista “ Ritirato il famoso farmaco generico anti reflusso esofageo Pantoprazolo della Eg Spa. Lo ha comunicato l’Aifa che ha disposto il richiamo dal mercato del lotto 60801 con scadenza 02-2021. Le confezioni interessate sono quelle da 20 milligrammi da 14 compresse. L’ AIC è 038440020. Il ritiro si è reso necessario dopo la segnalazione del colore alterato delle pasticche. Un provvedimento peraltro già preso qualche mese fa, a febbraio 2016, sempre nei confronti dello stesso prodotto e della stessa azienda farmaceutica che tratta di specialità medicinali equivalenti.
Ritirato il famoso farmaco generico anti reflusso esofageo Pantoprazolo della Eg Spa. Lo ha comunicato l’Aifa che ha disposto il richiamo dal mercato del lotto 60801 con scadenza 02-2021. Le confezioni interessate sono quelle da 20 milligrammi da 14 compresse. L’ AIC è 038440020. Il ritiro si è reso necessario dopo la segnalazione del colore alterato delle pasticche. Un provvedimento peraltro già preso qualche mese fa, a febbraio 2016, sempre nei confronti dello stesso prodotto e della stessa azienda farmaceutica che tratta di specialità medicinali equivalenti. Un bambino inglese di appena quattro anni negli ultimi tempi aveva perso l’appetito, mangiava pochissimo ed era dimagrito molto, tutto ciò a causa colpa di una cura a base di una dose eccessiva integratori. Una situazione a rischio per la vita di questo bambino che soffre di autismo (un disturbo del neurosviluppo caratterizzato dalla compromissione dell’interazione sociale e da deficit della comunicazione verbale e non verbale), che ha spinto i genitori a chiedere aiuto ai medici. Dopo una serie di test, i dottori hanno capito che il piccolo soffriva di ipercalcemia. Aveva livelli troppo alti di calcio nel sangue, ma anche di vitamina D. Una diagnosi che ha spinto la coppia a confessare di aver sottoposto il bimbo a una cura a base di ‘prodotti naturali’. Un cocktail di sostanze che ha danneggiato l’organismo del ragazzino e ha spinto gli esperti inglesi a lanciare un appello contro ‘le terapie fai-da-te’ sul British medical journal.
Un bambino inglese di appena quattro anni negli ultimi tempi aveva perso l’appetito, mangiava pochissimo ed era dimagrito molto, tutto ciò a causa colpa di una cura a base di una dose eccessiva integratori. Una situazione a rischio per la vita di questo bambino che soffre di autismo (un disturbo del neurosviluppo caratterizzato dalla compromissione dell’interazione sociale e da deficit della comunicazione verbale e non verbale), che ha spinto i genitori a chiedere aiuto ai medici. Dopo una serie di test, i dottori hanno capito che il piccolo soffriva di ipercalcemia. Aveva livelli troppo alti di calcio nel sangue, ma anche di vitamina D. Una diagnosi che ha spinto la coppia a confessare di aver sottoposto il bimbo a una cura a base di ‘prodotti naturali’. Un cocktail di sostanze che ha danneggiato l’organismo del ragazzino e ha spinto gli esperti inglesi a lanciare un appello contro ‘le terapie fai-da-te’ sul British medical journal. Chi mi conosce sa che sono molto riluttante a credere nelle “pillole miracolose bruciagrassi”, tuttavia questa volta i risultati dei test di laboratorio sono abbastanza incoraggianti. La soluzione per bruciare i grassi in eccesso sembrerebbe arrivare da un team di ricerca della Deakin University di Melbourne, in Australia. Si tratta di una pillola che agisce sui muscoli e permette al corpo di bruciare i grassi senza dover fare sport: sarebbe capace di produrre effetti sui muscoli equivalenti a quelli di un vero allenamento.
Chi mi conosce sa che sono molto riluttante a credere nelle “pillole miracolose bruciagrassi”, tuttavia questa volta i risultati dei test di laboratorio sono abbastanza incoraggianti. La soluzione per bruciare i grassi in eccesso sembrerebbe arrivare da un team di ricerca della Deakin University di Melbourne, in Australia. Si tratta di una pillola che agisce sui muscoli e permette al corpo di bruciare i grassi senza dover fare sport: sarebbe capace di produrre effetti sui muscoli equivalenti a quelli di un vero allenamento. Lo spunto per scrivere questo articolo è nato alcuni mesi fa, da una particolare richiesta di un paziente di 80 anni, che era ricoverato per
Lo spunto per scrivere questo articolo è nato alcuni mesi fa, da una particolare richiesta di un paziente di 80 anni, che era ricoverato per  La procura di Torino ha avviato un’inchiesta, condotta dai Nas, su un farmaco per la cura del diabete che potrebbe aumentare il rischio di cancro alla vescica. L’inchiesta è partita da un esposto presentato dall’associazione Promesa (Protezione professioni mediche e sanitarie). L’ipotesi di reato è commercio o somministrazione di medicinali guasti.
La procura di Torino ha avviato un’inchiesta, condotta dai Nas, su un farmaco per la cura del diabete che potrebbe aumentare il rischio di cancro alla vescica. L’inchiesta è partita da un esposto presentato dall’associazione Promesa (Protezione professioni mediche e sanitarie). L’ipotesi di reato è commercio o somministrazione di medicinali guasti.