 Cosa studia l’ecocolordoppler?
Cosa studia l’ecocolordoppler?
L’ecocolordoppler permette lo studio sia della morfologia (anatomia) che dei flussi (emodinamica) delle arterie. E’ perciò possibile studiare alcune caratteristiche morfologiche quali il diametro e lo spessore della parete oltre alle caratteristiche del flusso , quali la velocità e la direzione. Il “color” permette di ricostruire in tempo reale, sull’immagine anatomica ottenuta con il bidimensionale, le mappe dei flussi guidando poi i rilievi del Doppler spettrale.
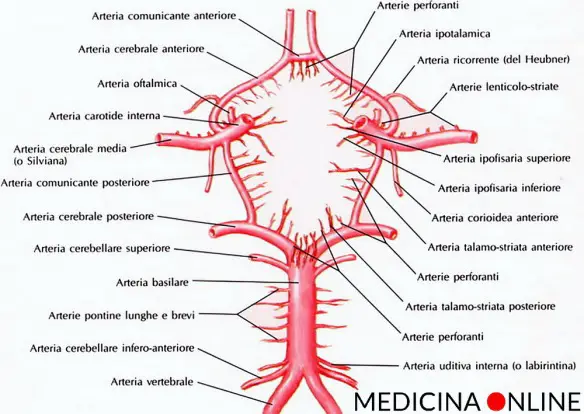
Quali arterie si studiano?
Possono essere studiate le principali arterie che nutrono le strutture del capo. Le arterie carotidi comuni (destra e sinistra) che risalgono il collo ed in prossimità della mandibola si suddividono nell’arteria carotide interna che irrora gli organi contenuti nella cavità cranica e l’arteria carotide esterna che si distribuisce alla superficie esterna del cranio e della faccia. Le arterie vertebrali nascono alla base del collo e decorrono nel collo dentro un canale osseo formato dalle vertebre cervicali; da cui, attraverso il foro occipitale, entrano nel cranio e si uniscono per formare il tronco basilare che a sua volta si divide nelle due arterie cerebrali posteriori. I due sistemi, il vertebro-basilare ed il carotideo, si congiungono alla base del cervello attraverso altre due arterie denominate arterie comunicanti formando così un poligono arterioso detto del Willis.
Come si effettua l’esame?
Il paziente è in decubito supino con il capo iperesteso e rivolto dalla parte controlaterale rispetto all’arteria esplorata. La sonda viene orientata in modo da seguire il decorso anatomico delle arterie. Quando si ottiene una buona immagine bidimensionale si procede alla valutazione del flusso con il Color Doppler e sulla guida di questo si ottiene il Doppler spettrale per stimare con esattezza la velocità del flusso.
Quali malattie studia l’ecocolordoppler?
La malattia aterosclerotica è la patologia più frequentemente studiata nel distretto dei tronchi sovraortici. La placca carotidea è la lesione aterosclerotica più frequente. Può essere eseguito uno studio morfologico della placca che consente di definirne la composizione (cosiddette placche soft o hard), l’esetnsione in lunghezza, l’eccentricità, le caratteristiche della superficie e le eventuali complicanze quali l’ulcerazione, l’emorragia intraplacca e la trombosi). L’analisi morfologica permette una prima stima di quanto la placca ostruisca il flusso (stenosi); stenosi importanti possono spiegare i disturbi del circolo cerebrale. Ma è importante lo studio delle caratteristiche della superficie perché da esse dipendono le potenzialità emboligene; per cui una placca che di base non ostruisce il flusso di sangue, può diventare pericolosa perché dalla sua ulcerazione possono partire degli emboli che chiudono i vasi periferici più piccoli con grave danno sul nutrimento dell’encefalo. Una volta studiata l’anatomia, si studia con il Color Doppler ed il Doppler spettrale il flusso; l’associazione tra i dati anatomici e quelli flussimetrici permette la stima esatta dell’entità della stenosi ed indirizza verso una corretta terapia medica o chirurgica.
Leggi anche:
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Com’è fatto il cuore, a che serve e come funziona?
- Cos’è una ecografia, a che serve e quali organi può indagare?
- Valvole cardiache: cosa sono, quali sono ed a che servono
- Differenza tra prolasso e insufficienza mitralica
- Soffio al cuore: cause, sintomi e cure in neonati, bambini ed adulti
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Che differenza c’è tra sistole e diastole?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasmaferesi e donazione di sangue
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Pressione arteriosa: i momenti della giornata in cui è più alta
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra aorta ed arteria
- Differenza tra coronarie e arterie: miocardio e circolazione coronarica
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra cirrosi e fibrosi
- Differenza tra pressione del sangue e pressione arteriosa
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!

 Il dolore è un sintomo, cioè una sensazione oggettiva riferita dal paziente, quasi sempre il risultato di un danno organico o di un trauma. Tuttavia, poiché si tratta di una sensazione riferita (ed a volte addirittura “inventata” consapevolmente o inconsapevolmente dal paziente!) il dolore non può essere visto né “reso visibile” dal medico in modo diretto con le apparecchiature usate per le comuni indagini cliniche. Certamente però, gli strumenti in possesso del medico, sono in grado di “visualizzare” il dolore in modo indiretto. Attraverso i controlli – specie quelli appartenenti alla diagnostica per immagini – si può spesso facilmente capire dove sia l’origine del sintomo dolorifico e quali strutture nervose siano interessate.
Il dolore è un sintomo, cioè una sensazione oggettiva riferita dal paziente, quasi sempre il risultato di un danno organico o di un trauma. Tuttavia, poiché si tratta di una sensazione riferita (ed a volte addirittura “inventata” consapevolmente o inconsapevolmente dal paziente!) il dolore non può essere visto né “reso visibile” dal medico in modo diretto con le apparecchiature usate per le comuni indagini cliniche. Certamente però, gli strumenti in possesso del medico, sono in grado di “visualizzare” il dolore in modo indiretto. Attraverso i controlli – specie quelli appartenenti alla diagnostica per immagini – si può spesso facilmente capire dove sia l’origine del sintomo dolorifico e quali strutture nervose siano interessate.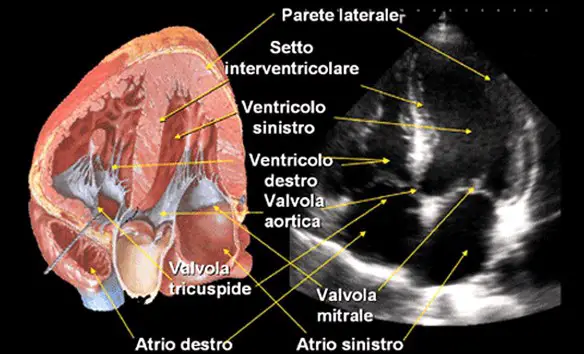 L’ecocardiografia è una metodica diagnostica che utilizza alcuni tipi di onde sonore, chiamate ultrasuoni, per la formazione di immagini delle strutture del cuore.
L’ecocardiografia è una metodica diagnostica che utilizza alcuni tipi di onde sonore, chiamate ultrasuoni, per la formazione di immagini delle strutture del cuore.
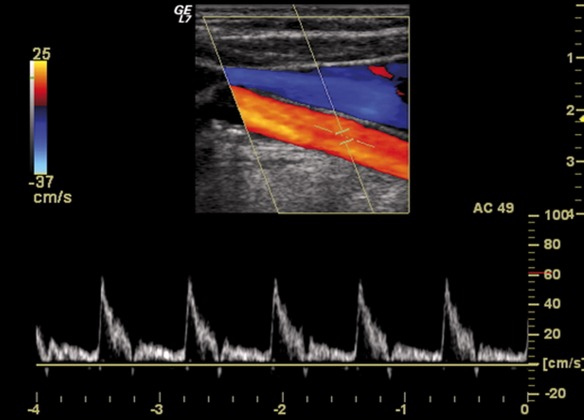 L’ecocolordoppler è una delle tecniche diagnostiche più utilizzate in ambito angiologico e cardiologico. Consiste in un’ecografia che permette di visualizzare il flusso di sangue, all’interno dei vasi e degli organi interni, mediante una ricostruzione computerizzata. L’esame è indolore e non invasivo dato che si svolge come una normale ecografia: semplicemente sull’area da esaminare viene posizionato del gel per ecografie che facilita il lavoro della sonda ecografica, la quale viene fatta passare sull’area da esaminare. L’immagine risultante viene visualizzata sul monitor del macchinario ed il medico ecografista osservando il monitor elabora la diagnosi. Come avete notato, una ecografia con ecocolordoppler è nella pratica identica ad una ecografia tradizionale, con la differenza che sul monitor il medico osserva la direzione del flusso di sangue all’interno di un vaso o del cuore, grazie alla sua colorazione rossa e blu:
L’ecocolordoppler è una delle tecniche diagnostiche più utilizzate in ambito angiologico e cardiologico. Consiste in un’ecografia che permette di visualizzare il flusso di sangue, all’interno dei vasi e degli organi interni, mediante una ricostruzione computerizzata. L’esame è indolore e non invasivo dato che si svolge come una normale ecografia: semplicemente sull’area da esaminare viene posizionato del gel per ecografie che facilita il lavoro della sonda ecografica, la quale viene fatta passare sull’area da esaminare. L’immagine risultante viene visualizzata sul monitor del macchinario ed il medico ecografista osservando il monitor elabora la diagnosi. Come avete notato, una ecografia con ecocolordoppler è nella pratica identica ad una ecografia tradizionale, con la differenza che sul monitor il medico osserva la direzione del flusso di sangue all’interno di un vaso o del cuore, grazie alla sua colorazione rossa e blu: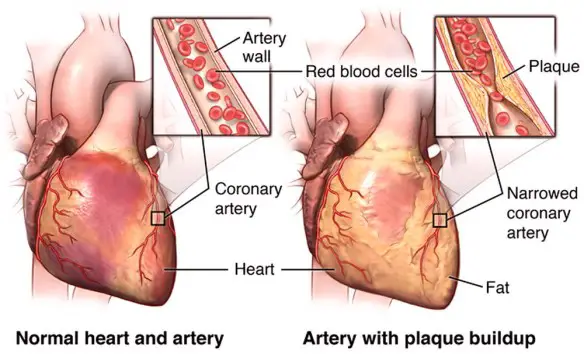 Con “angina pectoris” si intende un dolore al torace retrosternale (posteriore allo sterno, l’osso piatto e centrale del torace). L’angina pectoris non è quindi una vera e propria patologia, bensì un sintomo.
Con “angina pectoris” si intende un dolore al torace retrosternale (posteriore allo sterno, l’osso piatto e centrale del torace). L’angina pectoris non è quindi una vera e propria patologia, bensì un sintomo. La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico.
La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico.