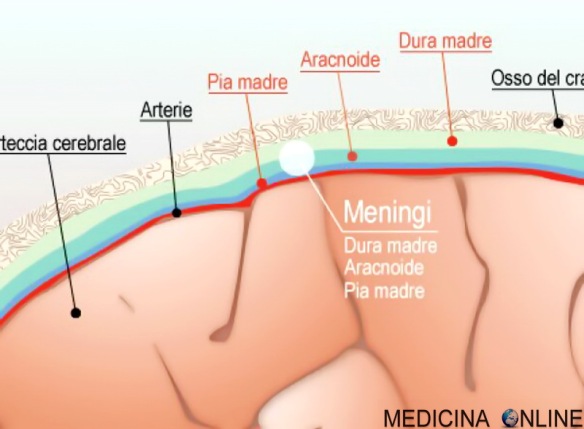
 Meningite
Meningite
Con “meningite” in medicina si intende una patologia del sistema nervoso centrale, generalmente di origine infettiva (batterica e virale), caratterizzata dall’infiammazione delle Continua a leggere

 Meningite
MeningiteCon “meningite” in medicina si intende una patologia del sistema nervoso centrale, generalmente di origine infettiva (batterica e virale), caratterizzata dall’infiammazione delle Continua a leggere
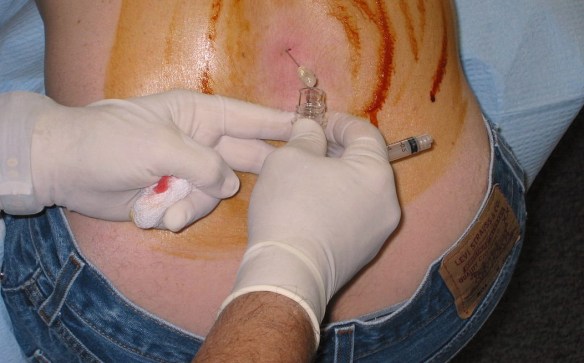
Una puntura lombare, necessaria per distinguere meningismo da meningite
Con “meningismo” in medicina ci si riferisce ad un insieme di sintomi provocati da un’irritazione delle meningi determinata da variegate cause, in assenza di una vera e propria Continua a leggere
 Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.
Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.
Paraplegia (accento sulla “i”) è una parola che deriva dal greco παραπληγία, composto da παρα- (“para” che significa “vicino, intorno a”) e -πληγία (“plegìa” che significa “colpisco”).
In Italia ogni anno si verificano mediamente 906 nuovi casi di paraplegia all’anno, 625 di tetraplegia, con i seguenti rapporti: il 67% di origine traumatica di cui il 53% rappresentati da incidenti stradali, il 21% da cadute, il 10% da incidenti sul lavoro e il 33% di origine non traumatica. Il rapporto maschi/femmine è 4:1 ed è stato rilevato un incremento annuo di 20/25 nuovi casi, con età compresa tra 10 e 40 anni (picco intorno ai 20), con circa 80 mila persone con lesione midollare attualmente residenti nel nostro paese.
La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Tale lesione può essere provocata da svariate cause:
I sintomi principali connessi a una paraplegia possono verificarsi anche immediatamente dopo la lesione del midollo spinale, ad esempio nelle lesioni da trauma. Variano molto in base alla gravità della lesione. Essi comprendono:
Leggi anche: Paraplegia: erezione, disfunzione erettile ed eiaculazione
A livello della lesione si ha:
Leggi anche:
Nelle lesioni midollari si hanno quadri clinici diversi a seconda che il danno sia completo o meno. Una lesione midollare fa sì che nei muscoli innervati dai segmenti midollari sottolesionali compaia un’impossibilità al reclutamento volontario delle unità motorie. Queste ultime, che sono anatomicamente integre, terminata la fase di shock spinale (da 1 settimana ad alcuni mesi), saranno soggette ad una abnorme attività (spasticità) per il deficit del controllo motorio soprasegmentale.
In seguito ad una lesione midollare tutti i tipi della sensibilità possono essere più o meno compromessi. L’anestesia o ipoestesia può interessare in misura diversa la sensibilità:
La persona con lesione midollare può accusare dolori che si possono distinguere in:
Nel paziente con emiplegia si verifica una modificazione del meccanismo della respirazione dopo una lesione midollare. I deficit respiratori che si vengono ad instaurare originano sostanzialmente dai seguenti fattori:
La paraplegia porta purtroppo con sé varie problematiche legate alla riduzione della mobilità, con diminuzione della qualità della vita del paziente. La gravità della paralisi dipende dal grado di lesione cui è stato sottoposto il midollo spinale. Molte persone affette da paraplegia sono obbligati all’uso di sedie a rotelle per muoversi. In seguito alla diminuzione o perdita delle funzioni degli arti inferiori, la paraplegia può comportare anche una serie di complicazioni mediche che includono:
Leggi anche:
La persona ferita e colpita da presunta paraplegia va urgentemente ricoverata presso una struttura dotata di unità spinale. Un team specializzato provvederà ad effettuare rapidamente approfonditi esami per individuare la collocazione della lesione e valutarne il grado di gravità attraverso test neurologici, TAC, analisi radiologiche con liquido di contrasto alle membrane delle meningi, oltre a stimolazioni magnetiche del cranio per valutare la funzionalità dei circuiti che riconducono al Sistema Nervoso Centale.
L’obiettivo generale del trattamento riabilitativo in Unità Spinale o nei Centri Riabilitativi consiste nell’aiutare la persona con lesione midollare (plm) a raggiungere la massima autonomia/indipendenza possibile nelle attività della vita quotidiana in relazione alle potenzialità residue (tipo e livello di lesione), all’età, alle condizioni generali della persona, alla presenza o meno di complicanze, alla motivazione, al sostegno della famiglia. Il paziente che afferisce all’Unità Spinale o ai Centri di Riabilitazione chiede l’ottimizzazione delle proprie risorse onde riprendere, degnamente, il suo posto nella società. Come un preparatore atletico, il fisioterapista deve far raggiungere alla plm le capacità fisiche che le permettano, sotto la guida dell’équipe riabilitativa, di compiere il gesto funzionale. All’interno del processo riabilitativo l’intervento si esplica fondamentalmente in due ambiti:
1) RIEDUCATIVO
Finalizzato al recupero della massima capacità funzionale attraverso:
2) EDUCATIVO
Finalizzato alla conoscenza e corretta gestione delle problematiche inerenti la lesione midollare (educazione sanitaria).
Le tecniche riabilitative più usate per tentare il recupero delle funzioni neurologiche sono:
A queste si aggiungono:
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Il cervello è l’organo principale del sistema nervoso centrale, situato all’apice del nevrasse, all’interno del cranio. Il cervello si occupa, insieme al sistema endocrino, di parte della regolazione delle funzioni vitali ed è sede delle regolazioni omeostatiche e delle funzioni cerebrali superiori. Nell’uomo l’attività del cervello, studiata dalle neuroscienze, dà vita alla mente con le sue funzioni cognitive superiori e più in generale alla psiche con le sue funzioni psichiche, studiate nell’ambito della psicologia.
L’encefalo è invece quella parte del sistema nervoso centrale completamente contenuta nella scatola cranica e divisa dal midollo spinale tramite un piano convenzionale passante subito sotto la decussazione delle piramidi. L’encefalo è costituito da varie parti:
Quindi appare chiaro quale sia la differenza tra cervello ed encefalo: il cervello è semplicemente una delle parti (la più voluminosa) che compongono l’encefalo.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
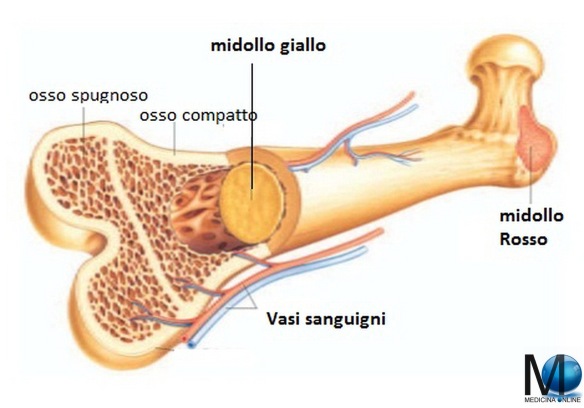 Il midollo osseo è un tessuto molle che occupa i canali delle ossa lunghe (ad esempio il femore) e la fascia centrale delle ossa piatte (ad esempio le ossa del bacino) e la sua funzione principale è quella della produzione e maturazione delle cellule del sangue, cioè eritrociti (globuli rossi), leucociti (globuli bianchi) e trombociti (piastrine).
Il midollo osseo è un tessuto molle che occupa i canali delle ossa lunghe (ad esempio il femore) e la fascia centrale delle ossa piatte (ad esempio le ossa del bacino) e la sua funzione principale è quella della produzione e maturazione delle cellule del sangue, cioè eritrociti (globuli rossi), leucociti (globuli bianchi) e trombociti (piastrine).
Nell’anatomia umana possiamo riconoscere due tipi di midollo osseo:
Esiste anche una terza tipologia, tipica dell’anziano: il midollo gelatinoso. Globuli rossi, piastrine e la maggior parte dei leucociti sono prodotti nel midollo rosso, alcuni leucociti si sviluppano nel midollo giallo. Entrambi i tipi di midollo osseo contengono una grande quantità di vasi sanguigni.
Nell’adulto, il midollo giallo si trova, di norma, nel cosiddetto canale diafisario, mentre quello rosso è contenuto nel tessuto osseo spugnoso delle epifisi delle ossa lunghe e nelle ossa brevi e piatte (si trova, di norma, nelle ossa del tronco ed in quelle della base e della volta del cranio, nonché nel ramo della mandibola).
Il midollo osseo può essere trapiantato, ovviamente dopo averne accertato la compatibilità.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
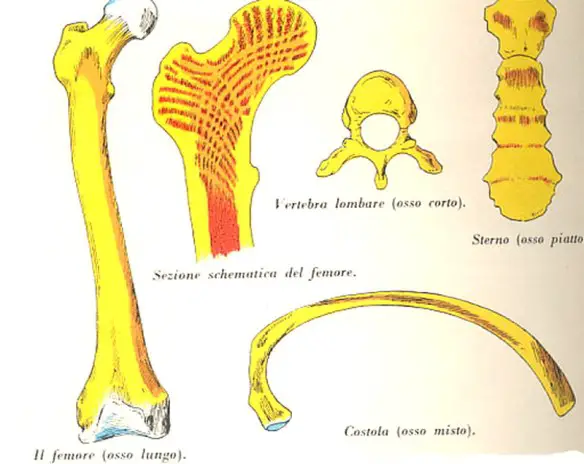 Le ossa umane possono essere distinte in vari tipi, in base alla loro morfologia: le ossa lunghe, le ossa corte, le ossa irregolari e le ossa piatte.
Le ossa umane possono essere distinte in vari tipi, in base alla loro morfologia: le ossa lunghe, le ossa corte, le ossa irregolari e le ossa piatte.
Il midollo osseo occupa il canale delle ossa lunghe e gli spazi intertrabecolari delle ossa piatte e delle epifisi. Nella fase embrionale funge da organo emopoietico ed è di colore rosso vivo. Nell’adulto, solo il midollo del tessuto spugnoso mantiene tali caratteristiche, mentre il midollo della cavità diafisaria assume un colore giallognolo perché sostituito da tessuto ricco di sostanze lipidiche.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
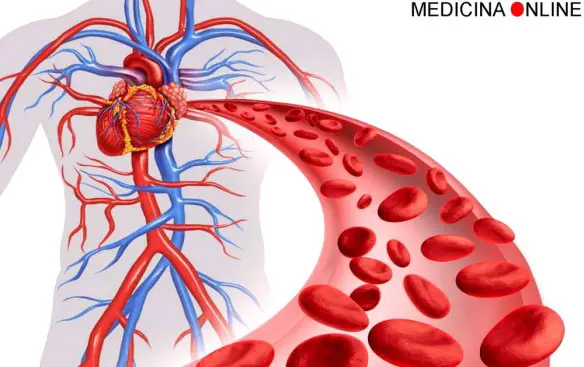 Il sangue è comporto da due parti:
Il sangue è comporto da due parti:
Gli elementi corpuscolati presenti nel sangue vengono originati da cellule prodotte nel midollo osseo. Questo tessuto è presente nelle ossa di tutto l’organismo in quantità variabile dai 3.000 ai 4.000 centimetri cubi; tuttavia la parte di esso effettivamente funzionante, cioè il midollo rosso, si aggira sui 1.500 centimetri cubi.
Da questo litro e mezzo di midollo rosso vengono fabbricati in un giorno circa 250 miliardi di globuli rossi, 15 miliardi di globuli bianchi e 500 miliardi di piastrine.
Alcune cellule ematiche, come i linfociti, subiscono ulteriori modifiche in altri organi, come il timo, i linfonodi e la milza.
Immaginando che la fabbricazione di cellule sia abbastanza uniforme, in un minuto vengono riversati nella circolazione 170 milioni di globuli rossi, 10 milioni di globuli bianchi e 340 milioni di piastrine. Ciò significa che approssimativamente per ogni globulo bianco vengono formati 17 globuli rossi e 34 piastrine e che, per ogni globulo rosso giunto a maturazione vengono formate 2 piastrine.
Prelevando una goccia di sangue da una regione periferica dell’organismo (per esempio dal polpastrello di un dito), e contando in essa gli elementi presenti, si può dedurre che in un millimetro cubo si trovano approssimativamente 5 milioni di globuli rossi 7 000 globuli bianchi e 250000 piastrine; eseguendo le debite proporzioni, si otterrà che per ogni globulo bianco ci sono 715 globuli rossi e 43 piastrine e che per ogni piastrina ci sono 17 globuli rossi. Il progenitore comune dei globuli rossi, globuli bianchi e piastrine, detto emocitoblasto, è una cellula che genera la parte corpuscolare del sangue: globuli rossi (eritropoiesi), globuli bianchi (granulocitopoiesi) e piastrine (piastrinopoiesi).
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 Qual è la differenza tra il midollo osseo e le cellule staminali?
Qual è la differenza tra il midollo osseo e le cellule staminali?
Il midollo osseo è un tessuto spugnoso che si trova all’interno delle ossa lunghe ed in quelle piatte e che contiene le cellule staminali dalle quali si formano tutte le altre cellule che hanno funzioni specifiche nel nostro organismo. Quando si parla di donazione i due termini “midollo osseo” e “cellule staminali” vengono utilizzati alternativamente per indicare il diverso processo con cui vengono prelevate le cellule staminali.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!