 OMEPRAZEN è un farmaco che contiene il principio attivo omeprazolo. Appartiene ad un gruppo di farmaci denominati ‘inibitori di pompa protonica’, i quali agiscono riducendo la quantità di acido prodotta dallo stomaco.
OMEPRAZEN è un farmaco che contiene il principio attivo omeprazolo. Appartiene ad un gruppo di farmaci denominati ‘inibitori di pompa protonica’, i quali agiscono riducendo la quantità di acido prodotta dallo stomaco.
Disponibilità in commercio:
- OMEPRAZEN 10 mg capsule;
- OMEPRAZEN 20 mg capsule;
- OMEPRAZEN 40 mg capsule.
Confezioni:
- 10 mg: Blister contenenti 14, 28 e 35capsule;
- 20 mg: Blister contenente 14 capsule;
- 40mg: Flacone in HDPE contenente 14 capsule.
OMEPRAZEN viene usato per il trattamento delle seguenti patologie:
Negli adulti:
- ‘Malattia da reflusso gastro-esofageo’ (GERD). Questa malattia si verificaquando l’acido fuoriesce dallo stomaco e passa nell’esofago (il tubo che collega la gola allo stomaco) causando dolore, infiammazione e bruciore di stomaco.
- Ulcere nella parte superiore dell’intestino (ulcera duodenale) o dello stomaco (ulcera gastrica).
- Ulcere infettate da un batterio chiamato ‘Helicobacter pylori’. Se soffre di questa malattia, il medico può prescriverle anche degli antibiotici per trattare l’infezione e permettere la cicatrizzazione dell’ulcera.
- Ulcere causate da medicinali chiamati FANS (Farmaci Antiinfiammatori Non Steroidei). OMEPRAZEN può essere utilizzato anche per prevenire la formazione di ulcere se sta assumendo FANS.
- Eccessiva presenza di acido nello stomaco causata da un accrescimento di tessuto nel pancreas (sindrome di Zollinger-Ellison).
Nei bambini di età superiore a 1 anno e con peso corporeo superiore o uguale a 10 kg:
- ‘Malattia da reflusso gastro-esofageo’ (GERD). Questa malattia si verifica quando l’acido fuoriesce dallo stomaco e passa nell’esofago (il tubo che collega la gola allo stomaco) causando dolore, infiammazione e bruciore di stomaco.Nei bambini, i sintomi di questa malattia comprendono anche il ritorno nella bocca del contenuto dello stomaco (rigurgito), malessere (vomito) e scarso aumento di peso.
Nei bambini di età superiore a 4 anni e adolescenti:
- Ulcere infettate da un batterio chiamato ‘Helicobacter pylori’. Se il bambino soffre di questa malattia, il medico può prescrivere anche degli antibiotici per trattare l’infezione e permettere la cicatrizzazione dell’ulcera.
Leggi anche:
Controindicazioni, non prenda OMEPRAZEN:
- Se è allergico (ipersensibile) ad omeprazolo o ad uno qualsiasi degli eccipienti di OMEPRAZEN.
- Se è allergico a medicinali contenenti altri inibitori di pompa protonica (ad es. pantoprazolo, lansoprazolo, rabeprazolo, esomeprazolo).
- Se sta assumendo un medicinale contenente nelfinavir (utilizzato per le infezioni da HIV).
Se ha dei dubbi, si rivolga al medico o al farmacista prima di prendere OMEPRAZEN.
Precauzioni
OMEPRAZEN può nascondere i sintomi di altre malattie. Pertanto, se dovesse manifestare i sintomi sotto descritti prima di prendere OMEPRAZEN o mentre lo sta assumendo, contatti il medico immediatamente:
- Perdita di peso immotivata e problemi di deglutizione.
- Dolore di stomaco o indigestione.
- Vomito di cibo o sangue.
- Colorazione scura delle feci (presenza di sangue nelle feci).
- Diarrea grave o persistente, perché omeprazolo è stato associato ad un lieveaumento di diarrea contagiosa.
- Gravi problemi di fegato.
Se assume OMEPRAZEN da lungo tempo (più di 1 anno) il medico le prescriverà dei controlli regolari. Informi il medico se nota la comparsa di sintomi nuovi e particolari. Se assume un inibitore di pompa protonica come OMEPRAZEN, specialmente per un periodo superiore ad un anno, si potrebbe verificare un lieve aumento del rischio di fratture dell’anca, del polso o della colonna vertebrale. Se soffre di osteoporosi o sta assumendo corticosteroidi (che possono aumentare il rischio di osteoporosi) consulti il suo medico.
Interazioni
Informi il medico o il farmacista se sta assumendo o ha recentemente assunto qualsiasi altro medicinale, compresi quelli senza prescrizione medica. Questo è importante perché OMEPRAZEN può influenzare il modo in cui agiscono alcuni medicinali e a loro volta alcuni medicinali possono avere effetti sull’azione di OMEPRAZEN.
Informi il medico o il farmacista se sta assumendo uno o più dei seguenti medicinali:
- medicinali contenente nelfinavir (utilizzato per il trattamento delle infezioni da HIV)
- Ketoconazolo, itraconazolo o voriconazolo (usati per trattare le infezionicausate da funghi)
- Digossina (usato per il trattamento dei problemi cardiaci)
- Diazepam (usato per il trattamento dell’ansia, per rilassare la muscolatura oper l’epilessia)
- Fenitoina (usata per l’epilessia). Se sta assumendo fenitoina, il medico la terràsotto controllo all’inizio e alla fine del trattamento con OMEPRAZEN
- Medicinali usati per fluidificare il sangue, come warfarin o altri bloccanti della vitamina K. Il medico la terrà sotto controllo all’inizio e alla fine deltrattamento con OMEPRAZEN
- Rifampicina (usata per il trattamento della tubercolosi)
- Atazanavir (usato per il trattamento dell’infezione da HIV)
- Tacrolimus (utilizzato nei trapianti di organo)
- Erba di S. Giovanni (Hypericum perforatum) (usata per il trattamento delladepressione lieve)
- Cilostazolo (usato per il trattamento della claudicazione intermittente)
- Saquinavir (usato per il trattamento dell’infezione da HIV)
- Clopidogrel (usato per prevenire coaguli del sangue (trombi))
- Erlotinib (usato per il trattamento del cancro)
- Metotrexato (un medicinale chemioterapico utilizzato in dosi elevate per iltrattamento delcancro) – se sta assumendo metotrexato in dosi elevate, il medico può farle interromperetemporaneamente il trattamento con Omeprazen.
Se il medico le ha prescritto gli antibiotici amoxicillina e claritromicina insieme a OMEPRAZEN per il trattamento delle ulcere causate da infezioni da Helicobacter pylori, è molto importante che riferisca se sta prendendo qualsiasi altro medicinale.
Leggi anche:
Assunzione di OMEPRAZEN con cibi e bevande
Le capsule possono essere assunte insieme al cibo o a stomaco vuoto.
Gravidanza e allattamento
Prima di prendere OMEPRAZEN informi il medico se è in stato di gravidanza o se desidera iniziare una gravidanza. Il medico deciderà se potrà prendere OMEPRAZEN durante questo periodo. Il medico deciderà se potrà prendere OMEPRAZEN durante l’allattamento.
Guida di veicoli e utilizzo di macchinari
È improbabile che OMEPRAZEN possa influenzare la capacità di guidare veicoli o di usare strumenti o macchinari. Possono verificarsi reazioni avverse al farmaco come capogiri e disturbi visivi (vedere paragrafo 4). Se ne soffre, non deve guidare veicoli o utilizzare macchinari.
Informazioni importanti su alcuni eccipienti di OMEPRAZEN
OMEPRAZEN capsule contiene lattosio. Se il medico le ha diagnosticato una intolleranza ad alcuni zuccheri, lo contatti prima di prendere questo medicinale.
Posologia
Prenda sempre OMEPRAZEN seguendo esattamente le istruzioni del medico. Se ha dubbi consulti il medico o il farmacista. Il medico le dirà quante capsule prendere e per quanto tempo. Questo dipenderà dalle sue condizioni e dall’età. Le dosi abituali sono qui di seguito riportate.
Adulti:
- Trattamento dei sintomi della GERD, come bruciore di stomaco e rigurgito acido. Se il medico le ha riferito che il suo esofago è leggermente danneggiato, la dose abituale è di 20 mg una volta al giorno per 4-8 settimane. Il medico potrebbe aumentare la dose a 40 mg per altre 8 settimane nel caso l’esofago non sia ancora completamente cicatrizzato.
La dose abituale una volta che l’esofago si è cicatrizzato è 10 mg una volta al giorno.
Se l’esofago non risulta danneggiato, la dose abituale è 10 mg una volta al giorno.
- Trattamento delle ulcere nella parte superiore dell’intestino (ulcera duodenale). La dose abituale è 20 mg una volta al giorno per 2 settimane. Il medico puòprolungare l’assunzione di questa dose per altre 2 settimane, se l’ulcera nonsi è ancora cicatrizzata. Se l’ulcera non risulta completamente cicatrizzata, la dose può essereaumentata a 40 mg una volta al giorno per 4 settimane.
- Trattamento delle ulcere dello stomaco (ulcera gastrica). La dose abituale è 20 mg una volta al giorno per 4 settimane. Il medico può prolungare l’assunzione di questa dose per altre 4 settimane, se l’ulcera nonsi è ancora cicatrizzata. Se l’ulcera non risulta completamente cicatrizzata, la dose può essereaumentata a 40 mg una volta al giorno per 8 settimane.
- Prevenire la ricomparsa di ulcere duodenali e gastriche. La dose abituale è 10 mg o 20 mg una volta al giorno. Il medico puòaumentare la dose a 40 mg una volta al giorno.
- Trattamento delle ulcere duodenali e gastriche causate dall’assunzione di FANS (Farmaci Antiinfiammatori Non Steroidei). La dose abituale è 20 mg una volta al giorno per 4-8 settimane.
- Prevenire la formazione di ulcere duodenali e gastriche se sta utilizzando FANS. La dose abituale è 20 mg una volta al giorno.
- Trattamento delle ulcere causate da infezione da Helicobacter pylori e prevenzione della loro ricomparsa. La dose abituale è 20 mg di OMEPRAZEN due volte al giorno per unasettimana. Il medico le dirà di assumere anche due antibiotici tra amoxicillina,claritromicina e metronidazolo.
- Trattamento dell’eccessiva quantità di acido nello stomaco causata da un accrescimento di tessuto nel pancreas (sindrome di Zollinger-Ellison). La dose abituale è 60 mg al giorno. Il medico adatterà la dose in base alle sue necessità e deciderà anche per quanto tempo dovrà assumere il medicinale.
Bambini:
- Per il trattamento dei sintomi della GERD, come bruciore di stomaco e rigurgito acido: OMEPRAZEN può essere assunto dai bambini di età superiore a 1 anno e conpeso corporeo superiore a 10 kg. La dose per i bambini è basata sul peso del bambino stesso e la dose esatta verrà decisa dal medico.
- Per il trattamento e la prevenzione della ricomparsa delle ulcere causate da infezione da Helicobacter pylori: OMEPRAZEN può essere assunto dai bambini di età superiore ai 4 anni. Ladose per i bambini è basata sul peso del bambino stesso e la dose esattaverrà decisa dal medico. Il medico prescriverà al suo bambino anche due antibiotici chiamatiamoxicillina e claritromicina.
Leggi anche:
Assunzione di questo medicinale
- Si raccomanda di prendere le capsule al mattino.
- Le capsule possono essere assunte con il cibo o a stomaco vuoto.
- Le capsule vanno ingerite intere con mezzo bicchiere di acqua. Le capsule nondevono essere masticate o frantumate, poiché contengono granuli rivestiti in modo tale da impedire che il medicinale venga decomposto dall’acido presente nello stomaco. È importante non danneggiare i granuli.
Se lei o il bambino ha problemi a deglutire le capsule:
Apra le capsule e ingerisca il contenuto direttamente con mezzobicchiere di acqua oppure versi il contenuto in un bicchiere di acqua (non frizzante), in un succo di frutta acido (per esempio mela, arancia o ananas) o purea di mele.
Agiti sempre il contenuto prima di berlo (la miscela non risulterà limpida), quindi beva la preparazione immediatamente o entro 30 minuti.
Per essere certi di aver assunto tutto il medicinale, risciacqui molto bene il bicchiere con mezzo bicchiere di acqua e beva il contenuto. Le particelle solide contengono il medicinale – non le mastichi o non le frantumi.
SovradosaggioCosa fare se avete preso una dose eccessiva di Omeprazen
Se prende più OMEPRAZEN di quanto deve
Se prende una quantità di OMEPRAZEN superiore a quella prescritta dal medico, si rivolga immediatamente al medico o al farmacista.
Se dimentica di prendere OMEPRAZEN
Se dimentica di prendere una dose, la prenda non appena se ne ricorda. Tuttavia, se è già quasi ora di prendere la dose successiva, salti la dose dimenticata. Non prenda una dose doppia per compensare la dimenticanza dell’altra dose.
Effetti collaterali Omeprazen
Come tutti i medicinali, OMEPRAZEN può causare effetti indesiderati, sebbene non tutte le persone li manifestino. Se nota uno dei seguenti effetti indesiderati rari ma gravi, interrompa l’assunzione di OMEPRAZEN e contatti immediatamente il medico:
- Improvviso ansimare,
- gonfiore delle labbra, della lingua e della gola o del corpo,
- eruzione cutanea,
- svenimento o difficoltà nel deglutire (reazione allergica grave).
- arrossamento della pelle con comparsa di bolle o desquamazione. Può apparire anche una grave formazione di vesciche con sanguinamento delle labbra, degli occhi, della bocca, del naso e dei genitali. Potrebbe trattarsi della “sindrome di Stevens-Johnson” o “necrolisi epidermica tossica”.
- ingiallimento della pelle,
- colorazione scura delle urine e stanchezza potrebbero essere sintomi di problemi al fegato.
Effetti indesiderati comuni
- Mal di testa.
- Effetti sullo stomaco o sull’intestino: diarrea, mal di stomaco, stitichezza,emissione di aria (flatulenza).
- Sensazione di malessere (nausea) o stato di malessere (vomito).
Effetti indesiderati non comuni e rari
- Gonfiore dei piedi e delle caviglie.
- Sonno disturbato (insonnia).
- Capogiri, formicolio, senso di sonnolenza.
- Sensazione di giramento (vertigini).
- Alterazioni degli esami del sangue relativi alla funzionalità del fegato.
- Eruzione cutanea, eruzione cutanea con rigonfiamento della pelle (orticaria) e prurito sulla pelle.
- Sensazione generale di malessere e mancanza di energia.
- Alterazioni della composizione del sangue, come riduzione del numero dei globuli bianchi o delle piastrine. Ciò può causare debolezza e facile comparsa di lividi, o può rendere più probabile la comparsa di infezioni.
- Reazioni allergiche, talvolta molto gravi, compreso gonfiore delle labbra, della lingua e della gola, febbre, respiro ansimante.
- Bassi livelli di sodio nel sangue. Ciò può causare debolezza, malessere (vomito) e crampi.
- Senso di agitazione, confusione o depressione.
- Alterazioni del gusto.
- Problemi alla vista, come visione offuscata.
- Improvviso ansimare o affanno (broncospasmo).
- Secchezza della bocca.
- Infiammazione all’interno della bocca.
- Infezione chiamata “candidosi” che può colpire l’intestino ed è causata da unfungo.
- Problemi al fegato, compreso ittero, che può causare ingiallimento della pelle, colorazione scura delle urine e stanchezza.
- Perdita dei capelli (alopecia).
- Eruzione cutanea durante l’esposizione al sole.
- Dolori articolari (artralgia) o dolori muscolari (mialgia).
- Gravi problemi renali (nefrite interstiziale).
- Aumento della sudorazione.
- Alterazioni del conteggio delle cellule ematiche, compresa agranulocitosi (mancanza di globuli bianchi)
- Aggressività.
- Visione, sensazione o ascolto di eventi non reali (allucinazioni).
- Gravi problemi di fegato fino all’insufficienza epatica ed infiammazione delcervello.
- Improvvisa comparsa di eruzione cutanea grave o di vesciche edesquamazione della pelle. Questi effetti possono essere associati a febbre alta e dolori articolari (eritema multiforme, sindrome di Stevens-Johnson, necrolisi epidermica tossica)
- Debolezza muscolare.
- Ingrossamento del petto negli uomini.
- Infiammazione dell’intestino (con conseguente diarrea)
Se assume un inibitore di pompa protonica come OMEPRAZEN, specialmenteper un periodo superiore ad un anno, si potrebbe verificare un lieve aumento del rischio di fratture dell’anca, del polso o della colonna vertebrale. Se soffre di osteoporosi o sta assumendo corticosteroidi (che possono aumentare il rischio di osteoporosi) consulti il suo medico.
Se assume OMEPRAZEN per più di tre mesi, è possibile che i livelli ematici di magnesio diminuiscano. Bassi livelli di magnesio possono manifestarsi con affaticamento, contrazioni muscolari involontarie, disorientamento, convulsioni, vertigini, aumento della frequenza cardiaca. Se ha qualcuno di questi sintomi consulti immediatamente il suo medico. Bassi livelli di magnesio possono anche comportare una riduzione dei livelli ematici di potassio o calcio. Il medico dovrebbe decidere se controllare periodicamente i livelli di magnesio nel sangue.
Scadenza e Conservazione
Tenere OMEPRAZEN fuori dalla portata e dalla vista dei bambini. Non usi OMEPRAZEN dopo la data di scadenza che è riportata sulla confezionedopo Scad. La data di scadenza si riferisce all’ultimo giorno del mese. Non conservare a temperatura superiore ai 30°C.
Conservare il blister nella confezione originale o tenere il flacone ben chiuso per proteggere il medicinale dall’umidità. I medicinali non devono essere gettati nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
Eccipienti
Gli eccipienti sono sodio fosfato dibasico diidrato, idrossipropilcellulosa, ipromellosa, lattosio anidro, magnesio stearato, mannitolo, acido metacrilico – etil acrilato copolimero (1:1) dispersione 30%, cellulosa microcristallina, macrogol (polietilen glicole 400), sodio laurilsolfato, ferro ossido E172, titanio diossido E171, gelatina, inchiostro da stampa (contiene gommalacca, ammoniaca, potassio idrossido e ferro ossido nero E172), silice colloidale anidra e paraffina liquida.
Leggi anche:
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Differenza tra farmaco originale, generico ed equivalente
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Norvasc (amlodipina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Augmentin (amoxicillina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Dibase (vitamina D): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Torvast (atorvastatina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Non sono ad oggi disponibili farmaci specifici per il trattamento dell’abuso e della dipendenza da cocaina, come invece avviene in caso di dipendenza da eroina. Quanto affermato è probabilmente dovuto alla complessità dei meccanismi che regolano i sistemi su cui la cocaina agisce, tuttavia, se si considerano le diverse estrinsecazioni patologiche che l’assunzione di cocaina produce, è possibile individuare, per i vari gruppi di problemi clinici, strategie di intervento sulla base delle condizioni cliniche sintomatiche e per i problemi correlati. In questa prospettiva, l’approccio dimensionale ai problemi clinici può fornire una chiave di lettura che permette l’utilizzo razionale di farmaci che possono contribuire alla gestione del paziente in modo integrato con una più ampia ed articolata strategia di intervento. Il trattamento del cocainomane deve essere preceduto da una attenta valutazione clinica (medica, psichiatrica e tossicologica), sia anamnestica che obbiettiva.
Non sono ad oggi disponibili farmaci specifici per il trattamento dell’abuso e della dipendenza da cocaina, come invece avviene in caso di dipendenza da eroina. Quanto affermato è probabilmente dovuto alla complessità dei meccanismi che regolano i sistemi su cui la cocaina agisce, tuttavia, se si considerano le diverse estrinsecazioni patologiche che l’assunzione di cocaina produce, è possibile individuare, per i vari gruppi di problemi clinici, strategie di intervento sulla base delle condizioni cliniche sintomatiche e per i problemi correlati. In questa prospettiva, l’approccio dimensionale ai problemi clinici può fornire una chiave di lettura che permette l’utilizzo razionale di farmaci che possono contribuire alla gestione del paziente in modo integrato con una più ampia ed articolata strategia di intervento. Il trattamento del cocainomane deve essere preceduto da una attenta valutazione clinica (medica, psichiatrica e tossicologica), sia anamnestica che obbiettiva.
 OMEPRAZEN è un farmaco che contiene il principio attivo omeprazolo. Appartiene ad un gruppo di farmaci denominati ‘inibitori di pompa protonica’, i quali agiscono riducendo la quantità di acido prodotta dallo stomaco.
OMEPRAZEN è un farmaco che contiene il principio attivo omeprazolo. Appartiene ad un gruppo di farmaci denominati ‘inibitori di pompa protonica’, i quali agiscono riducendo la quantità di acido prodotta dallo stomaco. Tachipirina 1000 ed Efferalgan 1000 sono due farmaci che contengono 1000 mg di paracetamolo, quindi i due farmaci (e le versioni “equivalenti” una volta chiamate “generiche”) hanno esattamente lo stesso foglietto illustrativo. Per praticità da ora in poi ci si riferirà a questi farmaci con il solo nome “Tachipirina” che è la forma commerciale più diffusa.
Tachipirina 1000 ed Efferalgan 1000 sono due farmaci che contengono 1000 mg di paracetamolo, quindi i due farmaci (e le versioni “equivalenti” una volta chiamate “generiche”) hanno esattamente lo stesso foglietto illustrativo. Per praticità da ora in poi ci si riferirà a questi farmaci con il solo nome “Tachipirina” che è la forma commerciale più diffusa. La Tachipirina è un farmaco che contiene paracetamolo. In Italia è possibile acquistare senza ricetta la formulazione di Tachipirina 500 mg e non quella da 1000 mg, che invece richiede ricetta medica. Si può assumere a stomaco vuoto (al contrario degli antinfiammatori non steroidei FANS come l’Aspirina). La singola dose è generalmente di 1000 mg, negli adulti non superare la dose di 3000 mg totali in un giorno. La Tachipirina si trova in commercio in varie forme:
La Tachipirina è un farmaco che contiene paracetamolo. In Italia è possibile acquistare senza ricetta la formulazione di Tachipirina 500 mg e non quella da 1000 mg, che invece richiede ricetta medica. Si può assumere a stomaco vuoto (al contrario degli antinfiammatori non steroidei FANS come l’Aspirina). La singola dose è generalmente di 1000 mg, negli adulti non superare la dose di 3000 mg totali in un giorno. La Tachipirina si trova in commercio in varie forme: L’ipoparatiroidismo è una malattia in cui le paratiroidi non producono quantità sufficienti di ormone paratiroideo (PTH) comportando principalmente l’insorgenza di ipocalcemia; tale deficit di produzione è legato soprattutto a cause iatrogene (lesioni durante interventi chirurgici al collo, ad esempio durante una tiroidectomia totale o parziale) o a cause autoimmunitarie. Una diagnosi precoce permette di limitare gli effetti collaterali dell’ipoparatiroidismo, come problemi ai denti, cataratta e calcificazioni cerebrali. L’ipoparatiroidismo si caratterizza:
L’ipoparatiroidismo è una malattia in cui le paratiroidi non producono quantità sufficienti di ormone paratiroideo (PTH) comportando principalmente l’insorgenza di ipocalcemia; tale deficit di produzione è legato soprattutto a cause iatrogene (lesioni durante interventi chirurgici al collo, ad esempio durante una tiroidectomia totale o parziale) o a cause autoimmunitarie. Una diagnosi precoce permette di limitare gli effetti collaterali dell’ipoparatiroidismo, come problemi ai denti, cataratta e calcificazioni cerebrali. L’ipoparatiroidismo si caratterizza: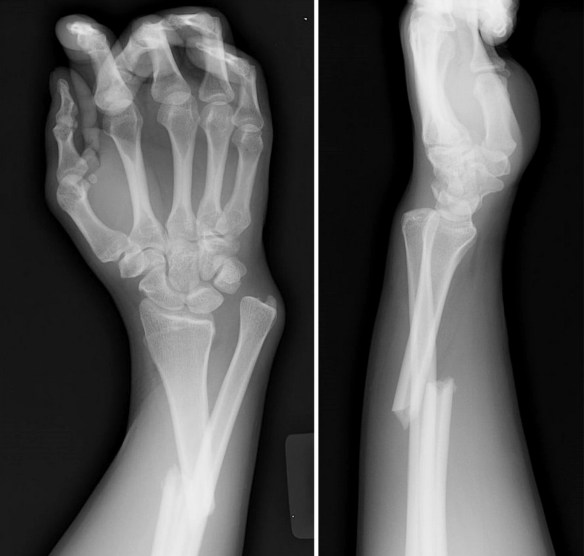 Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.
Quando un osso subisce una frattura, in condizioni fisiologiche inizia un processo biologico di riparazione che con il tempo porta alla formazione del “callo osseo”. Il callo osseo è un tessuto di riparazione che viene creato grazie al processo di callogenesi che solitamente si manifesta dopo tre settimane dall’evento traumatico che ha portato alla frattura. Il callo osseo salda i frammenti dell’osso fratturato e si modifica progressivamente modulandosi in risposta alle forze meccaniche esercitate su di esso, diventando sempre più resistente. Nelle settimane o nei mesi seguenti, il callo osseo ricostituisce l’integrità e le normali caratteristiche biomeccaniche del segmento scheletrico lesionato, tuttavia – se il processo di calcificazione subisce un condizionamento o un’interruzione tale da non consentire un consolidamento – è possibile che la frattura non guarisca correttamente. In tale evenienza si ha la formazione di un callo di tipo fibroso che comporta dolore e limitazione funzionale (pseudoartrosi) e, spesso, rende necessario intervenire chirurgicamente. In alcuni casi si può parlare di “ritardo di consolidazione” quando l’osso inizia a formare callo ma impiega più tempo del normale per ultimare la guarigione. La guarigione dell’osso può essere ostacolata da alcuni fattori di rischio preesistenti come ad esempio patologie metaboliche o fumo di sigaretta.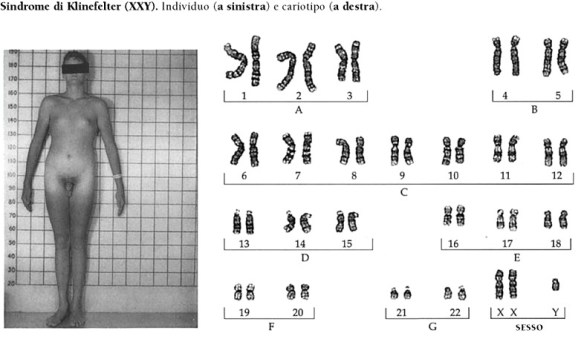 La sindrome di Klinefelter è una condizione caratterizzata dalla presenza di un cromosoma sessuale X in più nei soggetti di sesso maschile (47,XXY). Questa condizione prende il nome dal medico statunitense Harry Klinefelter, del Massachusetts General Hospital di Boston, che nel 1942 pubblicò i risultati delle sue ricerche su nove uomini che manifestavano testicoli ipotrofici, aumento del volume delle mammelle e diminuzione/mancanza di peli sulla superficie corporea. L’assetto cromosomico dei soggetti aventi tali caratteristiche fisiche fu identificato negli anni Cinquanta; negli anni Settanta, l’istituto statunitense National Institute of Child Health and Human Development avviò uno screening su larga scala per determinare il tipo di cromosomi sessuali presenti in 40.000 neonati, e la frequenza della condizione XXY. Attualmente, sembra che l’incidenza di XXY sia relativamente alta (circa uno su 1000 neonati maschi); in realtà, solo una bassa percentuale di questi individui sviluppano una vera e propria sindrome, cioè un insieme di disturbi correlati al loro particolare assetto cromosomico. Per questo motivo, molti autori hanno preferito abbandonare la vecchia denominazione di sindrome di Klinefelter, e indicano i soggetti in questione semplicemente come “maschi-XXY”.
La sindrome di Klinefelter è una condizione caratterizzata dalla presenza di un cromosoma sessuale X in più nei soggetti di sesso maschile (47,XXY). Questa condizione prende il nome dal medico statunitense Harry Klinefelter, del Massachusetts General Hospital di Boston, che nel 1942 pubblicò i risultati delle sue ricerche su nove uomini che manifestavano testicoli ipotrofici, aumento del volume delle mammelle e diminuzione/mancanza di peli sulla superficie corporea. L’assetto cromosomico dei soggetti aventi tali caratteristiche fisiche fu identificato negli anni Cinquanta; negli anni Settanta, l’istituto statunitense National Institute of Child Health and Human Development avviò uno screening su larga scala per determinare il tipo di cromosomi sessuali presenti in 40.000 neonati, e la frequenza della condizione XXY. Attualmente, sembra che l’incidenza di XXY sia relativamente alta (circa uno su 1000 neonati maschi); in realtà, solo una bassa percentuale di questi individui sviluppano una vera e propria sindrome, cioè un insieme di disturbi correlati al loro particolare assetto cromosomico. Per questo motivo, molti autori hanno preferito abbandonare la vecchia denominazione di sindrome di Klinefelter, e indicano i soggetti in questione semplicemente come “maschi-XXY”.