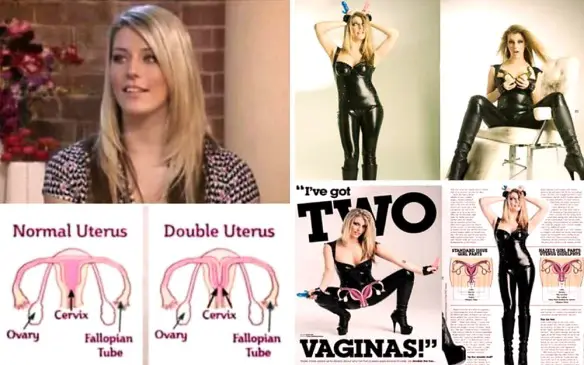
 Hazel Jones, la ragazza che vedete in foto, sembrerebbe una normalissima ragazza come tante altre, eppure ha una particolarità che la rende unica: possiede due organi genitali femminili. La 27enne inglese ha raccontato la sua storia a This Morning, una seguitissima trasmissione del canale ITV1 del Regno Unito. La sua peculiare conformazione fisica è conosciuta come uterus didelphys, una malformazione molto rara: le tube del suo sistema riproduttivo non convergono in un utero solo ma si sono sviluppate in modo indipendente con il risultato che lei ora ha due uteri, due vagine e due cervici.
Hazel Jones, la ragazza che vedete in foto, sembrerebbe una normalissima ragazza come tante altre, eppure ha una particolarità che la rende unica: possiede due organi genitali femminili. La 27enne inglese ha raccontato la sua storia a This Morning, una seguitissima trasmissione del canale ITV1 del Regno Unito. La sua peculiare conformazione fisica è conosciuta come uterus didelphys, una malformazione molto rara: le tube del suo sistema riproduttivo non convergono in un utero solo ma si sono sviluppate in modo indipendente con il risultato che lei ora ha due uteri, due vagine e due cervici.
Leggi anche: La ragazza con tre seni
Nessuno si è accorto di nulla
Per molti anni nessuno si è reso conto di questa situazione molto particolare, né lei né i genitori né i suoi medici. Solo a 18 anni i due organi genitali sono stati riconosciuti come tali, grazie al suo fidanzato che aveva notato delle stranezze nei genitali della ragazza. Fin dalla pubertà lei aveva pensato che qualcosa non andasse per il verso giusto, perché i primi cicli mestruali si erano rivelati ben più dolorosi di quelli delle sue coetanee. Solo grazie all’acuta osservazione del fidanzato, però, la strana conformazione è venuta alla luce in maniera definitiva.
Leggi anche: Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne”
Due volte vergine
Cosa ha provato la ragazza alla scoperta della sua particolare malformazione? “Appena l’ho scoperto, l’ho detto a tutti! Ho pensato subito che fosse una cosa straordinaria. Argomento ideale per rompere il ghiaccio alle feste. E se una ragazza vuole dare un’occhiata, non ho problemi a mostrarle le mie parti intime: non è una cosa che mi imbarazza”.
Un’altra cosa particolare legata alla presenza di una doppia vagina è che Hazel Jones ha dovuto perdere due volte la verginità perché provvista di due imeni. Nessun imbarazzo per lei, dunque, né voglia di cambiare con l’ausilio della chirurgia, anche se dal punto di vista medico questa situazione potrebbe diventare molto pericolosa in caso di gravidanza.
Leggi anche:
- Diphallia: l’uomo nato con due peni [FOTO]
- Questa ragazza si spalma ogni giorno lo sperma di un amico sul viso: perché lo fa?
- L’uomo con il pene più grande del mondo:”Faccio sesso orale da solo e da morto donerò il mio pene a…”
- Poliorchidismo: l’uomo nato con tre testicoli [FOTO]
- Polimastia: quando la donna ha troppi seni
- La ragazza con due vagine [VIDEO]
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Si spalma lo sperma fresco di un suo amico sul viso [VIDEO]
- La ragazza vegana che beve sperma fresco ogni giorno
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Il bambino con tre peni
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
- Masturbazione maschile: 10 cose che le donne non sanno
- Sesso ad alta quota: fantasia o realtà?
- Sbagliata l’operazione al pene: 17enne denuncia il chirurgo
- Si fascia i genitali per sembrare donna: pene amputato
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Un mese senza guardare porno, ecco com’è andata e cosa ho imparato
- Erezione: come allenare i muscoli di pene e clitoride con gli esercizi di Kegel
- Se odi i gay, sei omosessuale: gli omofobi sono attratti dai gay
- Julio Iglesias dedica un brano al suo pene: “è il mio alleato, il mio amico fedele”
- Si spoglia, si taglia il pene ed inveisce contro i passanti
- L’auto grande è davvero il prolungamento di un pene piccolo?
- I 10 motivi per cui è stressante avere il pene, che le donne non possono capire
- Muore perché voleva avere un pene più grande
- Da oggi puoi usare la foto del tuo pene come password
- Alla guida con un pene di gomma e urina sintetica
- Sindrome del pene piccolo: quando si può parlare di patologia?
- Lunghezza media pene a 15 anni: quando il pene raggiunge la massima lunghezza possibile?
- Storia e psicologia della masturbazione
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Imene: anulare, imperforato, tipologie, resistenza e funzioni
- Rottura dell’imene (deflorazione): come avviene, è dolorosa?
- Rottura dell’imene (deflorazione): si perde sangue e quanto?
- Come si fa a capire se l’imene si è davvero rotto o no?
- Rottura dell’imene (deflorazione): fa sempre male?
- Imene: dove si trova e come riconoscerlo
- A che serve l’imene?
- Imenoplastica: la ricostruzione chirurgica dell’imene lacerato
- Tornare vergine senza chirurgia, grazie all’imene finto
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!

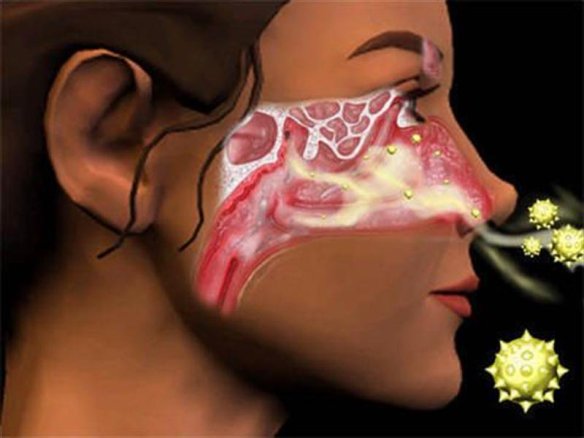 Il “naso chiuso”, chiamato scientificamente “ostruzione delle vie respiratorie nasali” o più semplicemente “congestione nasale” è uno dei problemi più diffusi e fastidiosi dell’apparato respiratorio. Nella maggioranza dei casi è un problema che tende a risolversi in pochi giorni e che non indica nulla di grave.
Il “naso chiuso”, chiamato scientificamente “ostruzione delle vie respiratorie nasali” o più semplicemente “congestione nasale” è uno dei problemi più diffusi e fastidiosi dell’apparato respiratorio. Nella maggioranza dei casi è un problema che tende a risolversi in pochi giorni e che non indica nulla di grave. Mayra Hills, nota come Beshine, è una modella di origine tedesca e possiede con orgoglio il seno più grande al mondo. Grazie ad una serie di mastoplastiche additive, Beshine ha ora delle mammelle estremamente grandi, che pesano ben 18 kg: per sopportare questo peso sul torace, la donna riferisce di fare molta attività fisica, specie per rinforzare i muscoli dorsali e lombari. Risultati discutibili a parte, la donna sui social è una vera star ed ha anche un sito ufficiale.
Mayra Hills, nota come Beshine, è una modella di origine tedesca e possiede con orgoglio il seno più grande al mondo. Grazie ad una serie di mastoplastiche additive, Beshine ha ora delle mammelle estremamente grandi, che pesano ben 18 kg: per sopportare questo peso sul torace, la donna riferisce di fare molta attività fisica, specie per rinforzare i muscoli dorsali e lombari. Risultati discutibili a parte, la donna sui social è una vera star ed ha anche un sito ufficiale. Prima di leggere questo articolo, per meglio comprendere l’argomento, ti consiglio di leggere:
Prima di leggere questo articolo, per meglio comprendere l’argomento, ti consiglio di leggere: 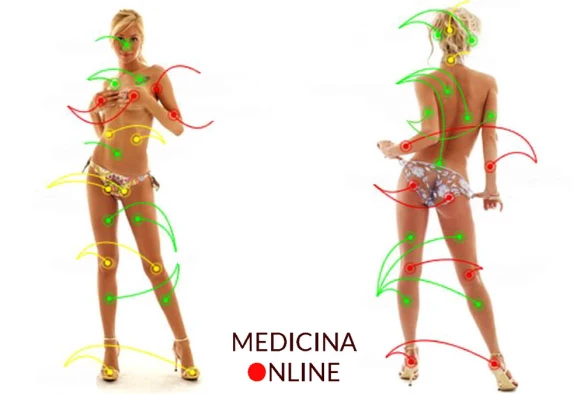 In un precedente articolo (che potete trovare
In un precedente articolo (che potete trovare  Freud lo aveva già capito quasi cento anni fa: tutto il nostro corpo è una zona erogena. Ovviamente ci sono zone più sensibili di altre, tuttavia qualsiasi parte del corpo è effettivamente sensibile alla stimolazione erotica, specie se la mente è predisposta! Ma se siete qui è perché volete scoprire le zone che più possono “stuzzicare” il vostro corpo o quello della vostra lei. Per cominciare bisogna farsi la domanda:
Freud lo aveva già capito quasi cento anni fa: tutto il nostro corpo è una zona erogena. Ovviamente ci sono zone più sensibili di altre, tuttavia qualsiasi parte del corpo è effettivamente sensibile alla stimolazione erotica, specie se la mente è predisposta! Ma se siete qui è perché volete scoprire le zone che più possono “stuzzicare” il vostro corpo o quello della vostra lei. Per cominciare bisogna farsi la domanda: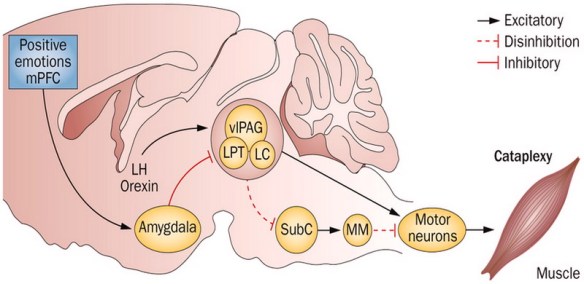 L’attacco cataplettico non deve essere confuso con un attacco epilettico:
L’attacco cataplettico non deve essere confuso con un attacco epilettico: