 L’ipotalamo è una struttura del sistema nervoso centrale situata nella zona centrale interna ai due emisferi cerebrali. Costituisce la parte ventrale del diencefalo e comprende numerosi nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche quali la termoregolazione, il sonno, il bilancio idro-salino e l’assunzione del cibo. L’ipotalamo controlla molte attività connesse all’omeostasi e controlla anche l’ipofisi.
L’ipotalamo è una struttura del sistema nervoso centrale situata nella zona centrale interna ai due emisferi cerebrali. Costituisce la parte ventrale del diencefalo e comprende numerosi nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche quali la termoregolazione, il sonno, il bilancio idro-salino e l’assunzione del cibo. L’ipotalamo controlla molte attività connesse all’omeostasi e controlla anche l’ipofisi.
Anatomia
L’ipotalamo è situato ai lati del terzo ventricolo cerebrale e si continua col suo pavimento, è delimitato posteriormente dai corpi mammillari, anteriormente dal chiasma ottico, superiormente dal solco ipotalamico e inferiormente dall’ipofisi, con la quale è a stretto contatto non solo anatomicamente ma anche funzionalmente.
Nel suo contesto, in senso antero-posteriore si possono riconoscere tre gruppi nucleari principali:
- gruppo anteriore: comprende i nuclei sopraottico e paraventricolare
- gruppo intermedio: in esso, prendendo come riferimento un piano sagittale passante per la colonna del fornice, possiamo distinguere una regione mediale (con i nuclei: ventromediale, dorsomediale, perifornicale e arcuato, il quale si estende nell’eminenza mediana) e una regione laterale (nuclei: ipotalamico laterale e tuberali laterali)
- gruppo posteriore: comprende i corpi mamillari nei quali si distinguono i nuclei mamillari mediale, laterale e intermedio, e i nuclei ipotalamici posteriori.
La superficie inferiore dell’ipotalamo si espande leggermente verso il basso formando il tuber cinereum, dal cui centro sporge l’infundibolo, riccamente vascolarizzato, che a sua volta si prolunga nell’ipofisi.
Il rapporto tra ipotalamo e ipofisi è detto asse ipotalamo-ipofisario e collega il sistema nervoso al sistema endocrino o, per meglio dire, permette al primo di svolgere azioni di regolazione sul secondo.
Leggi anche:
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Ipotalamo: anatomia, struttura e funzioni
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
Struttura e funzioni
L’ipotalamo è costituito da cellule di sostanza grigia raggruppate in numerosi nuclei, distinti topograficamente nei tre gruppi sopra descritti (anteriore, intermedio e posteriore), e collegati con la corteccia cerebrale e i centri del telencefalo, con il talamo e l’epitalamo, con il mesencefalo e il bulbo, da cui arrivano o ai quali vanno impulsi sensoriali vari e fibre nervose efferenti.
L’ipotalamo svolge pertanto una duplice funzione:
- una funzione di controllo del sistema nervoso autonomo (attraverso il quale modifica la motilità viscerale, i riflessi, il ritmo sonno-veglia, il bilancio idrosalino, il mantenimento della temperatura corporea, l’appetito e l’espressione degli stati emotivi);
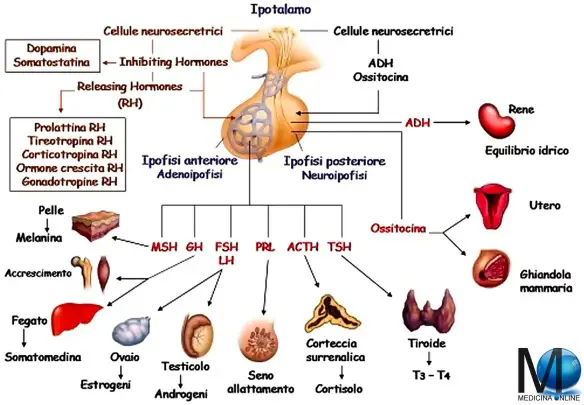
- una funzione di controllo del sistema endocrino: due dei nuclei ipotalamici (sopraottico e paraventricolare) collegano direttamente l’ipotalamo all’ipofisi tramite neuroni che, partendo da essi e terminando con i loro assoni nei capillari della neuroipofisi (porzione posteriore dell’ipofisi, minore per dimensioni), formano un fascio ipotalamo-neuroipofisario che unisce i due organi e forma così il suddetto asse ipotalamo-ipofisario.
I neuroni presenti nei due nuclei producono due ormoni:
- ossitocina: stimola la contrattura della muscolatura liscia, soprattutto quella uterina (è infatti importante nel parto);
- vasopressina (od ormone antidiuretico o ADH): agisce sui collettori del rene e viene rilasciata quando aumenta la concentrazione salina nel sangue): questi, attraverso gli assoni degli stessi neuroni, vengono trasportati alla neuroipofisi e lì accumulati fino a quando non si presenta uno stimolo adeguato; infatti questi neuroni sono sensibili ai cambiamenti di pressione osmotica del plasma per mezzo dei neuroni osmocettori (capaci di recepire i valori della pressione osmotica) che, in base alle variazioni di concentrazioni saline, si attivano stimolando la neuroipofisi.
Gli altri nove nuclei ipotalamici:
- anteriore,
- sopraottico,
- paraventricolare,
- periventricolare,
- arcuato,
- soprachiasmatico,
- premammillare,
- dorsomediale,
- ventromediale
presentano dei neuroni detti parvocellulari, dai quali si dipartono i relativi assoni che vanno a terminare con bottoni sinaptici su capillari infundibolari, e permettono in tal modo il controllo della adenoipofisi (ipofisi anteriore). Questo meccanismo di tipo vascolare è detto sistema portale ipotalamo-ipofisario, e si attua tramite il rilascio da parte dell’ipotalamo dei cosiddetti fattori di rilascio (RH) come:
- TRH per la tireotropina,
- GnRH per la gonadotropina,
- CRH per l’ormone adenocorticotropo,
- GHRH per il fattore della crescita,
ma anche di fattori di inibizione (IF) che vengono riversati nei capillari. Intercettati dall’ipofisi, essi controllano la produzione e il rilascio dei corrispondenti ormoni ipofisari, i quali agiscono a loro volta sulla secrezione degli ormoni secreti dagli organi bersaglio.
Il rilascio dei fattori RH o IF è controllata da uno tipo di regolazione a feedback negativo: infatti, una diminuzione della concentrazione ematica degli specifici ormoni secreti dagli organi bersaglio farà aumentare il rilascio dei fattori RH; al contrario, un loro aumento provocherà una diminuzione del rilascio degli stessi fattori. Questo tipo di regolazione è molto importante e il suo malfunzionamento crea squilibri anche gravi nell’organismo.
Per quanto concerne il controllo che l’ipotalamo attua sul sistema nervoso parasimpatico, esso avviene mediante l’attivazione di ulteriori nuclei, posti nella parte anteriore dell’ipotalamo, il nucleo anteriore e il nucleo preottico. Questi nuclei sono responsabili di fenomeni come la bradicardia(diminuzione della frequenza dei battiti cardiaci al di sotto dei 60 bpm), incremento di salivazione e sudorazione, ipotensione (abbassamento della pressione arteriosa), a seguito di un incremento dell’attività parasimpatica (vedi sistema nervoso parasimpatico). Viceversa, quando un individuo è improvvisamente allarmato o eccitato, le aree cerebrali superiori inviano segnali ai nuclei posteriori dell’ipotalamo, che stimolano il simpatico. Questo provoca tachicardia (accelerazione del battito cardiaco), tachipnea (aumento della frequenza respiratoria), midriasi (dilatazione delle pupille), aumento di flusso di sangue ai muscoli. Questo tipo di reazione si chiama “reazione di lotta o fuga” ed è un tipico esempio delle funzioni che possono essere svolte dall’ipotalamo. In particolare, aree diverse stimolano reazioni diverse.
Leggi anche:
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Com’è fatto il cervello, a che serve e come funziona la memoria?
Un ulteriore esempio di quanto detto può essere riscontrato nell’azione svolta nella termoregolazione: infatti, i nuclei anteriore e preottico sono detti “centri del raffreddamento”; viceversa il nucleo posteriore è detto “centro del riscaldamento”. Le cellule di cui sono composti sono sensibili alla variazione di temperatura corporea, dato che ricavano dalla temperatura del sangue che arriva al cervello. Se la temperatura è al di sotto dei 36 °C, l’ipotalamo anteriore reagisce liberando serotonina, la quale attiva il nucleo posteriore che, stimolando il simpatico, crea un innalzamento della temperatura. Viceversa se la temperatura è elevata, il nucleo posteriore libera noradrenalina o dopamina, che stimolano i nuclei situati nella zona anteriore dell’ipotalamo, i quali agiscono aumentando la sudorazione e la vasodilatazione periferica. Questi meccanismi favoriscono la dispersione di calore e, quindi, l’abbassamento della temperatura corporea.
Altri ruoli fondamentali svolti dall’ipotalamo sono la regolazione del sonno, ad opera del nucleo soprachiasmatico che ha in particolare la funzione di mantenere lo stato di veglia; il controllo dell’alimentazione ad opera dei nuclei ventromediale e ipotalamico laterale, che possono essere anche detti “centri della fame, della sazietà e della sete” data la loro funzione. Questa è resa possibile grazie agli impulsi derivanti da alcuni ormoni implicati nella regolazione del metabolismo (in particolare quello del glucosio, per cui gli ormoni più importanti che regolano questa attività sono insulina e leptine) ma anche dalle informazioni ricavate dagli enterocettori relative alla concentrazione di zuccheri e acqua nel sangue che, se troppo bassa, stimola il desiderio di mangiare e di bere.
L’ipotalamo è anche in grado di controllare emozioni, stati d’animo e umore, nonché anche il comportamento sessuale. Questo è possibile grazie alla connessione anatomica dell’ipotalamo con il talamo e il sistema limbico (il quale è un insieme funzionale di zone del cervello che regola impulsi e comportamenti emotivi, ma è anche legato alle funzioni organiche vegetative. D’altra parte, sembra essere una delle parti più “antiche” dal punto di vista evoluzionistico); in questa accezione, si può affermare che l’ipotalamo funge da “connessione” tra i due sistemi suddetti e la relativa risposta corporea. Infatti, stimolazioni di diversi centri dell’ipotalamo, come già detto, danno luogo anche in questo caso a risposte diverse: la stimolazione del nucleo posteriore produce risposte aggressive, viceversa accade se vengono stimolati i centri laterali.
Leggi anche:
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Demenza senile: cause, sintomi, decorso e cure
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra neuroni e gangli
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Cos’è l’adrenalina ed a cosa serve?
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Quando essere troppo alti è una malattia: il gigantismo
- L’altezza media italiana nel 2017 di maschi e femmine
- L’altezza media italiana 2017 da 1 a 19 anni di maschi e femmine
- L’altezza media mondiale nel 2017 di maschi e femmine [TABELLA]
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- Quanto è alto l’uomo più basso del mondo?
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Charlotte, la bambina più piccola del mondo
- Differenza tra sinapsi elettrica e chimica
- Differenza tra neuroni e nervi
- Differenza tra assoni e dendriti
- Barriera ematoencefalica: dove si trova, funzioni, quali sostanze la attraversano
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Quali sono le funzioni della Dopammina?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Differenza tra emicrania con aura ed emicrania senza aura
- Sistema dopamminergico: i circuti nervosi della dopammina
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

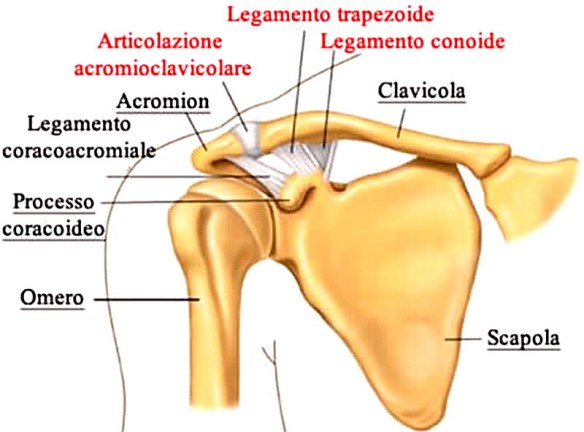 La scapola, anche chiamata omoplata dal greco: ὦμος, che significa “spalla”, e πλατύς, che vuol dire “largo”, (in inglese “scapula” o “shoulder blade”) è un osso piatto, pari (cioè il corpo umano ne contiene due) e simmetrico della spalla; la scapola articola il tronco all’arto superiore di ciascun lato del corpo umano.
La scapola, anche chiamata omoplata dal greco: ὦμος, che significa “spalla”, e πλατύς, che vuol dire “largo”, (in inglese “scapula” o “shoulder blade”) è un osso piatto, pari (cioè il corpo umano ne contiene due) e simmetrico della spalla; la scapola articola il tronco all’arto superiore di ciascun lato del corpo umano.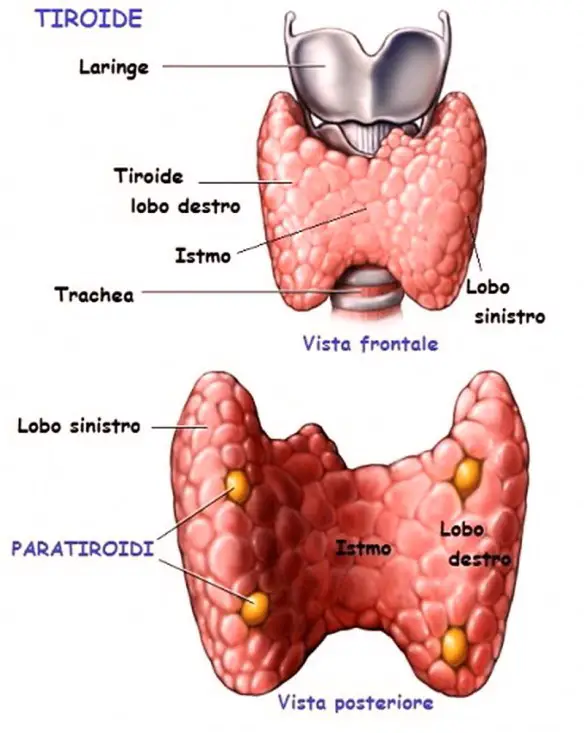 Le ghiandole paratiroidi (in inglese “parathyroid glands“) sono un gruppo di ghiandole endocrine poste nel collo in prossimità della tiroide, immerse nel parenchima di quest’ultima. Ve ne sono solitamente quattro per individuo, due superiori (o interne), situate dietro alla tiroide, e due inferiori (o esterne), tuttavia in alcuni soggetti si possono trovare anche altre ghiandole paratiroidee (paratiròidi ectopiche) in altre regioni del collo, o nel mediastino. Il nome “paratiroidi” deriva dal fatto che tale ghiandole sono situate presso la tiroide (il prefisso “para” significa infatti “presso” in greco).
Le ghiandole paratiroidi (in inglese “parathyroid glands“) sono un gruppo di ghiandole endocrine poste nel collo in prossimità della tiroide, immerse nel parenchima di quest’ultima. Ve ne sono solitamente quattro per individuo, due superiori (o interne), situate dietro alla tiroide, e due inferiori (o esterne), tuttavia in alcuni soggetti si possono trovare anche altre ghiandole paratiroidee (paratiròidi ectopiche) in altre regioni del collo, o nel mediastino. Il nome “paratiroidi” deriva dal fatto che tale ghiandole sono situate presso la tiroide (il prefisso “para” significa infatti “presso” in greco).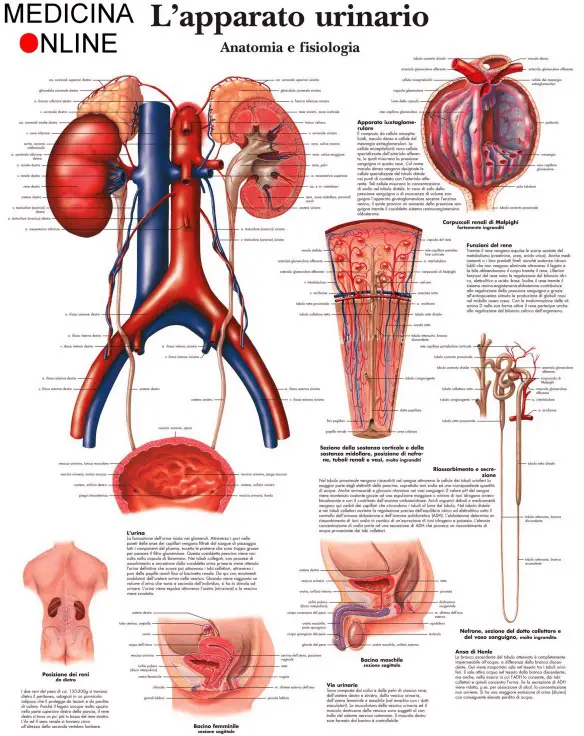 Com’è fatto e come funziona l’apparato unitario? Il funzionamento e le strutture principali macroscopiche e microscopiche dell’apparato urinario vi appariranno subito chiari, grazie a questo pratico schema stampabile ad alta risoluzione.
Com’è fatto e come funziona l’apparato unitario? Il funzionamento e le strutture principali macroscopiche e microscopiche dell’apparato urinario vi appariranno subito chiari, grazie a questo pratico schema stampabile ad alta risoluzione. I cromosomi sono la forma in cui si presenta il DNA all’interno della cellula: il lungo filamento di DNA è infatti “impacchettato” fino a formare il cromosoma. Negli eucarioti il DNA è sempre legato a proteine, istoniche e non istoniche, attorno alle quali il filamento di DNA si avvolge a formare complessivamente una struttura chiamata cromatina. La cromatina si può colorare con alcuni coloranti istologici, da cui il nome; se ne possono distinguere due tipi: l’eucromatina, debolmente colorabile, dalla struttura più aperta e quindi trascrizionalmente attiva, e l’eterocromatina, intensamente colorabile, maggiormente condensata (rimane condensata anche in interfase) e trascrizionalmente inattiva. L’eterocromatina può essere ulteriormente distinta in costitutiva e facoltativa. L’eterocromatina costitutiva è costituita da regioni di DNA altamente ripetitivo, costanti in tutte le cellule dell’organismo e nel cromosoma si concentra principalmente a livello del centromero e dei telomeri. L’’eterocromatina facoltativa può diventare condensata e diventare temporaneamente inattiva, inoltre può essere inattivata solo in determinati tessuti o in determinati stadi dello sviluppo.
I cromosomi sono la forma in cui si presenta il DNA all’interno della cellula: il lungo filamento di DNA è infatti “impacchettato” fino a formare il cromosoma. Negli eucarioti il DNA è sempre legato a proteine, istoniche e non istoniche, attorno alle quali il filamento di DNA si avvolge a formare complessivamente una struttura chiamata cromatina. La cromatina si può colorare con alcuni coloranti istologici, da cui il nome; se ne possono distinguere due tipi: l’eucromatina, debolmente colorabile, dalla struttura più aperta e quindi trascrizionalmente attiva, e l’eterocromatina, intensamente colorabile, maggiormente condensata (rimane condensata anche in interfase) e trascrizionalmente inattiva. L’eterocromatina può essere ulteriormente distinta in costitutiva e facoltativa. L’eterocromatina costitutiva è costituita da regioni di DNA altamente ripetitivo, costanti in tutte le cellule dell’organismo e nel cromosoma si concentra principalmente a livello del centromero e dei telomeri. L’’eterocromatina facoltativa può diventare condensata e diventare temporaneamente inattiva, inoltre può essere inattivata solo in determinati tessuti o in determinati stadi dello sviluppo.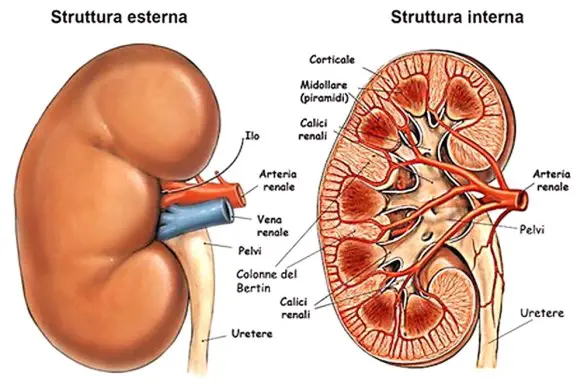 I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.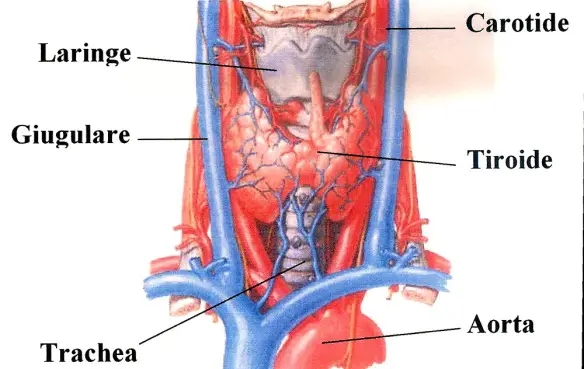 Nella cultura popolare e nelle scene violente dei film d’azione la vena giugulare viene spesso confusa con la carotide o con le arterie che irrorano la parte centrale del collo e viene identificata come la causa dei forti spruzzi di sangue
Nella cultura popolare e nelle scene violente dei film d’azione la vena giugulare viene spesso confusa con la carotide o con le arterie che irrorano la parte centrale del collo e viene identificata come la causa dei forti spruzzi di sangue  La lingua (in inglese “tongue”) è un organo in prevalenza muscolare che occupa gran parte della cavità orale.
La lingua (in inglese “tongue”) è un organo in prevalenza muscolare che occupa gran parte della cavità orale.