 I farmaci usati nel trattamento della stipsi sono diversi: antrachinoni, lassativi di volume, emollienti/lubrificanti, anticolinesterasici (o para-simpaticomimetici), lassativi salini.
I farmaci usati nel trattamento della stipsi sono diversi: antrachinoni, lassativi di volume, emollienti/lubrificanti, anticolinesterasici (o para-simpaticomimetici), lassativi salini.
Leggi anche: Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
Antrachinoni (o lassativi di contatto): agiscono aumentando la motilità intestinale, ma i loro effetti collaterali (crampi addominali) ne ostacolano l’impiego. Non sono raccomandati per la cura dell’ostruzione intestinale.
- Bisacodile (es. Dulcolax, Stixenil, Alaxa): assumere per os 5-10 mg di farmaco la sera (effetto in 10-12 ore); in alternativa, assumere per via rettale 5 mg di farmaco alla mattina, sottoforma di supposte (effetto in 20-60 minuti)
- Senna (es. Xprep, Agiolax, Pursennid, Falquilax): il farmaco esercita la propria attività terapeutica in 8-12 ore. Disponibile in polvere e solvente per soluzione orale, assumere uno o due cucchiaini di prodotto alla sera. Non superare la dose consigliata.
- Docusato sodico (es. Macrolax, Sorbiclis): assumere per via orale max. 500 mg di farmaco al dì, preferibilmente in dosi frazionate.
Altri farmaci appartenenti a questa categoria possono essere costituiti da: olio di ricino, cascara, frangula, rabarbaro, aloe.
Leggi anche: L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
Lassativi di volume: aumentando la massa fecale, i lassativi di volume favoriscono la peristalsi. È doveroso sapere che questi farmaci espletano la propria attività terapeutica dopo alcuni giorni di trattamento: l’effetto, pertanto, non è immediato. Sono indicati generalmente per i pazienti che non assumono fibre a sufficienza con l’alimentazione. I lassativi di volume devono sempre essere associati ad un’abbondante assunzione di liquidi, per evitare l’ostruzione intestinale.
- Metilcellulosa: esercita la propria funzione anche come emolliente. Assumere il farmaco per la cura della stitichezza alla posologia di 2 tavolette da 1 grammo, con abbondante acqua, 6 volte al dì. Consultare il medico.
- Gomma Sterculia (es. Normacol): assumere 2-4 bustine al dì, contenenti ognuna 6,1 grammi di gomma sterculia. Si raccomanda di assumere il prodotto con abbondante acqua per la cura di episodi saltuari di stitichezza.
- Semi di Psillio (es. Fibrolax): si raccomanda di assumere il farmaco per via orale, alla posologia di 3,5 grammi dopo i pasti, 2-3 volte al dì, per 2-3 giorni. Assumere il prodotto per la cura della stitichezza con molta acqua, al fine di aumentare il contenuto fecale.
Leggi anche: Esofago: anatomia e funzioni in sintesi
Emollienti/lubrificanti: il capostipite di questa classe di farmaci è la paraffina liquida: gli attivi sono indicati in caso di emorroidi e ragadi nel contesto della stitichezza.
- Paraffina liquida (es. Lacrilube, Paraf L BIN): la posologia indicativa è 10-30 ml, quando necessario.
- Olio d’arachidi: formulato sottoforma di clismi, lubrifica ed ammorbidisce il contenuto intestinale (compatto), favorendo la motilità intestinale.
- Glicerina (es. Supposte di Glicerina San Pellegrino): sottoforma di clismi, assumere 5,6 grammi di farmaco per via rettale; in alternativa, inserire una supposta da 2-3 grammi, al bisogno.
Leggi anche: Quanto peso perdiamo ogni volta che andiamo in bagno?
Lassativi osmotici: attraverso un meccanismo osmotico, questi farmaci sono in grado di trattenere i liquidi nell’intestino, oppure agiscono modificando la distribuzione dei liquidi nella massa fecale:
- Lattulosio (es. Duphalac, Epalfen, Normase): si raccomanda di iniziare la cura per la stitichezza con una posologia bassa (15 ml di soluzione al 62-74%), due volte al dì. La dose va modificata secondo la gravità della condizione.
- Macrogol (es. Movicol, Isocolan, Selg Esse, Moviprep, Paxabel): la dose va stabilita in base al soggetto.
Anticolinesterasici (o para-simpaticomimetici): questi farmaci contro la stitichezza sono chiamati così perché aumentano l’attività del sistema parasimpatico nell’apparato digerente, favorendo di conseguenza la peristalsi. Non rappresentano i farmaci di prima linea per trattare la stitichezza, dato che comportano numerosi effetti collaterali di tipo gastro-intestinale.
- Betanecolo(es. Myocholine): è un farmaco agonista colinergico utilizzato – seppur raramente – per svuotare la vescica, ed esercitare un blando effetto procinetico. In genere, viene assunto per via orale alla posologia di 10-50 mg tre volte al dì: la modalità di somministrazione va rispettata secondo le indicazioni del medico.
- Neostigmina (es. Prostigmina): reperibile in fiale (1ml) per iniezione intramuscolare/endovenosa lenta o in compresse da assumere per bocca. La peristalsi intestinale è osservabile dopo 20-30 minuti dall’iniezione. Eventualmente, per facilitare il transito, è possibile applicare un clistere (150-200 ml al 15-20% di glicerina), dopo 30 minuti dall’iniezione.
Leggi anche: I migliori integratori lassativi naturali per stitichezza e intestino pigro
Lassativi salini: indicati per uso occasionale nel trattamento della stitichezza o prima di un intervento chirurgico a livello del colon (l’intestino dev’essere completamente pulito).
- Fosfati (es. Sod Fos Sof Clisma, Sod Fos Zet Clisma): utilizzati per lo più prima di esami radiologici all’intestino o interventi chirurgici. La posologia va stabilita dal medico.
- Idrossido di magnesio (ES. Magnesia, Maalox): sono impiegati quando è richiesto un rapido svuotamento dell’intestino. Assumere il farmaco preferibilmente al mattino: in genere è necessario un cucchiaino di prodotto con abbondante acqua (il farmaco è reperibile come polvere per sospensione orale da 90 grammi di attivo su 100 grammi di prodotto). L’uso smodato può dare coliche.
- Sodio Citrato (es. Biochetasi, Novilax): per riequilibrare la motilità intestinale nel contesto della stitichezza, assumere due compresse effervescenti (425 mg di sodio citrato) tre volte al dì, con acqua.
Per approfondire: Farmaci lassativi per la stitichezza: i più efficaci, con e senza ricetta
Leggi anche:
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Fare un clistere evacuativo: procedura semplice con peretta
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Semi di psillio: assunzione, proprietà, benefici, bucce, integratore
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Classifica dei cibi con maggior quantità di fibre esistenti
- Gli alimenti più lassativi: addio stitichezza!
- Fabbisogno giornaliero di fibra: quante fibre solubili e insolubili mangiare al giorno
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Legumi: tipi, elenco, proprietà, benefici, carboidrati, proteine, fibre, dieta
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Microclisma: cos’è e come si usa in adulti e neonati
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Clistere: quanto tempo va trattenuto affinché agisca?
- ESI Le dieci erbe più forte, integratore per la stipsi: posologia, indicazioni
- ESI Le dieci erbe Fibra, integratore per la stipsi: posologia, indicazioni
- Matt Le 12 erbe del buon transito, integratore per la stipsi: posologia, indicazioni
- Equilibra 13 Erbe con Fibra, integratore per la stipsi: posologia, indicazioni
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Feci nere e melena: cause e cure in adulti e neonati
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Feci dalla bocca: il vomito fecaloide
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Differenza tra fibre solubili ed insolubili
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

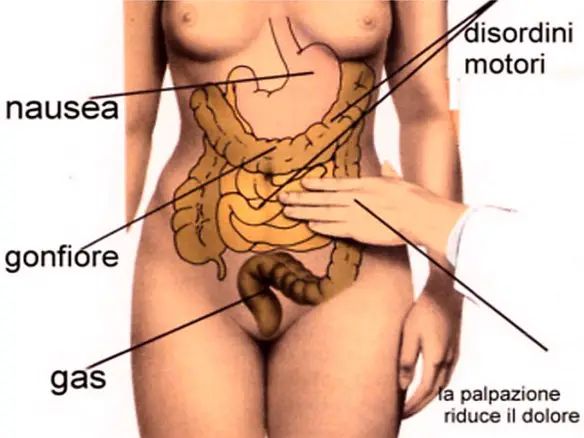 La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.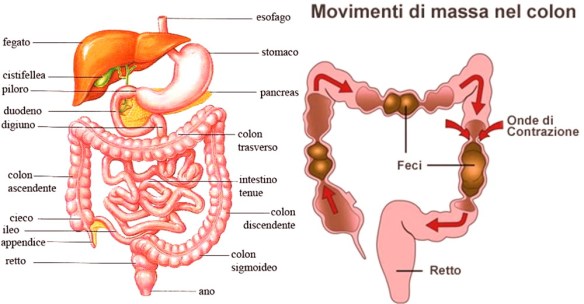 Tempo fa un paziente mi ha fatto questa domanda:
Tempo fa un paziente mi ha fatto questa domanda:
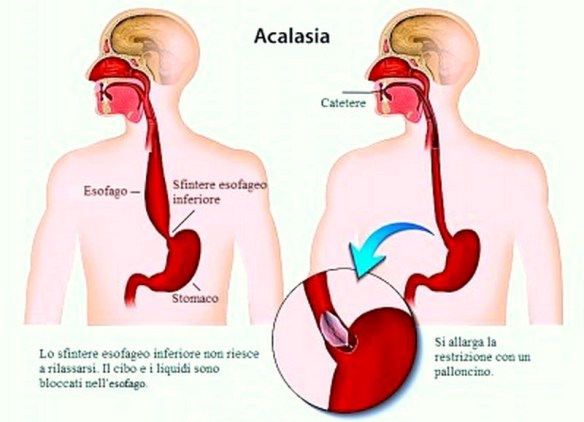 L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.
L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale. I muscoli e i nervi che controllano la digestione possono essere influenzati dalla malattia, con conseguente costipazione e gastroparesi (il cibo rimane nello stomaco per un periodo di tempo più lungo del normale). Una alimentazione equilibrata, sulla base di periodiche valutazioni nutrizionali, è consigliata e deve essere finalizzata ad evitare la perdita o il guadagno di peso e a ridurre al minimo le conseguenze delle disfunzioni gastrointestinali.
I muscoli e i nervi che controllano la digestione possono essere influenzati dalla malattia, con conseguente costipazione e gastroparesi (il cibo rimane nello stomaco per un periodo di tempo più lungo del normale). Una alimentazione equilibrata, sulla base di periodiche valutazioni nutrizionali, è consigliata e deve essere finalizzata ad evitare la perdita o il guadagno di peso e a ridurre al minimo le conseguenze delle disfunzioni gastrointestinali. Per avere un pesce di qualità a tavola, è importante saperlo scegliere quando si acquista. Ma come capire se il pesce è di qualità e, soprattutto, se è fresco o no? L’occhio, le branchie, la pelle, le squame, il peritoneo, la colonna vertebrale e la carne possono lanciare dei segnali che, colti durante l’acquisto e la scelta del pesce, possono aiutarti a distinguere quello fresco da quello andato a male. Ma come interpretarli?
Per avere un pesce di qualità a tavola, è importante saperlo scegliere quando si acquista. Ma come capire se il pesce è di qualità e, soprattutto, se è fresco o no? L’occhio, le branchie, la pelle, le squame, il peritoneo, la colonna vertebrale e la carne possono lanciare dei segnali che, colti durante l’acquisto e la scelta del pesce, possono aiutarti a distinguere quello fresco da quello andato a male. Ma come interpretarli?