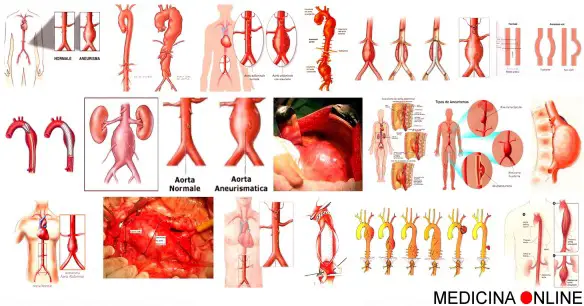
 Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome. Sebbene le cause precise siano al momento ignote, la comunità scientifica ritiene che l’insorgenza di un aneurisma addominale sia favorita da diversi fattori, quali ipertensione, invecchiamento, fumo di sigaretta ecc. I sintomi, quando presenti, consistono in una strana sensazione pulsante a livello dell’ombelico, accompagnata da dolore addominale persistente e dolore lombare.
Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome. Sebbene le cause precise siano al momento ignote, la comunità scientifica ritiene che l’insorgenza di un aneurisma addominale sia favorita da diversi fattori, quali ipertensione, invecchiamento, fumo di sigaretta ecc. I sintomi, quando presenti, consistono in una strana sensazione pulsante a livello dell’ombelico, accompagnata da dolore addominale persistente e dolore lombare.
Per una diagnosi precisa, oltre all’esame obiettivo, occorrono solitamente un’ecografia addominale, una TAC e/o una risonanza magnetica nucleare. La terapia prevede l’intervento chirurgico, il quale viene generalmente praticato solo in caso di aneurismi di grandi dimensioni.
Che significa il termine “aneurisma”?
Un aneurisma è una dilatazione patologica di un vaso sanguigno, generalmente un’arteria. I problemi per la salute derivano dal fatto che, una volta dilatatasi, la parete vasale si indebolisce e può rompersi con facilità; in caso di rottura, la perdita di sangue che ne consegue può essere massiva e portare anche alla morte. Inoltre, anche se non dovesse rompersi, un aneurisma di grandi dimensioni può comunque pregiudicare la corretta circolazione sanguigna e favorire la formazione di coaguli sanguigni o di trombi. A seconda dell’arteria colpita, si hanno diversi tipi di aneurisma: ad esempio se ad essere colpita è una arteria cerebrale, si parla di aneurisma cerebrale, se viene colpita l’aorta, si parla di aneurisma aortico.
Leggi anche:
Cos’è l’aorta?
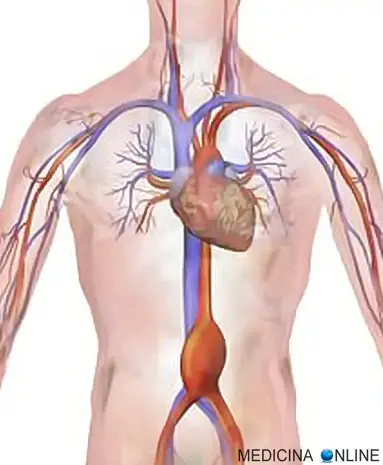
L’aorta è il vaso arterioso più grande e importante del corpo umano. Origina direttamente dal cuore (ventricolo sinistro) e, grazie alle sue innumerevoli ramificazioni, diffonde il sangue verso ogni distretto anatomico: testa, arti superiori, organi dell’addome e arti inferiori. A livello puramente didattico, l’aorta viene distinta in due principali segmenti: aorta toracica e aorta addominale.
Cos’è un aneurisma dell’aorta addominale?
Un aneurisma dell’aorta addominale, detto più semplicemente aneurisma addominale o AAA, è un rigonfiamento patologico di una porzione del tratto di aorta passante per l’addome (vedi figura qui in alto).
Come per ogni altro aneurisma, la parete aortica interessata dal rigonfiamento è fragile e può rompersi con relativa facilità, provocando una grave perdita di sangue. Per dare un’idea della gravità degli aneurismi addominali, si pensi che il 70-90% dei casi di rottura spontanea si conclude con la morte del soggetto colpito. Insieme agli aneurismi cerebrali, quelli che interessano l’aorta addominale sono gli aneurismi che più mettono in pericolo la vita di un individuo.
Diametro dell’aorta, normale e patologico
Di seguito riporto alcuni dati numerici relativi all’aorta addominale ed aneurismi dell’aorta addominale:
- in condizioni normali, nell’adulto, il diametro dell’aorta addominale misura circa 20 millimetri (cioè 2 centimetri);
- si parla di aneurisma addominale quando il rigonfiamento aortico raggiunge almeno i 30 millimetri (ovvero 3 centimetri) di diametro;
- l’aneurisma in genere è ritenuto di grandi dimensioni quando raggiunge un diametro di 55 millimetri (5,5 centimetri) ed è in genere tanto più pericoloso quanto cresce rapidamente in dimensioni.
Dove sono localizzati più frequentemente gli aneurismi addominali?
Gli aneurismi addominali possono insorgere in vari punti dell’aorta addominale: sotto, sopra e allo stesso livello dei reni (rispettivamente posizione sottorenale, sovrarenale e pararenale), e in prossimità della diramazione che porta alle arterie iliache. Secondo una ricerca statistica, il 90% degli aneurismi dell’aorta addominale è sottorenale. Va ricordato ai lettori che l’aorta può essere interessata da un aneurisma anche ad altri livelli dell’aorta, come ad esempio a livello toracico: in questo caso si parla di aneurisma dell’aorta toracica.
Leggi anche:
Epidemiologia
La formazione di un aneurisma addominale è assai più frequente tra gli individui di età avanzata (N.B: sopra i 65 anni, si osserva un aumento sensibile del numero di casi), tra i fumatori e tra i soggetti affetti da ipertensione arteriosa.
Inoltre, si è notato che gli uomini sono più colpiti delle donne e che la razza maggiormente interessata è quella caucasica.
Secondo alcuni studi statistici, gli uomini di età superiore ai 65 anni hanno dall’1 al 3% di probabilità di andare incontro alla rottura di un AAA.
Come si è detto, la mortalità in caso di rottura di un aneurisma addominale è assai elevata (tra il 70 e il 90%).
Cause e fattori di rischio di aneurisma dell’aorta addominale
La causa precisa che porta alla formazione di un aneurisma dell’aorta addominale è sconosciuta.
Possibili fattori di rischio capaci di aumentare il rischio di soffrire di aneurisma dell’aorta addominale, sono:
- L’invecchiamento. La parete dei vasi sanguigni è composta da elastina e collagene. La prima assicura elasticità ai vasi; la seconda ne garantisce la forza e la resistenza alle sollecitazioni.
E’ ormai assodato che l’invecchiamento determini una perdita progressiva sia di elastina che di collagene; ciò irrigidisce e rende più fragile la parete vasale, pertanto è anche più facilmente soggetta a dilatazioni permanenti e rotture.
- L’aterosclerosi. Si tratta di una malattia degenerativa che interessa le arterie di medio e grosso calibro e che dipende da numerosi fattori di rischio (quali fumo, obesità, diabete, sedentarietà ecc.).
L’aterosclerosi è caratterizzata dall’accumulo, sulla parete interna dei vasi, di depositi di grasso e di altre sostanze (i cosiddetti ateromi o placche aterosclerotiche); questi, una volta infiammati, possono rompersi e provocare sanguinamento. A tale emorragia fa seguito il normale processo di coagulazione, che, però, quando avviene all’interno dei vasi e in prossimità di ciò che rimane degli ateromi, può avere pericolose conseguenze: possono infatti formarsi trombi o coaguli sanguigni, che vanno a sommarsi alla placca aterosclerotica ostacolando il normale flusso ematico.
- L’ipertensione. L’alta pressione arteriosa è scatenata da numerosi fattori, tra cui: il sovrappeso, l’obesità, la sedentarietà, il fumo di sigaretta, l’invecchiamento, lo stress, una certa predisposizione genetica, l’ipercolesterolemia ecc. Di conseguenza, tutte queste situazioni sono anche fattori favorenti un aneurisma dell’aorta addominale.
- Il fumo di sigaretta. Il fumo di sigaretta, sia attivo che passivo, oltre a danneggiare direttamente le arterie, favorisce anche la formazione di ateromi e l’innalzamento della pressione arteriosa.
- La vasculite. È il termine medico che indica un’infiammazione delle pareti dei vasi sanguigni. Può essere provocata da un’infezione, un’allergia, alcuni tipi di tumore, alcune malattie autoimmuni o certi farmaci.
- Una determinata predisposizione genetica. Gli individui che hanno una storia familiare di aneurisma addominale sono predisposti a sviluppare tali disturbi con maggiore facilità e prima del solito (cioè prima dell’età soglia di 65 anni). Ciò ha indotto a pensare che giochi un ruolo fondamentale anche la componente genetica.
Di solito, i fattori sopradescritti agiscono di concerto, cioè insieme. Pertanto, è più facile che un individuo sviluppi un aneurisma se è contemporaneamente fumatore e affetto da ipertensione oppure se è fumatore, obeso e predisposto geneticamente al problema.
Leggi anche:
Complicanze degli aneurismi dell’aorta addominale
Gli aneurismi dell’aorta addominale, specie se di grandi dimensioni o che aumentano rapidamente di dimensioni, possono essere molto pericolosi poiché possono rompersi e provocare emorragie così importanti e consistenti da portare anche alla morte dell’individuo in tempi molto brevi. Un’altra seria conseguenza, che può avere luogo a seguito di un aneurisma addominale, consiste nella più facile formazione di emboli all’interno del sistema vascolare. Gli emboli sono, quasi sempre, dei coaguli di sangue capaci di spostarsi dalla sede d’origine (in questo caso l’aneurisma) ad altre arterie contigue di diametro inferiore, situate per esempio nelle gambe, nei piedi o negli organi addominali (rene, fegato ecc); una volta raggiunto un vaso di diametro sufficientemente piccolo da impedirne l’avanzamento, l’embolo blocca come un tappo il flusso di sangue locale.
Leggi anche:
Diagnosi di aneurisma dell’aorta addominale
Un medico può accorgersi della presenza di un aneurisma addominale anche con un semplice esame obiettivo, in quanto, al fonendoscopio, può avvertire un rumore particolare e del tutto caratteristico. Tuttavia, per poter delineare le precise caratteristiche dell’aneurisma (dimensioni, posizione, gravità ecc) occorrono diverse procedure diagnostiche, assai più precise, come l’ecografia addominale, la TAC e la risonanza magnetica nucleare. Attenzione: l’esame obiettivo è attendibile nella maggior parte dei casi; tuttavia, se l’aneurisma dell’aorta addominale è piccolo, il medico potrebbe non percepire alcun rumore indicativo. Pertanto, senza ulteriori indagini, il problema rimane inosservato.
Ecografia addominale
L’ecografia addominale è un esame strumentale sufficientemente esauriente e privo di pericolosità. L’indagine prevede l’uso di una sonda a ultrasuoni, la quale, una volta appoggiata sulla cute del paziente, è in grado di proiettare su un monitor gli organi interni di quest’ultimo. Nel punto in cui appoggia la sonda, il medico spalma del gel, che serve soltanto a migliorare la qualità delle immagini. In caso di aneurisma addominale, l’ecografia permette non solo di localizzare il punto esatto della dilatazione, ma anche di misurarne il diametro. Per approfondire, leggi: Effetto Doppler: cos’è e come viene usato in campo medico?
TC
La TC (tomografia computerizzata) fornisce delle immagini chiare degli organi interni, mostrando minuziosamente l’aspetto dell’aorta e degli altri vasi arteriosi che da essa dipartono.
Risonanza magnetica
Grazie alla creazione di campi magnetici, la risonanza magnetica nucleare fornisce un’immagine precisa degli organi contenuti nell’addome, compresi l’aorta e le sue prime ramificazioni. Non è invasiva e non prevede l’utilizzo di radiazioni nocive per l’uomo.
Terapia dell’aneurisma dell’aorta addominale
Il solo modo per poter curare un aneurisma dell’aorta addominale è intervenire con un’operazione chirurgica, tuttavia bisogna specificare che in genere la chirurgia è riservata soltanto ai pazienti con aneurismi di diametro superiore ai 55 millimetri (5,5 centimetri). Infatti, quando la dilatazione aortica è di dimensioni ridotte, è preferibile limitarsi al principio del “guardare e aspettare” (o principio della “sorveglianza”).
Perché non operare gli aneurismi più piccoli?
L’operazione chirurgica per la risoluzione di un aneurisma addominale è molto delicata e il rischio che il paziente muoia durante la sua esecuzione è concreto. Pertanto, viene praticata solo quando il rischio di morte per rottura dell’aneurisma è superiore al rischio di morte per le complicazioni legate all’intervento chirurgico. In altre parole, i medici decidono di operare solo se la presenza dell’aneurisma è considerata più insidiosa della pratica operatoria. La chirurgia infatti può essere fonte di complicanze anche mortali, soprattutto in pazienti debilitati e/o anziani. Come anticipato, gli aneurismi addominali più pericolosi sono quelli di grandi dimensioni o anche quelli che aumentano molto rapidamente di dimensione.
Leggi anche:
Cosa succede con il “guardare ed aspettare”?
Il principio del “guardare e aspettare” consiste nel sottoporre il paziente a un’ecografia addominale ogni 6-12 mesi: questo è un ottimo modo per monitorare la situazione ed accorgersi per tempo di un’eventuale ingrandimento della dilatazione.
Quali sono i trattamenti chirurgici attualmente disponibili?
Per riparare l’aorta addominale colpita da aneurisma, attualmente esistono due principali opzioni chirurgiche: la procedura tradizionale e la procedura endovascolare.
- La procedura tradizionale, o “a cielo aperto”. Consiste nel rimuovere la sezione di aorta interessata dall’aneurisma, per poi sostituirla con una struttura di forma analoga ma di materiale sintetico. In altre parole, il chirurgo esegue una sorta di trapianto. Tale approccio è molto invasivo, perché prevede l’incisione dell’addome e di un vaso arterioso importante come l’aorta. Il recupero post-operatorio può richiedere anche più di 30 giorni.
- La procedura endovascolare. Consiste nel rinforzare le pareti dell’aneurisma inserendo, internamente alla dilatazione, una protesi metallica di forma circolare e simile a una rete (detta stent). Il posizionamento della protesi avviene tramite un catetere infilato in un’arteria della gamba e condotto fino all’aorta. Una volta posizionato, lo stent è fissato con delle clip metalliche, in modo tale che non si muova dalla sua posizione. Il vantaggio di questa procedura consiste nella bassa invasività e nei tempi di recupero più brevi rispetto alla tecnica tradizionale. Lo svantaggio è che lo stent potrebbe staccarsi, rendendo così necessario un altro intervento per la sua sistemazione. Per assicurarsi che lo stent si mantenga in posizione corretta, è consigliabile svolgere un’ecografia addominale ogni 6-12 mesi. Secondo uno studio statistico, le due procedure, se vanno a buon fine, garantiscono risultati simili: il tasso di sopravvivenza a lungo termine è infatti sovrapponibile. Da quali parametri dipende, allora, la scelta della procedura chirurgica? Per scegliere quale procedura è meglio adottare, il medico valuta l’età del paziente, il suo stato di salute generale (funzione renale ecc.) e la sede dell’aneurisma.
Leggi anche:
Rottura dell’aneurisma dell’aorta addominale
Quando un aneurisma dell’aorta addominale va incontro a rottura, l’enorme pressione presente a questo livello spinge rapidamente il sangue all’esterno dell’arteria. L’emorragia interna è rapida e copiosa e va a determinare una ipotensione arteriosa che porta a shock e morte in pochi minuti. E’ una emergenza medica: bisogna intervenire immediatamente.
Consigli per prevenire un ulteriore peggioramento delle condizioni
In presenza di un aneurisma addominale il medico raccomanda al paziente di:
- non fumare;
- praticare regolarmente attività fisica adeguata al proprio stato di salute;
- mangiare sano e in maniera equilibrata, quindi limitare le dosi di cibo, gli alimenti grassi e il sale;
- perdere peso in caso di sovrappeso od obesità;
- non bere alcolici;
- non assumere droghe;
- evitare sforzi improvvisi;
- evitare lo stress psico-fisico prolungato;
- se si soffre di diabete, ipercolesterolemia, ipertensione o altre patologie che possono rappresentare fattori di rischio per l’aumento delle dimensioni o la rottura dell’aneurisma, curarsi secondo le indicazioni del medico.
Queste stesse indicazioni valgono anche a livello di prevenzione nei soggetti che, ad esempio, hanno casi in famiglia di aneurismi addominali. Tuttavia, bisogna ricordare che se esiste una predisposizione genetica alla formazione di aneurismi, anche l’adozione delle corrette misure preventive potrebbe non essere sufficiente ad impedirne la comparsa.
Prognosi
Molto spesso, l’individuo che sviluppa un aneurisma dell’aorta addominale è anche a rischio delle altre malattie cardiovascolari ad esso associate (coronaropatie, infarto del miocardio, ictus cerebrale, arteriopatie degli arti inferiori…). Non a caso, la maggior parte di questi pazienti muore per un infarto o per un ictus, mentre ben più rari sono i decessi per rottura dell’aneurisma.
Mortalità post-intervento
La mortalità, dopo un intervento (riuscito) di correzione di un aneurisma dell’aorta addominale, è diminuita negli ultimi decenni; al momento (2014), nel mondo Occidentale il suo valore è pari all’1,6%. Risulta invece nettamente superiore la mortalità dopo un intervento per rimediare alla rottura spontanea di un aneurisma addominale: essa è infatti pari a circa il 40%.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome.
Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome.
 Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome. Sebbene le cause precise siano al momento ignote, la comunità scientifica ritiene che l’insorgenza di un aneurisma addominale sia favorita da diversi fattori, quali ipertensione, invecchiamento, fumo di sigaretta ecc. I sintomi, quando presenti, consistono in una strana sensazione pulsante a livello dell’ombelico, accompagnata da dolore addominale persistente e dolore lombare.
Un aneurisma dell’aorta addominale è una dilatazione patologica permanente che interessa la parete della più grande arteria dell’addome. Sebbene le cause precise siano al momento ignote, la comunità scientifica ritiene che l’insorgenza di un aneurisma addominale sia favorita da diversi fattori, quali ipertensione, invecchiamento, fumo di sigaretta ecc. I sintomi, quando presenti, consistono in una strana sensazione pulsante a livello dell’ombelico, accompagnata da dolore addominale persistente e dolore lombare.
 L’inositolo è un composto di origine biologica strutturalmente simile al glucosio, coinvolto in numerosi processi biologici tra cui quello di signalling cellulare, e di elemento strutturale (nella forma coniugata con lipidi). Chiamato anche “Vitamina B7“, può essere sia assunto con la dieta che sintetizzato dall’organismo. L’inositolo gioca un importante ruolo come base strutturale di numerosi messaggeri secondari nelle cellule eucariote ed è una componente molto importante nei lipidi strutturali componenti la cellula.
L’inositolo è un composto di origine biologica strutturalmente simile al glucosio, coinvolto in numerosi processi biologici tra cui quello di signalling cellulare, e di elemento strutturale (nella forma coniugata con lipidi). Chiamato anche “Vitamina B7“, può essere sia assunto con la dieta che sintetizzato dall’organismo. L’inositolo gioca un importante ruolo come base strutturale di numerosi messaggeri secondari nelle cellule eucariote ed è una componente molto importante nei lipidi strutturali componenti la cellula. La colina è un nutriente essenziale per il corretto funzionamento dell’organismo. Conosciuta anche come vitamina J viene talvolta classificata come appartenente alle vitamine del gruppo B. È usata come precursore per il neurotrasmettitore noto come acetilcolina e costituisce una parte importante delle nostre membrane cellulari neuronali per aiutare la trasmissione nervosa, la fluidità e l’integrità strutturale delle nostre cellule nervose. Sebbene la colina sia prodotta dal corpo umano, è stato dimostrato che un supplemento offre notevoli miglioramenti delle capacità cognitive. In un meccanismo simile alla fosfatidilserina, l’integrazione di colina può essere utilizzata per “precaricare” il cervello con la colina disponibile, consentendo una riserva speciale del composto ogni volta che ne ha più bisogno. La colina ed i suoi derivati sono composti fondamentali per il nostro organismo in quanto coinvolti in più vie metaboliche, il che porta l’integratore di colina ad essere utile per molti obiettivi diversi, vediamoli insieme!
La colina è un nutriente essenziale per il corretto funzionamento dell’organismo. Conosciuta anche come vitamina J viene talvolta classificata come appartenente alle vitamine del gruppo B. È usata come precursore per il neurotrasmettitore noto come acetilcolina e costituisce una parte importante delle nostre membrane cellulari neuronali per aiutare la trasmissione nervosa, la fluidità e l’integrità strutturale delle nostre cellule nervose. Sebbene la colina sia prodotta dal corpo umano, è stato dimostrato che un supplemento offre notevoli miglioramenti delle capacità cognitive. In un meccanismo simile alla fosfatidilserina, l’integrazione di colina può essere utilizzata per “precaricare” il cervello con la colina disponibile, consentendo una riserva speciale del composto ogni volta che ne ha più bisogno. La colina ed i suoi derivati sono composti fondamentali per il nostro organismo in quanto coinvolti in più vie metaboliche, il che porta l’integratore di colina ad essere utile per molti obiettivi diversi, vediamoli insieme!
 Per frattura si intende l’interruzione della continuità di un segmento osseo. In base alle cause che la generano è possibile differenziare tra due tipologie di frattura: patologica e fisiologica (anche chiamata “frattura traumatica“). Se la frattura riguarda solo l’osso è detta “isolata”, mentre se coinvolge anche i legamenti è detta “associata”. Le fratture possono inoltre essere “composte” (quando i due monconi ossei risultano allineati tra loro), “scomposte” (in cui i due monconi non sono allineati)o “esposte” (i monconi rompono la cute ed arrivano a comunicare con l’esterno). Il punto preciso di interruzione è detto rima di frattura, mentre l’area circostante è definita focolaio di frattura. La differenza più importante, ai fini dell’argomento di questo articolo, è quella tra frattura di tipo traumatica, patologica o da stress:
Per frattura si intende l’interruzione della continuità di un segmento osseo. In base alle cause che la generano è possibile differenziare tra due tipologie di frattura: patologica e fisiologica (anche chiamata “frattura traumatica“). Se la frattura riguarda solo l’osso è detta “isolata”, mentre se coinvolge anche i legamenti è detta “associata”. Le fratture possono inoltre essere “composte” (quando i due monconi ossei risultano allineati tra loro), “scomposte” (in cui i due monconi non sono allineati)o “esposte” (i monconi rompono la cute ed arrivano a comunicare con l’esterno). Il punto preciso di interruzione è detto rima di frattura, mentre l’area circostante è definita focolaio di frattura. La differenza più importante, ai fini dell’argomento di questo articolo, è quella tra frattura di tipo traumatica, patologica o da stress: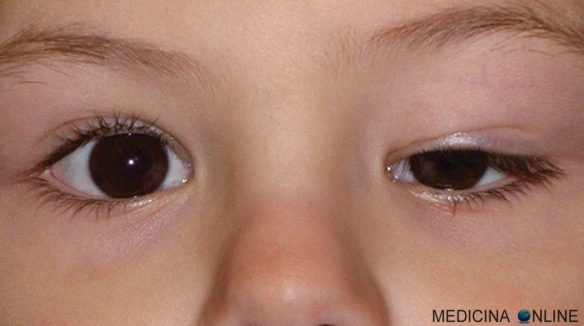 Con “ptosi palpebrale” (anche chiamata “blefaroptosi“) si intende la diminuzione dell’apertura palpebrale in senso verticale determinata da abbassamento della palpebra superiore che si verifica come conseguenza di un deficit anatomico e/o funzionale del relativo muscolo elevatore della palpebra.
Con “ptosi palpebrale” (anche chiamata “blefaroptosi“) si intende la diminuzione dell’apertura palpebrale in senso verticale determinata da abbassamento della palpebra superiore che si verifica come conseguenza di un deficit anatomico e/o funzionale del relativo muscolo elevatore della palpebra.