 La pelle diventa squamosa quando le cellule dello strato più superficiale (strato corneo) si seccano e si staccano, determinando un accumulo di scaglie scarsamente aderenti di cheratina, come la forfora nel caso del cuoio capelluto, però talora si tratta non di processi normali ma di processi patologici.
La pelle diventa squamosa quando le cellule dello strato più superficiale (strato corneo) si seccano e si staccano, determinando un accumulo di scaglie scarsamente aderenti di cheratina, come la forfora nel caso del cuoio capelluto, però talora si tratta non di processi normali ma di processi patologici.
Normalmente, la perdita cellulare cutanea è impercettibile; la comparsa di squame indica un aumento della proliferazione cellulare, secondaria ad alterazioni del processo di cheratinizzazione. Le squame si differenziano in base alla conformazione da fini e delicate, a medie, grossolane o stratificate.Le squame sono solitamente secche, fragili e lucenti, ma possono anche essere grasse e opache. Il loro colore varia dal grigio-biancastro al giallo o dal marrone all’argentato. Le affezioni più frequenti sono le infezioni fungine della pelle, dette “micosi”, fra cui la tinea capitis, tinea corporis, tinea cruris, tinea versicolor. Ancora ricordiamo la psoriasi ed il lichen planus. Solitamente benigna, la cute squamosa si sviluppa nelle infezioni micotiche, batteriche e virali (cutanea o sistemica ), nei linfomi e nel lupus eritematoso. E’ anche comune nelle malattie infiammatorie della cute. Una forma di cute squamosa, con fine desquamazione generalizzata, è di solito conseguente a una forma febbrile prolungata, all’ustione da esposizione al sole e a ustioni termiche. Chiazze rosse di pelle squamosa, che compaiano o peggiorano durante l’inverno, possono derivare da disidratazione cutanea (o da cheratosi attinica, frequente negli anziani). Anche alcuni farmaci possono causare pelle squamosa. I fattori aggravanti includono freddo, calore, immobilità e bagni frequenti.
Le cause: cosa rende disidratata la pelle?
Le cause all’origine della secchezza della pelle possono essere di varia natura:
- Fisiologiche, tipo l’età avanzata. La cute subisce, come ogni altro organo, dei mutamenti col passare degli anni, con l’età essa si assottiglia e perde il film superficiale idrolipidico che rende la pelle ben idratata. Allo stesso tempo le variazioni ormonali legate a fasi della vita della donna quali gravidanza e menopausa, possono influenzare il contenuto lipidico dell’epidermide e causare eccessiva secchezza.
- Ambientali. L’esposizione prolungata al vento, al sole, ad ambienti eccessivamente riscaldati, all’aria condizionata rende la pelle rugosa e secca a causa della riduzione di umidità dell’ambiente.
- Prodotti professionali o per l’igiene e la cura della persona come saponi, creme o trucchi troppo aggressivi.Questi penetrando nella cute, alterno il film idrolipidico causando la progressiva disidratazione.
- Farmaci quali diuretici, contraccettivi orali, farmaci chemioterapici alterano lo strato lipidico della pelle e provocano tra gli effetti collaterali secchezza e desquamazione.
- Alimentazione. Una dieta povera di liquidi comporta una disidratazione generale dell’organismo che si riflette sulla cute. Inoltre, poichè una buona idratazione cutanea è dovuta anche alla presenza di lipidi, è opportuno osservare un’alimentazione ricca di acidi grassi insaturi ed aminoacidi.
- Patologie: esistono, infine alcune patologie quali carenze vitaminiche, psoriasi, allergie, ipotiroidismo, cirrosi, diabete, insufficiena renale che alterano la struttura stessa della pelle e che possono comportare secchezza.
Qualunque siano le cause, la pelle secca comporta conseguenze non solo a livello estetico, ma anche per la salute. La pelle secca e disidrata, infatti, si assottiglia e riduce quella che è la funzione fondamentale dell’epidermide e cioè prevenire la penetrazione nell’organismo di batteri, virus ed altre sostanze estranee.
Prodotti per la cura della pelle irritata
Ecco una lista di prodotti, selezionati e testati dal nostro Staff di esperti, per detergere, idratare e calmare la pelle irritata. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile:
Leggi anche:
Cause mediche
Malattia di Bowen
Questa forma di carcinoma intraepidermico determina la comparsa di lesioni indolori eritematose, rialzate e coriacee, con una squama spessa, ipercheratotica e, spesso, ulcerata al centro.
Dermatite
La dermatite esfoliativa inizia con un eritema diffuso che si sviluppa rapidamente. La desquamazione di elementi fini o a foglie piuttosto ampie, che interessa gran parte della superfìcie corporea, può provocare un’ipotermia potenzialmente letale. Altre possibili complicanze includono insufficienza della gittata cardiaca e setticemia. Le manife-stazioni sistemiche e i sintomi possono includere febbre di grado lieve, brividi, malessere, linfadenopatie e ginecomastia.  Nella dermatite nummulare, le lesioni circolari, pustolose con stillicidio di essudato purulento, fortemente pruriginose diventano in poco tempo crostose e squamose. Le lesioni compaiono sulla superficie estensoria degli arti, tronco posteriore e natiche. La dermatite seborroica inizia con delle papule eritematose, squamose, che si evolvono in placche squamose più grandi. Questa patologia interessa soprattutto il centro del volto, il petto e il cuoio capelluto ed eventualmente i genitali, le ascelle e la regione perianale. Con la desquamazione si ha prurito.
Nella dermatite nummulare, le lesioni circolari, pustolose con stillicidio di essudato purulento, fortemente pruriginose diventano in poco tempo crostose e squamose. Le lesioni compaiono sulla superficie estensoria degli arti, tronco posteriore e natiche. La dermatite seborroica inizia con delle papule eritematose, squamose, che si evolvono in placche squamose più grandi. Questa patologia interessa soprattutto il centro del volto, il petto e il cuoio capelluto ed eventualmente i genitali, le ascelle e la regione perianale. Con la desquamazione si ha prurito.
Dermatofitosi
La tinea capitis (tricofizia del capo) provoca lesioni con bordi arrossati, lievemente sollevati e un’area centrale di densa desquamazione; queste lesioni possono infiammarsi e sovrainfettarsi (Kerion). Si può anche avere alopecia a chiazze e pruriginosa. La tinea pedis determina desquamazione e bolle fra le dita. Il tipo squamoso determina la produzione di elementi lini, medi. Squame aderenti e bianco argentato, sono più evidenti nelle pieghe cutanee e possono interessare l’intero dorso del piede. La tìnea corporìs provoca lesioni crostose. Man mano che aumentano di volume il centro guarisce, causando la comparsa della classica lesione a bersaglio.
Lupus eritematoso discoide
Questa forma cutanea di lupus può presentarsi in completa assenza di interessamento sistemico. Lesioni separate o coalescenti (macule, papule o placche), variabili dal rosa al purpureo, sono ricoperte da materiale crostoso giallastro o marrone scuro. I follicoli piliferi ingrossati si riempiono di squame e si può sviluppare teleangectasia. Dopo questa fase infiammatoria, le lesioni guariscono e si possono sviluppare ipopigmentazione o iperpigmentazione, cicatrici e atrofia non retraenti. Il lupus discoide interessa solitamente volto o aree fotoesposte di collo, orecchie, cuoio capelluto, labbra e mucosa orale. Può  anche svilupparsi alopecia.
anche svilupparsi alopecia.
Lichen planus
In questa patologia, si hanno lesioni viola con desquamazione fine, solitamente in sede lombare, su genitali, caviglie e superficie anteriore degli arti inferiori.
Linfomi
La malattia di Hodgkin e i linfomi non Hodgkin causano solitamente eruzioni cutanee squamose. Il linfoma di Hodgkin può causare dermatiti pruriginose con desquamazione, che si originano negli arti inferiori e si estendono all’intera superficie corporea. Frequentemente si hanno fasi di remissione e riacerbazioni. Segni associati sono piccoli noduli e pigmentazione diffusa. Questa patologia determina, solitamente, l’ingrandimento non doloroso dei linfonodi superficiali. Altri segni e sintomi includono febbre, astenia, calo ponderale, malessere ed epatosplenomegalia. Il linfoma non-Hodgkin provoca inizialmente chiazze eritematose con desquamazione che più tardi si intervallano a noduli. Prurito e disagio sono frequenti; tardivamente, tumori e forme ulcerative. Con la progressione della malattia, si ha linfoadenopatia non dolente.
Parapsoriasi (cronica)
Questa patologia provoca la comparsa di papule di piccola o media grandezza, con squama sottile e ade-rente su tronco, mani e piedi. L’asportazione della squama rivela una superficie lucida marrone.
Pitiriasi
La pitirìasi rosea, è una patologia benigna, acuta e autolimitante che provoca desquamazione diffusa. Inizia con una macchia ovale eritematosa. sollevata su ogni parte del corpo. Pochi giorni o settimane più tardi, erompono su tronco e arti e, a volte, su volto, mani e piedi, delle chiazze giallo-bruno o eritematose con bordi squamosi. Si ha sempre prurito.  La pitirìasi rubra pilare, patologia rara, inizialmente causa desquamazione seborroica del cuoio capelluto, progredendo fino al volto e alle orecchie. Successivamente, si sviluppano chiazze rosse sul palmo delle mani e sulle piante dei piedi, che divengono diffuse, dense, fissurate, ipercheratotiche e dolorose. Le lesioni compaiono anche su mani, dita, polsi, avambracci e su vaste aree di tronco, collo e arti.
La pitirìasi rubra pilare, patologia rara, inizialmente causa desquamazione seborroica del cuoio capelluto, progredendo fino al volto e alle orecchie. Successivamente, si sviluppano chiazze rosse sul palmo delle mani e sulle piante dei piedi, che divengono diffuse, dense, fissurate, ipercheratotiche e dolorose. Le lesioni compaiono anche su mani, dita, polsi, avambracci e su vaste aree di tronco, collo e arti.
Psoriasi
Squame bianco-argentate e friabili ricoprono placche eritematose che presentano bordi nettamente delineati. La psoriasi si presenta generalmente su cuoio capelluto, torace, gomiti, ginocchia, schiena, natiche e genitali. Segni e sintomi associati comprendono unghie putate, prurito, artrite e, talvolta, dolore da lesioni secche, screpolate e crostose.
Sifilide (secondaria)
Questa patologia è caratterizzata dall’insorgenza di un’eruzione cutanea lievemente desquamante, papulo-squamosa. Solitamente si ha la comparsa di papule disposte ad anello, rossastre su volto, arti, palmo delle mani, piante dei piedi, torace, schiena e addome. Si possono avere anche papule anulari. Reperti sistemici possono includere linfadenopatia, malessere, calo ponderale, anoressia, nausea, vomito, cefalea, mal di gola e febbre lieve.
Leggi anche:
Lupus eritematoso sistemico
Questa patologia causa un’eruzione maculopapulosa rossa, talvolta con desquamazione. Le squame sono nettamente definite e interessano il naso e le regioni malari del volto, delineando l’eritema a farfalla, uno dei segni principali. Eruzioni con caratteristiche simili compaiono su altre superfici corporee; la desquamazione si verifica lungo il labbro inferiore o lungo l’attaccatura anteriore dei capelli. Altre caratteristiche cliniche fondamentali includono fotosensibilità, dolore e rigidità alle articolazioni. Può verificarsi anche vasculite (che determina l’insorgenza di lesioni infartuali, ulcere necrotiche degli arti inferiori o gangrena delle dita), fenomeno di Raynaud. alopecia a chiazze e ulcere delle mucose.
Tinea versicolor
Questa micosi benigna della cute porta solitamente alla comparsa di lesioni ipopigmentate maculari, brune o di colore marrone, di varie forme e dimensioni. Tutte presentano una desquamazione fine. Le lesioni riguardano di solito la parte superiore del tronco, gli arti, l’addome inferiore, talvolta il collo e, raramente, il volto.
Altre cause
Farmaci
Molti farmaci, compresi penicilline, sulfamidici, barbiturici, chinidina, diazepam, fenitoina e isoniazide. possono provocare lesioni desquamarne.
Cosa fare per prevenire la disidratazione dell’epidermide?
Individuare il fattore scatenante che porta alla disidratazione della pelle è il primo fondamentale passo per intraprendere la giusta terapia, infatti mettere in pratica dei rimedi senza correggere il comportamento dannoso può essere utile per attutire temporaneamente il problema, mentre per restituire alla pelle la sua naturale e normale idratazione è necessario intervenire in modo mirato sulla causa principale.
Ad ogni modo per prevenire la disidratazione è opportuno prendersi cura della pelle in modo intelligente:
- Evitare tutte le situazioni potenzialmente dannose e quindi non esporsi al freddo o al sole senza l’adeguata protezione.
- Detergere con cura la pelle, soprattutto nelle zone in cui questa è più delicata come ad esempio il viso, e rimuovere le cellule morte superficiali con scrub e peeling.
- Applicare almeno due volte al giorno una crema idratante scelta in base alle caratteristiche qualitative della propria pelle, che restituisca acqua ed oli all’epidermide.
- Usare almeno una volta a settimana maschere nutrienti ed idratanti.
- Seguire una alimentazione sana. Non bisogna, infatti, dimenticare che il nutrimento più importante per la pelle arriva comunque dall’interno dell’organismo, per cui uno dei rimedi migliori per a pelle secca è seguire un alimentazione che contenga molti alimenti ricchi d’acqua, vitamine ed antiossidanti, come le zucchine, i cetrioli e tutti gli altri tipi di verdura e frutta, senza dimenticare le proteine ed i grassi, soprattutto omega3 ed omega 6 contenuti nel pesce e nella frutta secca e tutti gli altri micro e macro nutrienti fondamentali
- Bere molti liquidi per assicurare una corretta idratazione dell’organismo in generale
- Evitare il fumo che rallenta tutti i processi metabolici e quindi anche la perdita di elasticità del tessuto connettivo che invecchia precocemente e quindi appare secca e screpolata.
Se la disidratazione è persistente può essere utile chiedere consiglio al proprio medico o dermatologo di fiducia, come già accennato, infatti, vi sono dei casi in cui la disidratazione è legata a fattori interni che difficilmente possono essere identificati con certezza da un occhio poco esperto.
Leggi anche:
I rimedi naturali per combattere la pelle secca.
Fortunatamente la natura ci viene in aiuto con molti rimedi per contrastare la disidratazione della pelle, molti dei quali vengono utilizzati dalla moderna cosmetica, ma molti sono rimedi antichi conosciuti già dalle nostre nonne e semplici da preparare anche in casa senza spendere una fortuna.
Le preparazioni cosmetiche per mantenere il giusto grado di idratazione della pelle, in modo che essa si mantenga sana ed elastica, non devono solo idratare e nutrire ma fare attivare i processi fisiologici capaci di mantenere lo stato di idratazione. Un perfetto trattamento cosmetico prevede l’utilizzo di diverse categorie di prodotti sovrapponibili:
- Detergenti; servono a pulire la pelle dallo sporco e dalle sostanze che si accumulano. I prodotti migliori devono essere poco aggressivi ed avere una base cremosa idratante in modo da eliminare lo sporco ma non il fisiologico film lipidico della pelle. Ottimi sono i saponi naturali a base di olio di argan o olio di cocco dalle proprietà idratanti ed antiossidanti.
- Creme idratanti: sono creme che restituiscono acqua ed oli alla pelle da applicare quando la cute è già umida per esempio dopo la doccia. Le ultime ricerche hanno sostituito i classici idratanti con prodotti con proprietà igroscopiche, che aiutano cioè la pelle a trattenere l’acqua, come dimostra il successo di tutte le creme che contengono acido ialuronico, acido lattico ed acido glicolico, ed altri aminoacidi con caratteristiche simili.
- Creme protettive: servono a potenziare la barriera protettiva e quindi a proteggere la pelle dagli agenti atmosferici mantenendola idratata. Esse devono contenere filtri contro i raggi UVA ed UVB a base di ossido di zinco o talco che riflettono i raggi del sole prima di raggiungere l’epidermide ma anche sostanze nutritive ed idratanti come l’aloe vera o l’olio di cocco.
- Creme nutrienti: la pelle, infatti non ha bisogno solo di acqua, ma anche di sostanze nutritive che mantengono compatta la struttura cellulare. Tali creme ricche di oli e sostanze naturali come miele, cera d’api, burro di karitè o altri oli vegetali sono a lento rilascio e quindi vanno applicate di notte affichè la pelle possa assorbirle.
Cure farmacologiche per pelli secche e disidratate.
Quando la cattiva idratazione cutanea è causata da patologie è necessario intervenire con farmaci appropriati, naturalmente da assumere sotto stretto controllo medico.
Se la causa del disturbo è dovuta a malattie metaboliche è chiaro che bisogna curare e rimuovere la patologia, se invece, la secchezza cutanea è legata a patologie della pelle, è possibile utilizzare trattamenti topici che possono alleviare il disturbo.
- In caso di ittiosi, che è un disordine genetico della pelle che provoca un’eccessiva cheratizzazione con conseguente presenza di squame spesse e secche, la pelle deve essere profondamente nutrita ed idratata con creme a base di vasellina o acido salicilico.
- In caso di psoriasi che è una patologia infiammatoria della pelle è possibile utilizzare prodotti emollienti a base di mandorle, catrame, ittiolo per contrastare l’eccessiva secchezza e la desquamazione della pelle.
Leggi anche:
Preparazioni casalinghe: rimedi naturali fai da te per una pelle idratata.
Ed infine ecco alcuni rimedi naturali per mantenere la pelle giustamente idrata e nutrita e quindi dall’aspetto più sano e luminoso.
Partiamo dalla detersione, una validissima soluzione naturale è il sapone di Aleppo composto di olio di oliva ed olio alloro, che disinfetta e nutre e pulisce la pelle senza eliminare i grassi fisiologici.
| Come preparare il sapone di Aleppo:
Ingredienti:
- 1 kg di olio di oliva,
- 200 g di infuso di foglie di alloro.
- 150 g di soda caustica
- 10/15 foglie di alloro
Preparazione:
- Metti le foglie di alloro in un barattolo con circa 500 g di olio di oliva e fai macerare al caldo per circa 15 giorni.
- Mescola l’infuso di foglie di alloro con la soda caustica portando ad una temperatura di circa 40 gradi.
- Riscalda gli altri 500 g di olio a bagnomaria fino a portarlo ad una temperatura di circa 40 gradi.
- Unisci i due composti e frulla il tutto con un frullatore ad immersione fino ad ottenere un composto dremoso.
- Cuoci il composto per circa due ore a fuoco lento e poi versalo negli stampi.
- Lascia riposare il sapone per almeno due mesi prima di utilizzarlo.
|
Una pelle pulita necessita poi di una maschera idratante e nutriente: ecco come prepararla sfruttando i molteplici benefici del miele che ha proprietà emollienti e lenitive.
| Maschera nutriente
Ingredienti:
- 1 rosso di uovo,
- 2 cucchiai di latte,
- 1 cucchiaino di miele
- 1 cucchiaino di farina di mandorle.
Preparazione:
- Unisci il tuorlo sbattuto con latte, miele e la farina di mandorla fino ad ottenere un composto denso e corposo. Applico sul viso e fai agire per circa 15 minuti.
- Risciacqua prima con acqua tiepida per eliminare il composto e poi con acqua fredda per tonificare la pelle.
|
Durante il giorno la pelle secca va poi protetta con una crema idratante a base di oli soprattutto contro i rigori della stagione invernale
| Crema idratante e nutriente
Ingredienti:
- 30 grammi di olio di mandorle
- 20 grammi di burro di karitè
- 50 g di acqua
- 1 cucchiaino di cera d’api
- 10 gocce di olio essenziale al limone
Preparazione:
- Unisci l’olio di mandorle, il burro di karitè e la cera disciolta a bagnomaria.
- Frulla il tutto aggiungendo l’acqua intiepidita lentamente fino ad ottenere una crema densa.
- Conserva (per circa due mesi) in un barattolo chiuso.
- Applica ogni mattina dopo aver lavato la pelle.
|
Anche il corpo ha bisogno di prodotti idratanti ed ammorbidenti! Per una pelle liscia e perfettamente idrata un bagno all’avena è l’ideale! Essa ha infatti, proprietà antinfiammatorie e rinfrescanti ed inoltre grazie alle saponine è un ottimo detergente.
| Bagno al latte di avena
Preparazione:
- Metti 100 g di fiocchi d’avena in un panno legato ben stretto
- Riempi la vasca con acqua calda ed immergi i fiocchi d’avena premendo per far uscire il latte.
- Immergiti nella vasca per 10 minuti ed utilizza il panno con i fiocchi come detergente.
|
La pelle secca va anche contrasta dall’interno, un ottimo rimedio è assumere più volte al giorno una tisana rinfrescante ed idratante a base di malva, che, come sostengono i naturopati, ha proprietà emollienti grazie alle mucillagini, soprattutto durante i mesi estivi o in caso di allenamenti prolungati per contrastare la disidratazione dovuta all’eccessiva sudorazione
| Tisana alla malva:
10 foglie di malva fresca
500 g di acqua
Preparazione:
Fai bollire le foglie di malva nell’acqua per circa 10 minuti, aggiungi un cucchiaino di miele e bevi ben fresca. |
Leggi anche:
- Perché la nostra pelle è acida?
- Dermatite atopica: cause, sintomi e terapie di una patologia della pelle molto diffusa
- Differenza tra olio portante, vettore ed essenziale
- Differenza tra olio essenziale ed essenza
- Significato di olio eterico e differenza con olio essenziale
- Differenza tra estratto ed olio essenziale
- Differenza tra estratti vegetali ed oli essenziali
- Olio essenziale di vaniglia: proprietà ed usi in cosmesi ed aromaterapia
- Olio essenziale di sandalo: proprietà ed usi in cosmesi
- Olio essenziale di eucalipto: usi e proprietà
- Olio essenziale di bergamotto: usi e proprietà
- Olio di mandorle: proprietà ed usi in cosmetica
- Olio di avocado: proprietà ed impieghi in cosmesi
- Olio essenziale di rosmarino, proprietà e benefici
- Olio essenziale di limone, proprietà e usi in cosmesi ed aromaterapia
- Olio essenziale di menta piperita, proprietà ed usi
- Olio essenziale di lavanda, proprietà e impieghi
- Primo sole: i consigli per proteggere la nostra pelle dalle scottature (anche a tavola)
- I vari tipi di ghiandole e di sudore che influenzano l’odore del nostro corpo
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Le creme solari sono abbronzanti? Fanno abbronzare di meno?
- Ho pelle e capelli scuri: ho bisogno della protezione solare?
- Primo sole: è meglio abbronzarsi in fretta o fa male?
- Nei sospetti: riconoscere quelli normali ed i tumori
- Nei normali e displastici: quali sono le caratteristiche?
- Se ho fatto le lampade, posso prendere il sole senza rischi?
- E’ normale arrossarsi e spellarsi dopo aver preso il primo sole?
- L’abbronzatura del viso va via prima?
- Posso usare la crema solare rimasta dall’estate scorsa?
- Prendere il sole: ci si abbronza o no sotto le nuvole?
- Differenza tra ustione di primo, secondo, terzo e quarto grado
- Causticazione, folgorazione, calore e radiazioni: i diversi tipi di ustione
- Ustioni: trattamento, tempi di recupero e prognosi
- Ustione di primo grado: cosa fare e tempi di guarigione della pelle
- Ustione di secondo grado: cosa fare e tempi di guarigione della pelle
- Ustione di terzo grado: cosa fare e tempi di guarigione della pelle
- Ustione con acqua bollente: cosa fare/non fare e tempi di guarigione
- Ustione solare: cosa fare/non fare e tempi di guarigione
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Abbronzatura che passione, ma attenzione, ricordatevi che i raggi solari possono anche diventare pericolosi per la salute! Gli alleati per un’abbronzatura perfetta e sicura sono per prima cosa l’uso di creme protettive adatte alla vostra pelle, unite ad un’adeguata alimentazione, oltre che ovviamente ad un’elevata dose di pazienza e soprattutto di buonsenso. L’abbronzatura è infatti un processo graduale e lento – mai improvviso ed estremo – e le conseguenze di una prolungata esposizione al sole senza le dovute protezioni non vanno sottovalutate. E’ vero che il sole stimola la sintesi di vitamina D, la quale rafforza le ossa e tiene lontane le malattie infettive, ma è altrettanto vero che i suoi raggi invecchiano la pelle e possono causare scottature spiacevoli oltre che – se si abusa – pericolosissimi tumori maligni. Un arrossamento dell’epidermide causa bruciori e malesseri nell’immediato e può portare danni cutanei anche nel lungo periodo; indagini scientifiche hanno dimostrato che le ustioni derivate da un’eccessiva o scorretta esposizione al sole sono in grado di danneggiare il DNA e modificare le cellule che inducono lo sviluppo dei tumori. Per questo è meglio procedere per piccoli passi e tenere sempre bene in mente i consigli che seguono.
Abbronzatura che passione, ma attenzione, ricordatevi che i raggi solari possono anche diventare pericolosi per la salute! Gli alleati per un’abbronzatura perfetta e sicura sono per prima cosa l’uso di creme protettive adatte alla vostra pelle, unite ad un’adeguata alimentazione, oltre che ovviamente ad un’elevata dose di pazienza e soprattutto di buonsenso. L’abbronzatura è infatti un processo graduale e lento – mai improvviso ed estremo – e le conseguenze di una prolungata esposizione al sole senza le dovute protezioni non vanno sottovalutate. E’ vero che il sole stimola la sintesi di vitamina D, la quale rafforza le ossa e tiene lontane le malattie infettive, ma è altrettanto vero che i suoi raggi invecchiano la pelle e possono causare scottature spiacevoli oltre che – se si abusa – pericolosissimi tumori maligni. Un arrossamento dell’epidermide causa bruciori e malesseri nell’immediato e può portare danni cutanei anche nel lungo periodo; indagini scientifiche hanno dimostrato che le ustioni derivate da un’eccessiva o scorretta esposizione al sole sono in grado di danneggiare il DNA e modificare le cellule che inducono lo sviluppo dei tumori. Per questo è meglio procedere per piccoli passi e tenere sempre bene in mente i consigli che seguono.
 Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde.
Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde. La ionoterapia (o elettroionoterapia) è una terapia non invasiva usata nel campo della medicina riabilitativa a vari scopi, principalmente ridurre il dolore muscolare ed articolare tipico di molte patologie croniche ed accelerare i processi di guarigione di ferite e traumi.
La ionoterapia (o elettroionoterapia) è una terapia non invasiva usata nel campo della medicina riabilitativa a vari scopi, principalmente ridurre il dolore muscolare ed articolare tipico di molte patologie croniche ed accelerare i processi di guarigione di ferite e traumi.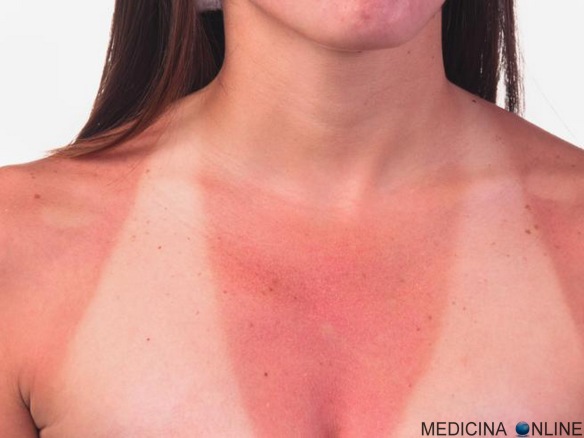 Ecco che anche quest’anno siete caduti nello stesso errore delle scorse estati: poche ferie e poco tempo per raggiungere una abbronzatura intensa, così vi siete esposti al sole in maniera esagerata fin dal primo giorno, pensando di guadagnare tempo. Invece vi siete ritrovati con un colore talmente tendente all’aragosta che la vostra foto è finita nelle enciclopedie mediche sotto la voce “eritema solare” e con la pelle talmente dolorante che la notte vorreste dormire in piedi, se fosse possibile! Cosa fare? Premesso che sarebbe meglio evitare di scottarsi, una volta che il danno è fatto, ecco alcuni consigli per dare un po’ di tregua alla pelle e soprattutto per evitare che la situazione peggiori ulteriormente e che ci si scotti nuovamente.
Ecco che anche quest’anno siete caduti nello stesso errore delle scorse estati: poche ferie e poco tempo per raggiungere una abbronzatura intensa, così vi siete esposti al sole in maniera esagerata fin dal primo giorno, pensando di guadagnare tempo. Invece vi siete ritrovati con un colore talmente tendente all’aragosta che la vostra foto è finita nelle enciclopedie mediche sotto la voce “eritema solare” e con la pelle talmente dolorante che la notte vorreste dormire in piedi, se fosse possibile! Cosa fare? Premesso che sarebbe meglio evitare di scottarsi, una volta che il danno è fatto, ecco alcuni consigli per dare un po’ di tregua alla pelle e soprattutto per evitare che la situazione peggiori ulteriormente e che ci si scotti nuovamente.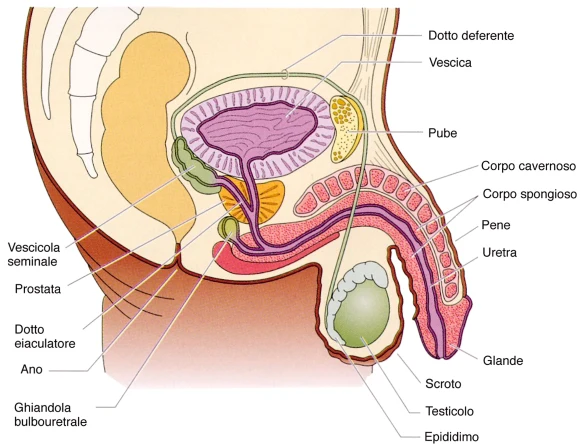 Un nostro lettore ci chiede: “La mia pelle è chiara ma alcune parti del mio corpo, in particolare il pene e lo scroto, hanno la pelle più scura rispetto al resto. E’ Normale? Per quale motivo ciò avviene? Grazie per la risposta”
Un nostro lettore ci chiede: “La mia pelle è chiara ma alcune parti del mio corpo, in particolare il pene e lo scroto, hanno la pelle più scura rispetto al resto. E’ Normale? Per quale motivo ciò avviene? Grazie per la risposta” La follicolite, come suggerisce il nome stesso, è un’infezione dei follicoli piliferi di origine batterica che colpisce sia le donne che gli uomini. Il batterio che più spesso causa quest’infiammazione è lo Staphylococcus Aureus ma può essere causata anche da altri agenti, come il fungo Pityrosporum. La follicolite da depilazione è anch’essa di origine batterica e si manifesta in quanto la cute essendo continuamente sottoposta a sollecitazioni, derivanti appunto dallo strappo della ceretta o dall’uso di rasoi e lamette, si altera a livello chimico e batterico, aumentando il rischio di infezioni.
La follicolite, come suggerisce il nome stesso, è un’infezione dei follicoli piliferi di origine batterica che colpisce sia le donne che gli uomini. Il batterio che più spesso causa quest’infiammazione è lo Staphylococcus Aureus ma può essere causata anche da altri agenti, come il fungo Pityrosporum. La follicolite da depilazione è anch’essa di origine batterica e si manifesta in quanto la cute essendo continuamente sottoposta a sollecitazioni, derivanti appunto dallo strappo della ceretta o dall’uso di rasoi e lamette, si altera a livello chimico e batterico, aumentando il rischio di infezioni. La pelle diventa squamosa quando le cellule dello strato più superficiale (strato corneo) si seccano e si staccano, determinando un accumulo di scaglie scarsamente aderenti di cheratina, come la forfora nel caso del cuoio capelluto, però talora si tratta non di processi normali ma di processi patologici.
La pelle diventa squamosa quando le cellule dello strato più superficiale (strato corneo) si seccano e si staccano, determinando un accumulo di scaglie scarsamente aderenti di cheratina, come la forfora nel caso del cuoio capelluto, però talora si tratta non di processi normali ma di processi patologici. Nella dermatite nummulare, le lesioni circolari, pustolose con stillicidio di essudato purulento, fortemente pruriginose diventano in poco tempo crostose e squamose. Le lesioni compaiono sulla superficie estensoria degli arti, tronco posteriore e natiche. La dermatite seborroica inizia con delle papule eritematose, squamose, che si evolvono in placche squamose più grandi. Questa patologia interessa soprattutto il centro del volto, il petto e il cuoio capelluto ed eventualmente i genitali, le ascelle e la regione perianale. Con la desquamazione si ha prurito.
Nella dermatite nummulare, le lesioni circolari, pustolose con stillicidio di essudato purulento, fortemente pruriginose diventano in poco tempo crostose e squamose. Le lesioni compaiono sulla superficie estensoria degli arti, tronco posteriore e natiche. La dermatite seborroica inizia con delle papule eritematose, squamose, che si evolvono in placche squamose più grandi. Questa patologia interessa soprattutto il centro del volto, il petto e il cuoio capelluto ed eventualmente i genitali, le ascelle e la regione perianale. Con la desquamazione si ha prurito. anche svilupparsi alopecia.
anche svilupparsi alopecia.
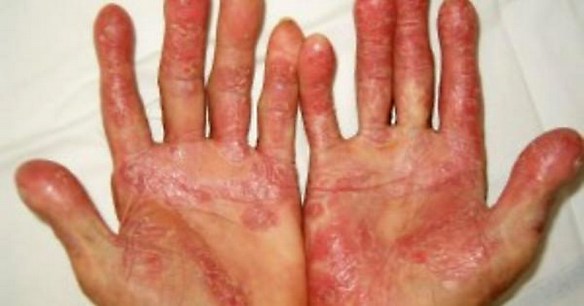 La psoriasi è una patologia infiammatoria della pelle, che in genere si caratterizza per essere cronica e soggetta a delle recidive. Non è contagiosa, colpisce sia gli uomini che le donne, anche se queste ultime sembrano essere più colpite in modo più precoce. Inoltre i soggetti dalla pelle chiara sono sempre più colpiti da questo disturbo rispetto a quelli dalla pelle scura. Tra le zone maggiormente colpite: le mani, le unghie, il gomito, i piedi e la testa, in particolare il cuoio capelluto.
La psoriasi è una patologia infiammatoria della pelle, che in genere si caratterizza per essere cronica e soggetta a delle recidive. Non è contagiosa, colpisce sia gli uomini che le donne, anche se queste ultime sembrano essere più colpite in modo più precoce. Inoltre i soggetti dalla pelle chiara sono sempre più colpiti da questo disturbo rispetto a quelli dalla pelle scura. Tra le zone maggiormente colpite: le mani, le unghie, il gomito, i piedi e la testa, in particolare il cuoio capelluto.