La frequenza cardiaca corrisponde al numero di battiti del cuore al minuto e si misura in “bpm”, cioè “battiti per minuto“. In italiano spesso si usa l’acronimo “Fc” per indicarla, mentre in inglese viene usato “Hr” (heart rate). Insieme alla temperatura corporea, la pressione sanguigna ed il ritmo respiratorio, la frequenza cardiaca è una delle funzioni vitali dell’essere umano e sue alterazioni possono compromettere il funzionamento normale dell’organismo, per tale motivo la sua misurazione è uno dei dati più importanti sia durante una normale visita medica di routine, sia – a maggior ragione – nelle emergenze, quando possono verificarsi arresti cardiaci.
Frequenza cardiaca: valori normali a riposo in neonati, bambini ed adulti
A riposo la frequenza cardiaca di un essere umano adulto è di circa 70 bpm nell’uomo e di circa 75 bpm nelle donne, mentre nei neonati la frequenza a riposo è di circa 100-180 bpm.
| Età | Frequenza cardiaca normale a riposo |
|---|---|
| Neonati | da 90 a 180 |
| Bambino | da 80 a 100 |
| Adolescenti | da 70 a 120 |
| Adulti | da 60 a 90 |
Valori al di sotto di questi range di valori possono determinare una bradicardia che determina ridotto afflusso sanguigno agli organi vitali, tra cui il cervello (particolarmente “avido” di nutrimento sanguigno) e determinare sincope (cioè uno svenimento con perdita di sensi e caduta per perdita di tono posturale).
Frequenze cardiache al di sopra di questi range possono essere raggiunti anche da individui sani, quando compiono uno sforzo. I valori massimi possibili, raggiunti (salvo patologie) quando il soggetto è sottoposto a sforzo elevato e prolungato, variano da persona a persona in funzione dell’età, dello stato di salute generale e dell’allenamento (un giovane sportivo sano gestisce frequenze cardiache elevate più facilmente di un sedentario anziano con patologie).
| Bradicardia nell’adulto | < 60 battiti al minuto |
|---|---|
| Normale nell’adulto | 60-90 battiti al minuto |
| Tachicardia nell’adulto | > 90 battiti al minuto |
Per approfondire:
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
Valori massimi possibili
Il cuore sotto sforzo aumenta la sua frequenza fino a un valore massimo. Tale valore può essere determinato in modo diretto solo mediante una specifica prova sotto sforzo. In alternativa alla misura diretta, la frequenza cardiaca massima può essere stimata con la formula di Cooper:
- FC_max = 220 – età,
oppure con una formula più precisa (Tanaka H, Monahan, Seals), secondo cui:
- FC_max = 208 – (0,7 × età).
La frequenza cardiaca massima è correlata ad altri parametri come la gittata sistolica, e la quantità massima di ossigeno che un individuo può utilizzare nell’unità di tempo. I valori massimi sono in riferimento ad attività continuative, potendosi reggere il carico massimo per un tempo indicativo di 10 minuti, che si riduce sensibilmente da persona a persona.
Patologie del ritmo cardiaco
Le irregolarità del battito cardiaco (aritmie) sono numerose: come già prima accennato, se la frequenza cardiaca è più alta della norma, si parla di tachicardia, se più bassa di bradicardia; sia tachicardia che bradicardia possono essere sia normali che patologiche.
Dove si misura la frequenza cardiaca?
La frequenza cardiaca può essere misurata palpando con uno o due dita l’arteria radiale (al polso), vedi foto in basso:
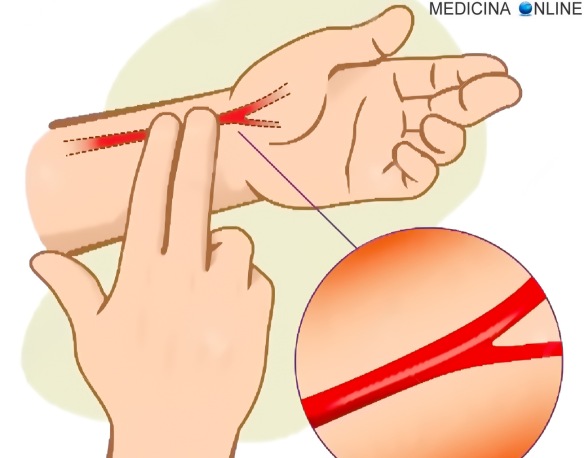
oppure palpando l’arteria carotide (sul collo), vedi foto in basso:
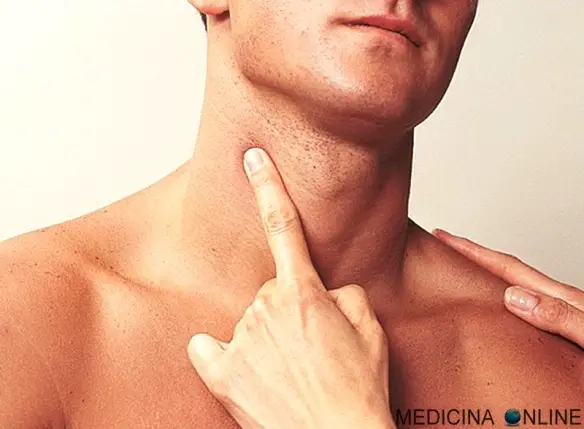 La pressione applicata dev’essere leggera soprattutto in corrispondenza della carotide, ma abbastanza elevata per avvertire chiaramente la frequenza. Un polso “debole” può essere più difficile da misurare da personale non sanitario.
La pressione applicata dev’essere leggera soprattutto in corrispondenza della carotide, ma abbastanza elevata per avvertire chiaramente la frequenza. Un polso “debole” può essere più difficile da misurare da personale non sanitario.
Con quali strumento si può misurare automaticamente la frequenza cardiaca?
La frequenza cardiaca può anche essere misurata facilmente con uno strumento chiamato “cardiofrequenzimetro“, molto utile in vari ambiti oltre quello medico, ad esempio quello sportivo. Un ottimo cardiofrequenzimetro, perfetto anche per il fitness, è questo: http://amzn.to/2DBxIZq
Anche i moderni pulsiossimetri (anche chiamati ossimetri o saturimetri) oltre alla quantità di emoglobina legata nel sangue, restituiscono anche il valore della frequenza cardiaca. Un esempio di pulsiossimetro è questo: http://amzn.to/2DtGJQ6
Leggi anche:
- Pressione arteriosa: valori normali e patologici
- Come, dove e quando si misura la frequenza cardiaca?
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Valori di temperatura corporea normali ed in caso di febbre
- Differenza tra congelamento, assideramento ed ipotermia
- Pressione oculare: come si misura e quali sono i valori normali
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- A che ora del giorno misurare la pressione arteriosa?
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Ipotensione arteriosa: cause, rischi e cura della pressione bassa
- Ipotensione ortostatica: sintomi, cause, diagnosi e cura
- Pressione arteriosa: i momenti della giornata in cui è più alta
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Com’è fatto il cuore, a che serve e come funziona?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Come si misura la pressione arteriosa? Guida facile
- Che differenza c’è tra sistole e diastole?
- Qual è la differenza tra arteria e vena?
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Differenza tra pressione del sangue e pressione arteriosa
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Nel linguaggio comune dire “mancamento”, “perdita di coscienza”, “svenimento” o “sincope” sono sinonimi, ma ciò non è del tutto corretto.
Nel linguaggio comune dire “mancamento”, “perdita di coscienza”, “svenimento” o “sincope” sono sinonimi, ma ciò non è del tutto corretto. Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente due caratteristiche principali:
Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente due caratteristiche principali: Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale:
Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale: Chiunque dovrebbe smettere di fumare, e non domani o tra un mese:
Chiunque dovrebbe smettere di fumare, e non domani o tra un mese:  Un’analisi tedesca su 18 persone sane dimostra che gli energy drink hanno un effetto diretto sull’attività del cuore. Iniziano a comparire gli studi non epidemiologici sugli effetti cardiaci degli energy drink, finora dedotti soltanto dai casi segnalati in tutto il mondo in seguito a ricoveri e anche a qualche decesso. Nei giorni scorsi è stata presentata all’ultimo meeting annuale della Radiological society of North America, una ricerca condotta da un gruppo di ricercatori dell’Università di Bonn, in Germania, che documenta, senza possibilità di equivoco, l’esistenza di questi effetti.
Un’analisi tedesca su 18 persone sane dimostra che gli energy drink hanno un effetto diretto sull’attività del cuore. Iniziano a comparire gli studi non epidemiologici sugli effetti cardiaci degli energy drink, finora dedotti soltanto dai casi segnalati in tutto il mondo in seguito a ricoveri e anche a qualche decesso. Nei giorni scorsi è stata presentata all’ultimo meeting annuale della Radiological society of North America, una ricerca condotta da un gruppo di ricercatori dell’Università di Bonn, in Germania, che documenta, senza possibilità di equivoco, l’esistenza di questi effetti.