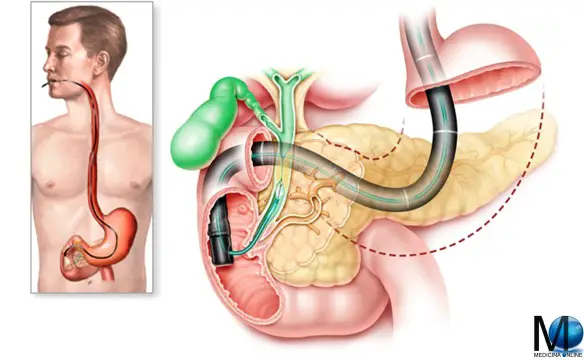
 La colangiopancreatografia retrograda perendoscopica (o ERCP) è una procedura utilizzata nella diagnosi e nella cura di alcune malattie dei dotti biliari (canali che portano la bile e la secrezione del pancreas nell’intestino per i processi digestivi), della cistifellea e del pancreas.
La colangiopancreatografia retrograda perendoscopica (o ERCP) è una procedura utilizzata nella diagnosi e nella cura di alcune malattie dei dotti biliari (canali che portano la bile e la secrezione del pancreas nell’intestino per i processi digestivi), della cistifellea e del pancreas.
COME SI ESEGUE?
Questa metodica consiste nell’introduzione di un tubo particolare (endoscopio), del diametro di poco superiore al centimetro, attraverso la bocca e lungo l’esofago e lo stomaco fino a raggiungere l’intestino (duodeno) dove sboccano i dotti che portano le secrezioni dal fegato e dal pancreas.
Per evitare il fastidio e la sensazione di vomito che il passaggio dell’endoscopio attraverso la gola può provocare, prima dell’esame viene spruzzato un anestetico in gola, o è somministrata una compressa anestetica. Viene inoltre somministrato un sedativo o un anestetico, per rendere la procedura meglio tollerata.
Attraverso lo sbocco dei dotti biliari e pancreatico nel duodeno (chiamato papilla di Vater) viene iniettato del mezzo di contrasto per visualizzare le vie biliari e il pancreas. Per tale motivo il paziente viene fatto sdraiare su un tavolo radiologico che consentirà di scattare delle radiografie dei dotti biliari e di quelli pancreatici. Nel caso le radiografie mostrano dei calcoli, il medico può allargare lo sbocco in duodeno della via biliare con un particolare bisturi elettrico senza che questo provochi alcun fastidio o dolore. Il calcolo o i calcoli vengono estratti con un particolare cestello o con un palloncino. Dall’intestino i calcoli verranno eliminati spontaneamente, senza alcun ulteriore fastidio. Qualche volta può essere necessario lasciare all’interno dei dotti biliari un piccolo sondino, poi viene fatto uscire dal naso, che può servire per effettuare lavaggi della via biliare o controlli radiologici, senza ulteriori fastidi. Nel caso la radiografia dimostri un restringimento dei dotti, causa dei disturbi lamentati dal paziente, può essere lasciato all’interno dei dotti biliari un piccolo tubo di plastica o metallico (endoprotesi), che permette un costante passaggio della bile nell’intestino.
Qualche volta questo piccolo tubo deve essere rimosso o sostituito qualche mese più tardi.
Leggi anche:
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
A COSA SERVE?
È una delle procedure più precise per lo studio delle malattie che interessano i dotti biliari e pancreatici, in quanto consente una visualizzazione diretta, attraverso l’introduzione di mezzo di contrasto nella papilla di Vater (sbocco dei dotti nell’intestino). Le immagini radiologiche che si ottengono sono di maggior qualità e più dettagliate di quanto è possibile avere con altre metodiche.
L’ERCP consente di diagnosticare e distinguere le cause dell’ittero (colorazione gialla della pelle e degli occhi), evidenziando eventuali ostruzioni delle vie biliari e pancreatiche che possono richiedere un trattamento diverso (per esempio un intervento chirurgico) rispetto ad altre, come l’epatite, che può essere curata con terapie mediche.
L’ERCP è utile anche in un paziente che non è itterico, ma i cui sintomi o gli esami di laboratorio e radiologici suggeriscano la possibilità di una patologia dei dotti biliari e del pancreas.
Leggi anche:
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Colonscopia: rischi, effetti collaterali e complicanze
QUALI SONO LE COMPLICANZE?
L’ERCP è una procedura generalmente ben tollerata, ma come per tutte le procedure esistono dei limiti e alcune complicanze. In circa il 5-15% dei casi l’esame può non riuscire per situazioni anatomiche che non consentono all’endoscopio di raggiungere il duodeno, e/o di visualizzare i dotti biliari e pancreatici.
Le complicanze più frequenti sono la pancreatite, l’infezione delle vie biliari, l’emorragia della papilla e la perforazione dell’intestino, rare (meno dell’1%) quando la procedura viene fatta solo per diagnosi, un po’ più frequenti quando l’esame ha anche scopo terapeutico (taglio della papilla con estrazione di calcoli, dilatazione di un restringimento con eventuale posizionamento di un’endoprotesi). Esiste poi un rischio potenziale, anch’esso piuttosto basso, di reazioni avverse alla somministrazione dei sedativi. Questi rischi vengono ovviamente soppesati con i benefici che ci si attende dalla procedura e comunque sono generalmente inferiori, quando si effettui l’ERCP a scopo terapeutico, ai rischi dell’intervento chirurgico.
La maggior parte di queste complicanze non richiedono un intervento chirurgico, a cui si ricorre raramente.
Leggi anche:
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: com’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Stomaco: anatomia e funzioni in sintesi
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Ma perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Trachea: anatomia e funzioni in sintesi
- Quanto è lungo l’intestino in adulto e neonato (tenue e crasso)
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra occlusione e subocclusione
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Feci nere e melena: cause e cure in adulti e neonati
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

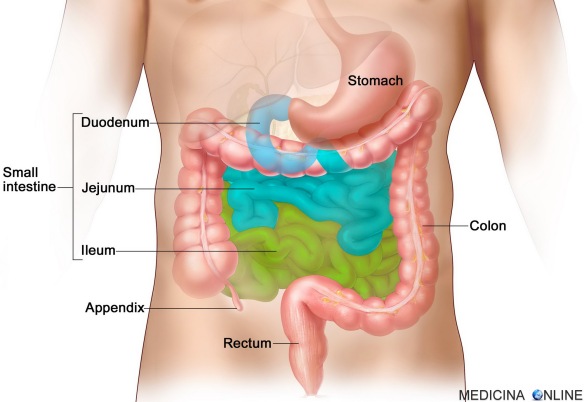
 Con ulcera gastrica si intende una soluzione di continuità della parete dello stomaco. Questo tipo di lesione variare da una semplice erosione della mucosa fino alla completa perforazione della parete e può interessare non solo lo stomaco, ma anche il duodeno, cioè la prima parte dell’intestino tenue.
Con ulcera gastrica si intende una soluzione di continuità della parete dello stomaco. Questo tipo di lesione variare da una semplice erosione della mucosa fino alla completa perforazione della parete e può interessare non solo lo stomaco, ma anche il duodeno, cioè la prima parte dell’intestino tenue.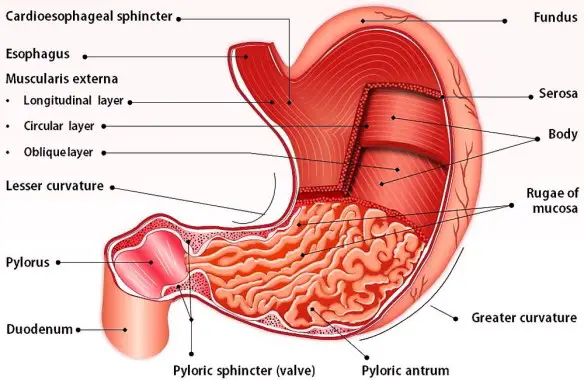 Lo stomaco ha varie funzioni tra cui quella principale è digerire in filamenti lineari le molecole proteiche ingerite con l’alimentazione (denaturazione), mediante l’azione dell’acido cloridrico e di alcuni enzimi, al fine di consentirne poi l’assorbimento al livello dell’intestino tenue. In caso di gastrectomia parziale o totale (rimozione chirurgica dello stomaco che si rende necessaria specie in presenza di cancro gastrico), la vita è possibile? La risposta è insita nell’intervento chirurgico che di fatto collega una parte dell’intestino (quasi sempre il digiuno) con l’esofago, ricreando quindi una continuità del tratto digerente. Aiutati dai succhi biliari e pancreatici, anche i gastrectomizzati riescono a digerire il cibo. Risulta anche importante una lunga masticazione. Certo, cambia il tipo di alimentazione: alcuni cibi diventano indigeribili, altri creano fastidi. Ma mangiando poco e spesso, e provando varie combinazioni si riesce quasi sempre a trovare una buona soluzione per la nuova alimentazione. L’aiuto più grande deve venire da un nutrizionista“esperto, che potrà fornire i consigli migliori su come adattarsi alla nuova alimentazione. Certamente la vita non sarà la stessa del pre-intervento in quanto ci si sentirà più spesso stanchi e si dovrà essere una costante integrazione vitaminica (Vit B, Vit. D, ferro, folina ecc ecc.) da valutare con il medico in base agli esami.
Lo stomaco ha varie funzioni tra cui quella principale è digerire in filamenti lineari le molecole proteiche ingerite con l’alimentazione (denaturazione), mediante l’azione dell’acido cloridrico e di alcuni enzimi, al fine di consentirne poi l’assorbimento al livello dell’intestino tenue. In caso di gastrectomia parziale o totale (rimozione chirurgica dello stomaco che si rende necessaria specie in presenza di cancro gastrico), la vita è possibile? La risposta è insita nell’intervento chirurgico che di fatto collega una parte dell’intestino (quasi sempre il digiuno) con l’esofago, ricreando quindi una continuità del tratto digerente. Aiutati dai succhi biliari e pancreatici, anche i gastrectomizzati riescono a digerire il cibo. Risulta anche importante una lunga masticazione. Certo, cambia il tipo di alimentazione: alcuni cibi diventano indigeribili, altri creano fastidi. Ma mangiando poco e spesso, e provando varie combinazioni si riesce quasi sempre a trovare una buona soluzione per la nuova alimentazione. L’aiuto più grande deve venire da un nutrizionista“esperto, che potrà fornire i consigli migliori su come adattarsi alla nuova alimentazione. Certamente la vita non sarà la stessa del pre-intervento in quanto ci si sentirà più spesso stanchi e si dovrà essere una costante integrazione vitaminica (Vit B, Vit. D, ferro, folina ecc ecc.) da valutare con il medico in base agli esami.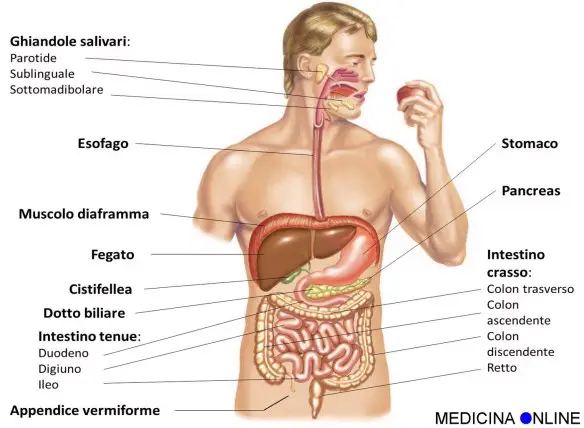 La dispepsia è un’alterazione delle funzioni digestive dello stomaco, comunemente descritta come ‘cattiva digestione’, tuttavia è ancora oggi una sindrome di difficile inquadramento e definizione. Attualmente si definisce dispepsia un insieme di sintomi, episodici o persistenti, avvertiti prevalentemente a livello della porzione superiore dell’addome e riferibili a disordini del tratto prossimale del tubo digerente, in assenza di una malattia organica, metabolica o psichiatrica che li giustifichi. Poiché i disturbi spesso sono vaghi e aspecifici, si ritiene vi siano molte cause, ad esempio, alterazioni della secrezione acida gastrica, stress, fattori psicologici, alterata percezione viscerale, alterazioni della motilità gastrointestinale. Vi sono dubbi tuttora su quale sia l’effettivo ruolo dell’Helicobacter pylori. Poiché il 70% dei pazienti con questa malattia presenta l’infezione da Helicobacter pylori, è stato ipotizzato che il germe possa avere un ruolo determinante, ma i numerosi studi condotti fino a oggi non sono risultati concordi nel dimostrare la regressione o la scomparsa dei sintomi dopo l’eradicazione del germe.
La dispepsia è un’alterazione delle funzioni digestive dello stomaco, comunemente descritta come ‘cattiva digestione’, tuttavia è ancora oggi una sindrome di difficile inquadramento e definizione. Attualmente si definisce dispepsia un insieme di sintomi, episodici o persistenti, avvertiti prevalentemente a livello della porzione superiore dell’addome e riferibili a disordini del tratto prossimale del tubo digerente, in assenza di una malattia organica, metabolica o psichiatrica che li giustifichi. Poiché i disturbi spesso sono vaghi e aspecifici, si ritiene vi siano molte cause, ad esempio, alterazioni della secrezione acida gastrica, stress, fattori psicologici, alterata percezione viscerale, alterazioni della motilità gastrointestinale. Vi sono dubbi tuttora su quale sia l’effettivo ruolo dell’Helicobacter pylori. Poiché il 70% dei pazienti con questa malattia presenta l’infezione da Helicobacter pylori, è stato ipotizzato che il germe possa avere un ruolo determinante, ma i numerosi studi condotti fino a oggi non sono risultati concordi nel dimostrare la regressione o la scomparsa dei sintomi dopo l’eradicazione del germe. La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino.
La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino. A tutti noi è capitato qualche volta di sentire dolore allo stomaco: fitte dovute alla tensione nervosa che si accumulano in questa parte del corpo e che producono malessere, tolgono la voglia di mangiare e, in qualche modo, hanno delle ripercussioni negative su tutto l’organismo.
A tutti noi è capitato qualche volta di sentire dolore allo stomaco: fitte dovute alla tensione nervosa che si accumulano in questa parte del corpo e che producono malessere, tolgono la voglia di mangiare e, in qualche modo, hanno delle ripercussioni negative su tutto l’organismo. Cosa significa “ileo”?
Cosa significa “ileo”?