 La lingua è un organo del corpo umano che occupa gran parte della cavità orale; è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli.
La lingua è un organo del corpo umano che occupa gran parte della cavità orale; è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli.
Anatomia macroscopica
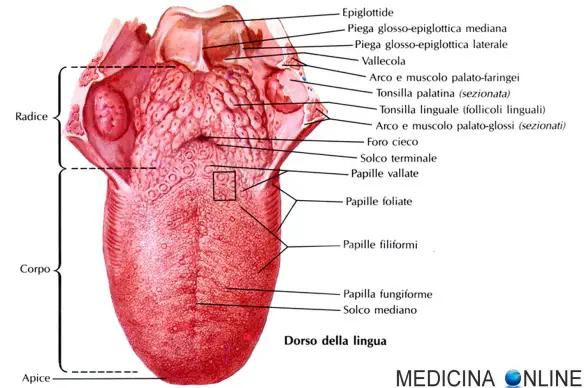
Costituisce la parete anteriore dell’orofaringe. La sua superficie dorsale costituita dalla mucosa linguale è convessa in ogni direzione ed è distinguibile in due parti, diverse sia per aspetto che per origine embriologica, dette corpo e radice della lingua, o porzione orale e porzione faringea. Esse sono divise da un solco a V rovesciata detto solco terminale, il cui apice costituisce una piccola cavità detta fondo cieco. È collegata posteriormente a un piccolo osso chiamato ioide e anteriormente ad un piccolo e sottile filamento detto frenulo o filetto. La lingua è dotata di papille gustative, ed è, appunto, il principale organo del gusto. Essa svolge la funzione di impastare il cibo con la saliva e di spingerlo sotto i denti affinché venga triturato, e quindi spinto giù per l’esofago. Il corpo della lingua costituisce i 2/3 del suo volume, è diviso longitudinalmente dal solco mediano, che origina posteriormente all’apice della lingua e termina anteriormente al solco terminale, presso il foro cieco. A bocca chiusa, la superficie inferiore del corpo della lingua è a contatto con il pavimento della bocca, l’apice con gli incisivi superiori, i margini laterali con le arcate gengivali e la superficie superiore con il palato duro e con il palato molle. La superficie dorsale è ricoperta dall’induito, una patina biancastra trasparente costituita dal precipitato contro il palato delle esalazioni dello stomaco attraverso l’esofago. Il colore, lo spessore, la consistenza e l’asportabilità dell’induito danno luogo ad indicazioni sullo stato della funzione digestiva. Sulla superficie superiore della lingua, anteriormente all’arco palatoglosso e posteriormente al solco terminale vi è un’area in cui sono presenti 4-6 pliche mucose che costituiscono i residui delle papille foliate, presenti e funzionali in molti animali, ma non nell’uomo. Le papille gustative si distinguono in filiformi, che appaiono sotto forma di una diffusa e minuscola punteggiatura, sono diffuse su tutta la superficie dorsale del corpo della lingua, in particolare presso l’apice, papille fungiformi, piccole, in rilievo e tondeggianti, meno numerose delle filiformi e distribuite anch’essa su tutta la superficie, e papille circumvallate, più rilevate e tondeggianti delle altre, disposte solo lungo il solco terminale. La mucosa della superficie inferiore è di colore rosso e di consistenza viscida. Due escrescenze mucose, dette pliche fimbriate, originano posteriormente e lateralmente alla base della lingua e si dirigono antero-medialmente definendo una zona triangolare. Medialmente a queste, superficialmente e seguendo il loro decorso, si diramano le due vene linguali profonde. Il frenulo linguale collega invece la superficie inferiore della lingua con il pavimento della bocca. Lateralmente, presso la sua base, sono collocate le due papille sottolinguali da dove sboccano, mediante un orifizio, i dotti delle ghiandole sottomandibolari. Gli orifizi delle ghiandole sottolinguali sono invece numerosi e collocati postero-lateralmente rispetto a quelli delle sottomandibolari La radice della lingua comprende la parte posteriore della lingua, cioè quella compresa anteriormente tra gli archi palatoglossi e posteriormente tra gli archi palatofaringei. La sua superficie presenta rilievi vagamente tondeggianti che costituiscono la sporgenza di noduli linfatici immersi nella lamina propria della mucosa linguale; l’insieme dei noduli linfatici costituisce la tonsilla linguale. Sull’apice di ciascun nodulo sboccano i dotti di ghiandole tubulo-acinose. Postero-lateralmente alla tonsilla linguale vi sono le due tonsille palatine, lunghe circa 1 cm, alloggiate in spazi tra l’arco palatoglosso e il palatofaringeo, detti fosse palatine. Posteriormente e inferiormente alla tonsilla linguale vi è una plica di cartilagine elastica, l’epiglottide, che presenta due pieghe glossoepiglottiche laterali ed una mediana.
Leggi anche:
Anatomia microscopica
La mucosa della superficie dorsale è più spessa e aderente di quella della superficie ventrale, è inoltre irregolare per la presenza di numerosi rilievi di 1 – 2mm detti papille, suddivisibili in quattro tipi:
- Papille filiformi, sono le più numerose e sono presenti su tutta l’area antistante al V linguale e ai margini della lingua. Sono costituite da un asse connettivalecon estremità libera a punta rivestita da un epitelio pavimentoso pluristratificato cheratinizzato, svolgono un’azione meccanica di tipo abrasivo, non presentano recettori gustativi ma sono fornite di numerosi terminali nervosi (meccanocettori)
- Papille fungiformi, meno numerose delle filiformi e distribuite sulla superficie dorsale della lingua e soprattutto all’apice. Presentano un asse connettivale a forma di fungo rivestito di epitelio pluristratificato paracheratinizzato o squamoso in cui sono presenti terminali nervosi gustativi
- Papille circumvallate, sono 12 – 14 distribuite lungo la V linguale, chiaramente visibili a occhio nudo. Presentano un asse connettivale a fungo circondato da un solco di 2mm, entrambi rivestiti da numerosi calici gustativi, sul fondo del vallo sono presenti le ghiandole di Von Ebner (a secrezione sierosa, servono ad esercitare un’azione di pulitura del vallo)
- Papille foliate, presenti in numero di 4 – 6 per lato della lingua dietro il V linguale, si presentano come papille laminari intervallate da fessure e rivestite da epitelio squamoso molle con numerosi calici gustativi.
La radice è rivestita da un epitelio squamoso molle, che in corrispondenza dei rilievi mammellonati (sottostanti accumuli di tessuto linfoide), si invagina a formare le cripte tonsillari della tonsilla linguale. In fondo a queste cripte le ghiandole di Weber, ghiandole salivari a secrezione mucosa ricche di lisozima (glicoproteina ad azione battericida).
Origine embriologica
La Lingua compie le sue prime fasi di sviluppo durante la quarta e quinta settimana. I 2/3 anteriori originano da tre rilievi o tubercoli che si costituiscono dalla proliferazione del mesenchima sottostante il rivestimento entodermico del primo arco branchiale. Tali tubercoli si fondono in un unico corpo; questo fa salienza sulla superficie ventrale della porzione di faringe primitiva che resta inglobata all’interno del primo arco branchiale e che andrà a formare il pavimento della cavità orale definitiva. Il terzo posteriore della lingua, la radice, si sviluppa da un singolo tubercolo, la copula, che deriva principalmente dal mesenchima del terzo arco branchiale e in parte minore anche dal quarto arco. La radice ben presto si salda con la porzione anteriore, lungo la linea di fusione va a formarsi il solco terminale o V linguale; dal cui vertice una gemma epiteliale cordonale si affonda per dare luogo all’abbozzo della tiroide e del dotto tireoglosso. Durante la sesta e settima settimana la lingua aumenta di volume e si spinge in alto nelle primitive fosse nasali, nell’ottava settimana essa rientra nella cavità orale e contemporaneamente i processi palatini si saldano tra loro lungo la linea mediana realizzando la separazione tra cavità orale e nasale. Dagli archi branchiali derivano solo la componente connettivale ed epiteliale, i muscoli linguali derivano dai somiti occipitali i cui mioblasti, migrando nella lingua, portano con loro le fibre dell’ipoglosso da cui sono innervate.
L’apparato muscolare della lingua è costituito dalla muscolatura estrinseca e da quella intrinseca, per approfondire: Quali sono i muscoli che compongono la lingua?
Vasi e nervi della lingua
L’apporto ematico arterioso è garantito dall’arteria linguale, mentre il deflusso venoso dalla vena linguale. L’innervazione è fornita da cinque paia di nervi cranici e precisamente dal nervo ipoglosso, dal nervo linguale, dal nervo intermedio di Wrisberg (Ramo del Nervo faciale), dal nervo glossofaringeo e dal nervo vago.
Gusto
La nostra sensibilità gustativa ci permette di percepire:
- dolce
- amaro
- acido (o “aspro”)
- salato
- umami (in lingua giapponese significa “saporito” e indica il gusto del glutammato monosodico)
Le sensazioni di gusto sono recepite dai calici (o bottoni) gustativi, costituiti da cellule epiteliali modificate chiamate cellule gustative. Le cellule gustative hanno una vita media di circa una decina di giorni, quindi sono soggette a un continuo ricambio. Il loro compito è quello di analizzare la natura delle varie sostanze presenti nel cibo dopo che sono state disciolte nella saliva. Il contatto con differenti sostanze genera impulsi differenti che raggiungono il cervello, dove vengono percepiti e riconosciuti i sapori.
I calici gustativi sono localizzati in 3 dei 4 tipi di papille linguali:
- Papille foliate
- Papille fungiformi
- Papille circumvallate
mentre non sono presenti nelle Papille filiformi, che hanno funzione meccanica, trattengono il cibo, e non hanno calici gustativi.
I calici gustativi rispondono a tutti i tipi di sapori, ma in maniera differente l’uno dall’altro, sicché ad esempio ci saranno calici che reagiscono fortemente al salato, e più debolmente agli altri, ed altri che si comporteranno in maniera differente.
Un tempo si credeva che le papille gustative che si trovano nelle diverse zone fossero differenti le une dalle altre, mentre oggi è noto che ogni sapore è diffuso in tutta la lingua. La credenza che esse siano concentrate in zone particolari deriva da una cattiva traduzione di uno psicologo di Harvard (Edwin G. Boring) di un articolo in tedesco del 1901. La sensibilità ai sapori è diffusa in tutta la lingua e anche in altre parti della bocca, come l’epiglottide e il palato molle.
Le informazioni sono veicolate al nervo faciale (VII paio di nervi cranici) con la corda del timpano. La sensibilità gustativa viene inoltre raccolta dal glossofaringeo e dal vago e viene trasportata al Nucleo del Tratto Solitario e al nucleo Ventro Postero Mediale del Talamo, zona in genere di pertinenza trigeminale.
La lingua si muove per mezzo di due sistemi di muscolatura: quella “estrinseca” e quella “intrinseca”. La prima comprende tutti i muscoli “al di fuori” dell’organo in questione, mentre la seconda viene spesso definita come muscolatura propria (o interna) della lingua. La lingua è ricchissima di capillari e terminazioni nervose ed è per questo molto sensibile. Talvolta può capitare di mordersi la lingua e, data la sua sensibilità, il cosiddetto “morso sulla lingua” è particolarmente doloroso.
Leggi anche:
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Igiene orale: consigli e prodotti per pulire lingua, denti e bocca
- La lingua è un muscolo?
- Di cosa è fatta la lingua?
- Frenulo linguale: cos’è e cosa fare se è troppo corto
- Glossodinia, sindrome della bocca che brucia: sintomi e cure
- Papille gustative della lingua: tipi, gusti, distribuzione e funzioni
- Papille gustative ingrossate: quando la lingua è infiammata
- Gengive: anatomia, funzioni e patologie più diffuse in sintesi
- Gengivite: cause, patogenesi, sintomi e terapie
- Denti: anatomia, funzioni e patologie più diffuse in sintesi
- Guance: anatomia e funzioni in sintesi
- Labbra: anatomia, funzioni, patologie e significato sociale
- Palato: anatomia, funzioni e patologie più diffuse in sintesi
- Palatoschisi: cause, problemi derivanti e cure
- Labbro leporino (cheiloschisi): tipi, cause, problematiche e cure
- Differenza tra palatoschisi e labbro leporino
- A quale sapore corrisponde il gusto umami?
- Glutammato monosodico: cos’è ed in quali cibi trovarlo
- Glutammato e sindrome del ristorante cinese: effetti sulla salute
- Differenza tra carie, placca e tartaro
- La lingua dice molto sulla tua salute: ecco come “leggerla”
- In quali casi la lingua viene amputata?
- Lingua gialla con alito cattivo o mal gola: cause e rimedi
- Lingua bianca e afte nei neonati: cause e cure
- Patina bianca sulla lingua: da cosa può essere causata?
- Lingua verde: cause e terapie
- Lingua nera villosa: cause, diagnosi e terapie
- La lingua che parli influenza la tua personalità ed il tuo cervello
- Cos’è la lingua: anatomia e funzioni in sintesi
- Differenze tra allergia alimentare ed intolleranza alimentare
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Mi dicevano “sei grassa” così decisi che non avrei mangiato più. Mai più. La testimonianza di una paziente anoressica
- Anoressia: le immagini drammatiche di un corpo che non esiste più
- Si mette a dieta e perde 60 kg. La ragione per cui lo fa vi lascerà senza parole
- Bocca secca ed asciutta da ansia, diabete, malattie del fegato: diagnosi e cure
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- I 9 errori banali sotto la doccia che fanno male alla tua salute
- Pelle che prude dopo la doccia: ecco da cosa dipende e rimedi
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Salivazione eccessiva dopo i pasti, in gravidanza, nei bambini: quali rimedi?
- Ghiandole salivari ingrossate: sintomi, cause, come si curano
- Ghiandole salivari: anatomia e funzioni in sintesi
- Tumore delle ghiandole salivari: sintomi, diagnosi e terapie
- Dolore alla mandibola: cause e sintomi
- Articolazione temporo mandibolare (ATM): anatomia e funzioni
- Sindrome temporo mandibolare: sintomi, diagnosi e cure
- Differenza tra mascella e mandibola: sono sinonimi?
- Di cosa è fatta la saliva, quanta ne produciamo, a che serve?
- Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
- Labbra screpolate e gonfie: cause e rimedi in bambini ed adulti
- Herpes labiale: cause, sintomi, rimedi e trattamento farmacologico
- Labbra gonfie (gonfiore labiale): possibili cause, sintomi e rimedi
- Cattivo sapore in bocca acido o amaro: rimedi e quando è pericoloso
- Denti sensibili: sbiancamento, caldo, freddo, collutorio ed altre cause
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Afte, nevralgia, herpes ed altre cause di dolore alla lingua (glossodinia)
- Dolore alla lingua ed alla bocca: cause, complicanze, dieta e terapia
- Come e quando iniziare a lavare i denti ai bambini?
- Come educare i bambini ad una corretta igiene orale?
- Disinfettare il piercing alla lingua: come fare e quali prodotti usare
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 La glossodinia, conosciuta anche nelle varianti di sindrome della bocca bruciante, sindrome della bocca che brucia, sindrome della bocca urente, è una condizione patologica per la quale si riscontra un dolore intenso, simile a quello provocato da un’ustione, a livello del cavo orale. Le parti colpite possono essere o la lingua, le labbra, gengive, guancia, palato o l’intera bocca.
La glossodinia, conosciuta anche nelle varianti di sindrome della bocca bruciante, sindrome della bocca che brucia, sindrome della bocca urente, è una condizione patologica per la quale si riscontra un dolore intenso, simile a quello provocato da un’ustione, a livello del cavo orale. Le parti colpite possono essere o la lingua, le labbra, gengive, guancia, palato o l’intera bocca.
 La lingua è un organo del corpo umano che occupa gran parte della cavità orale; è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli.
La lingua è un organo del corpo umano che occupa gran parte della cavità orale; è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli. I denti sono formati da dentina (o avorio), un particolare tipo di tessuto osseo giallognolo molto resistente. Essa ha la funzione di proteggere la polpa dalle variazioni di temperatura e dalle sollecitazioni meccaniche. Non a caso, i denti sono gli organi più mineralizzati dell’organismo umano. La dentina è un materiale poroso composto:
I denti sono formati da dentina (o avorio), un particolare tipo di tessuto osseo giallognolo molto resistente. Essa ha la funzione di proteggere la polpa dalle variazioni di temperatura e dalle sollecitazioni meccaniche. Non a caso, i denti sono gli organi più mineralizzati dell’organismo umano. La dentina è un materiale poroso composto: I metodi di pulizia dentaria che consentono una buona igiene orale devono essere un’abitudine quotidiana, quindi è consigliabile educare i bambini sin da piccoli alla pulizia dei denti:
I metodi di pulizia dentaria che consentono una buona igiene orale devono essere un’abitudine quotidiana, quindi è consigliabile educare i bambini sin da piccoli alla pulizia dei denti:
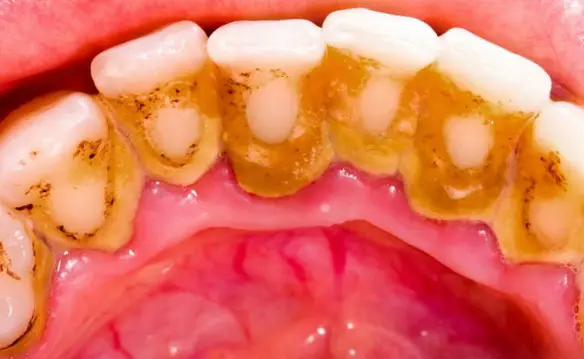
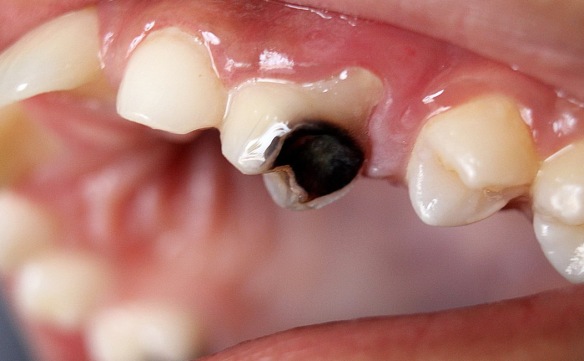
 La cocaina è purtroppo una droga subdola, perché non si manifesta con sintomi fisici evidenti fino a che la dipendenza e l’abuso sono molto gravi e protratti nel corso del tempo. È importante notare che la droga attua dei danni talvolta irreparabili al naso e ai denti, organi che per primi sono colpiti dalla sostanza al momento dell’assunzione. La cocaina può essere sniffata, inalata, ma anche consumata mediante lo sfregamento nelle gengive. Questa pratica induce alla formazione di una serie di patologie a danno delle mucose del naso e dei denti che prima di altre si manifestano come evidenti.
La cocaina è purtroppo una droga subdola, perché non si manifesta con sintomi fisici evidenti fino a che la dipendenza e l’abuso sono molto gravi e protratti nel corso del tempo. È importante notare che la droga attua dei danni talvolta irreparabili al naso e ai denti, organi che per primi sono colpiti dalla sostanza al momento dell’assunzione. La cocaina può essere sniffata, inalata, ma anche consumata mediante lo sfregamento nelle gengive. Questa pratica induce alla formazione di una serie di patologie a danno delle mucose del naso e dei denti che prima di altre si manifestano come evidenti.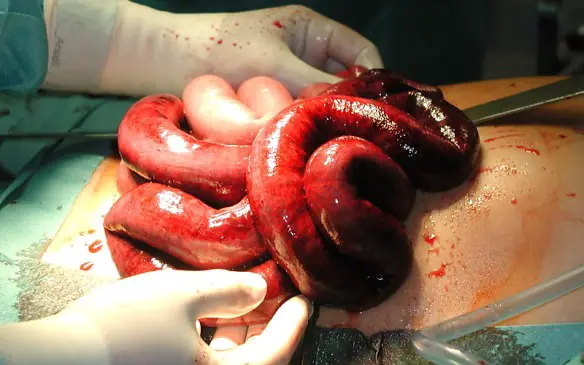 Cosa significa “ileo”?
Cosa significa “ileo”?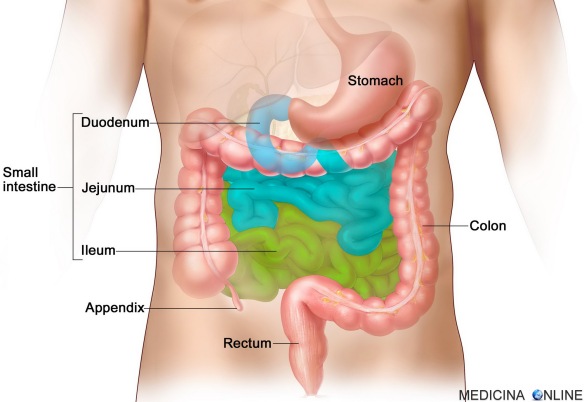
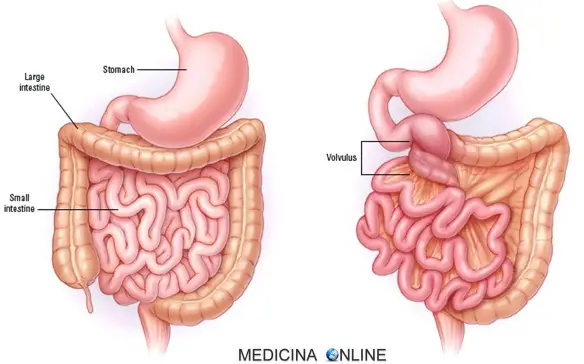
 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.