 Nelle fasi del desiderio sessuale e dell’eccitazione, le reazioni degli organi maschili e femminili sono ovviamente diverse, così come è anche diversa la sensazione orgasmica e la sua manifestazione, anche se vi possono essere fenomeni comuni ad entrambi come le contrazioni muscolari dell’ano, dei muscoli pelvici e degli organi sessuali.
Nelle fasi del desiderio sessuale e dell’eccitazione, le reazioni degli organi maschili e femminili sono ovviamente diverse, così come è anche diversa la sensazione orgasmica e la sua manifestazione, anche se vi possono essere fenomeni comuni ad entrambi come le contrazioni muscolari dell’ano, dei muscoli pelvici e degli organi sessuali.
Nella donna, nelle fase che precede l’orgasmo, le pareti vaginali si lubrificano (‘trasudato vaginale‘) e l’aumento del flusso sanguigno nei tessuti spugnosi provoca una dilatazione del clitoride, il piccolo organo sensoriale all’interno dell’apparato genitale, che si sporge verso l’esterno per l’intera fase che precede l’orgasmo, la fase di plateau. In prossimità dell’orgasmo, quindi, si assiste ad una diminuzione delle dimensioni della vagina del 30% circa, mentre il clitoride si ritira all’interno del prepuzio. L’orgasmo è quindi l’effetto di un processo di contrazioni involontarie (contrazioni perivaginali) che avvengono, per effetto di alcune fasce muscolari, nella zona della vagina cosiddetta ‘terzo esterno’ (corrispondente alla prima porzione del canale). In coincidenza con l’orgasmo, sono coinvolte altre parti del corpo: oltre ai fenomeni suddetti, si registrano anche un aumento della respirazione e dei battiti cardiaci, lo spasmo involontario dei piedi e l’obnubilamento della coscienza.
Nell’uomo, naturalmente, le manifestazioni orgasmiche sono più evidenti, dal momento che l’orgasmo coincide con l’eiaculazione. Va detto, però, che anche molte donne espellono del fluido durante l’orgasmo, proveniente dalle minuscole ghiandole di Skene che si trovano attorno al meato uretrale; tali ghiandole possono anche non essere presenti e in questo caso il fenomeno della cosiddetta “eiaculazione femminile” non si verificherà.
L’orgasmo multiplo
Un fenomeno che riguarda solo le donne è quello della molteplicità orgasmica. Tale prerogativa è solo femminile in base alla differente fisiologia, per cui la donna non ha il periodo di refrattarietà all’orgasmo. Nell’uomo, in una curva ascendente che dall’eccitazione porta al plateau e quindi al picco massimo costituito dall’orgasmo, al termine della fase della risposta sessuale segue una discesa verso il basso, il periodo di latenza detto periodo refrattario, durante il quale, tra l’altro, vengono ripristinati i liquidi eiaculatori. Alla donna, invece, il periodo di refrattarietà manca e dunque potrà mettere in atto, se ha ancora voglia di essere stimolata ed eccitata, degli orgasmi multipli. Sarebbe a dire che dopo aver raggiunto l’orgasmo, la sua eccitazione potrà calare leggermente per poi tornare intensa in tempi molto rapidi e dare vita ad un nuovo orgasmo, in una sequenza che viene denominata, per l’appunto, multiorgasmia.
Leggi anche:
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Vagina troppo larga per rapporti sessuali soddisfacenti: quali le soluzioni?
- Problemi ad avere un orgasmo? Forse è colpa del clitoride
- Donne e paura del sesso: il disturbo da avversione sessuale
- Ansia da prestazione sessuale: ne soffrono anche le donne
- Le 4 tipologie di donne che simulano l’orgasmo
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Come capire se un uomo sta provando o no piacere sessuale: ecco i segnali
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Masturbazione maschile: 10 cose che le donne non sanno
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Come capire se soffro di masturbazione compulsiva?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Micropene: quanto misura, complicazioni, c’è una cura?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Cosa accade e cosa si prova quando si frattura il pene?
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- La masturbazione fa bene o fa male?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

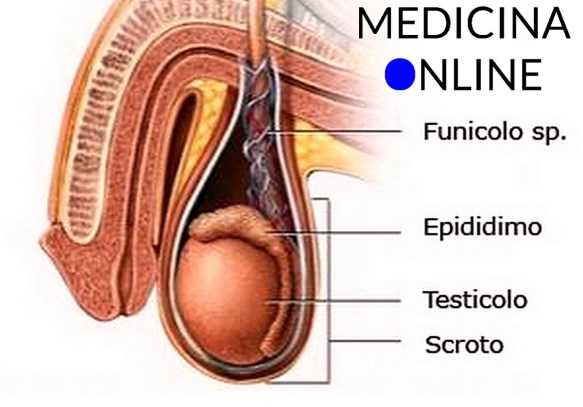 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno. Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame.
Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame.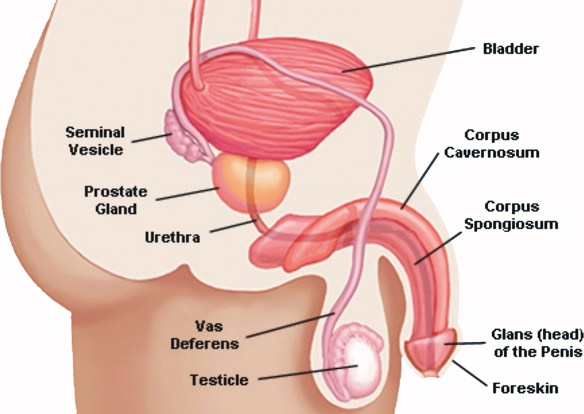 Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche:
Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche:
 Quella nella foto qui sopra sono io: Stella. Sono più vicina ai 40 che ai 30, sono fidanzata, di lavoro faccio la stylist e sono una transessuale. Mi sono rifatta il naso, ho eliminato barba e peli con la luce pulsata, prendo ormoni femminili, e poche settimane fa ho fatto la mastoplastica additiva, una quarta coppa D. Ma mi fermerò qui. Come la maggior parte delle transessuali, non interverrò chirurgicamente sui miei organi genitali. Mi vanno benissimo così. Ho un ottimo rapporto con il mio pene. E finalmente adesso sono quello che ho sempre voluto essere. Non un uomo. Non una donna. Ma una transessuale. Ci ho messo più di vent’anni ad arrivare dove sono ora. A capirmi, a prendere coraggio delle mie azioni, a sbagliare, a ricominciare. Sono stati anni duri. Anni disperati, di depressione, e intensi, di serate ed eccessi. Ma anche anni belli. A volte guardo le ragazze transessuali più giovani, persone che hanno 15 anni meno di me, e che hanno già fatto tutto (ormoni, epilazione, seno), e mi sento una stupida per aver sprecato tutto questo tempo. Perché non l’ho fatto prima? Non lo so. Non lo so proprio. Ognuno ha il suo cammino da fare, immagino. Quello che leggi qui è il mio.
Quella nella foto qui sopra sono io: Stella. Sono più vicina ai 40 che ai 30, sono fidanzata, di lavoro faccio la stylist e sono una transessuale. Mi sono rifatta il naso, ho eliminato barba e peli con la luce pulsata, prendo ormoni femminili, e poche settimane fa ho fatto la mastoplastica additiva, una quarta coppa D. Ma mi fermerò qui. Come la maggior parte delle transessuali, non interverrò chirurgicamente sui miei organi genitali. Mi vanno benissimo così. Ho un ottimo rapporto con il mio pene. E finalmente adesso sono quello che ho sempre voluto essere. Non un uomo. Non una donna. Ma una transessuale. Ci ho messo più di vent’anni ad arrivare dove sono ora. A capirmi, a prendere coraggio delle mie azioni, a sbagliare, a ricominciare. Sono stati anni duri. Anni disperati, di depressione, e intensi, di serate ed eccessi. Ma anche anni belli. A volte guardo le ragazze transessuali più giovani, persone che hanno 15 anni meno di me, e che hanno già fatto tutto (ormoni, epilazione, seno), e mi sento una stupida per aver sprecato tutto questo tempo. Perché non l’ho fatto prima? Non lo so. Non lo so proprio. Ognuno ha il suo cammino da fare, immagino. Quello che leggi qui è il mio. La stragrande maggioranza dei maschi italici ama il calcio. E la stragrande maggioranza delle mogli, delle compagne o delle fidanzate di questi maschi, invece, del calcio se ne infischia. E’ storia vecchia e ben nota ormai da decenni. Volendo approfondire l’argomento, però, ci si rende conto che molte liti e, di conseguenza, alcune delle crisi che vengono a svilupparsi tra lui e lei prendono origine proprio dal calcio o, in generale, dall’eccessivo attaccamento degli uomini alle loro passioni sportive.
La stragrande maggioranza dei maschi italici ama il calcio. E la stragrande maggioranza delle mogli, delle compagne o delle fidanzate di questi maschi, invece, del calcio se ne infischia. E’ storia vecchia e ben nota ormai da decenni. Volendo approfondire l’argomento, però, ci si rende conto che molte liti e, di conseguenza, alcune delle crisi che vengono a svilupparsi tra lui e lei prendono origine proprio dal calcio o, in generale, dall’eccessivo attaccamento degli uomini alle loro passioni sportive. E’ noto a tutti: uomini e donne sono diversi, hanno varie forme di comportarsi, di affrontare e risolvere i conflitti nonché di agire; è ovvio che queste diversità si presentino anche nei confronti del sesso. I ragazzi hanno dei timori e le ragazze altri, sai quali sono quelli femminili più comuni?
E’ noto a tutti: uomini e donne sono diversi, hanno varie forme di comportarsi, di affrontare e risolvere i conflitti nonché di agire; è ovvio che queste diversità si presentino anche nei confronti del sesso. I ragazzi hanno dei timori e le ragazze altri, sai quali sono quelli femminili più comuni?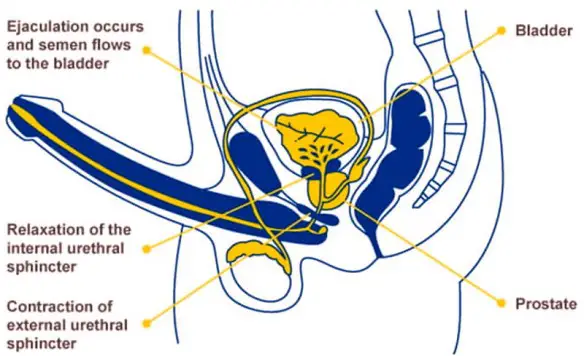 L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno.
L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno.