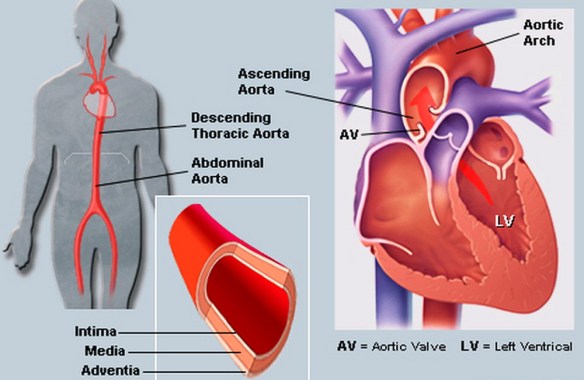
 Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore; il sangue ossigenato dal ventricolo sinistro del cuore verso tutti gli organi del corpo ed il sangue poco ossigenato dal ventricolo destro del cuore verso i polmoni (tramite le arterie polmonari); le più grosse arterie si ramificano in arterie sempre più piccole, fino a costituire i piccoli capillari sanguigni.
Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore; il sangue ossigenato dal ventricolo sinistro del cuore verso tutti gli organi del corpo ed il sangue poco ossigenato dal ventricolo destro del cuore verso i polmoni (tramite le arterie polmonari); le più grosse arterie si ramificano in arterie sempre più piccole, fino a costituire i piccoli capillari sanguigni.
Come appena visto, il sangue ossigenato lascia il ventricolo sinistro del cuore e si dirige verso tutti gli organi del corpo umano. La principale arteria che raccoglie il sangue ossigenato in uscita dal cuore è l’aorta. L’aorta è quindi una arteria molto grande (lunga circa 30-40 cm e con diametro di 2,5-3,5 cm) che, ramificandosi, permette la circolazione sanguigna sistemica. E’ divisa nella porzione ascendente, nell’arco aortico e nella porzione discendente toracica ed addominale, infine termina con l’arteria sacrale media posta sulla faccia anteriore del sacro. L’aorta permanentemente dilatata (aneurisma) si può rompere dando origine ad emorragie rapidamente letali; a tal proposito leggi: Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
La differenza tra aorta ed arteria è che la prima è semplicemente un tipo di arteria che permette la circolazione sistemica.
Leggi anche:
- Qual è la differenza tra arteria e vena?
- Differenza tra arterie, vene, capillari, arteriole e venule
- Com’è fatto il cuore, a che serve e come funziona?
- Aneurisma dell’aorta addominale: cos’è e quando diventa pericoloso
- Aneurisma dell’aorta addominale: quali sono i sintomi?
- Rottura di aneurisma dell’aorta addominale: sintomi premonitori
- Aneurisma dell’aorta addominale: quando è meglio operarlo?
- Rottura di aneurisma dell’aorta addominale: intervento chirurgico
- Aorta addominale: dove si trova?
- Differenza tra aorta ascendente, discendente e arco aortico
- Aneurisma dell’aorta toracica: dimensioni normali e diagnosi
- Aneurisma dell’aorta toracica: quando operare e complicanze
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Poligono di Willis: anatomia e varianti anatomiche
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo e placca aterosclerotica
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Differenza tra coronarie e arterie: miocardio e circolazione coronarica
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra cirrosi e fibrosi
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Differenza tra pressione del sangue e pressione arteriosa
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

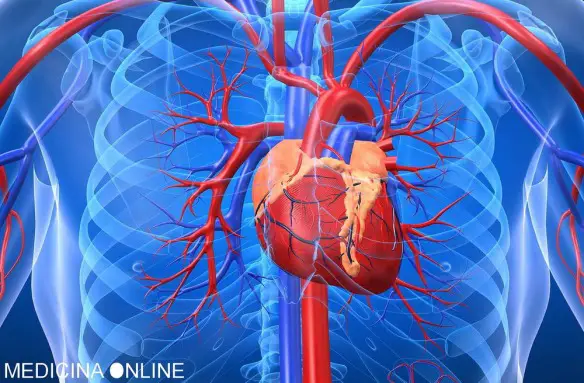 Il cateterismo cardiaco è uno dei test invasivi utilizzati in cardiologia, per lo studio del cuore e del suo funzionamento, utile soprattutto nella diagnosi e lo studio di varie patologie, come:
Il cateterismo cardiaco è uno dei test invasivi utilizzati in cardiologia, per lo studio del cuore e del suo funzionamento, utile soprattutto nella diagnosi e lo studio di varie patologie, come: Nella talassemia l’organismo si trova a sintetizzare una forma anomala di emoglobina. Quest’ultima è una proteina contenuta nei globuli rossi e che svolge un ruolo importante per il trasporto dell’ossigeno. Nei soggetti affetti dalla malattia i globuli rossi vanno incontro ad un processo di distruzione, provocando l’anemia. Ecco perché la patologia è chiamata anche anemia mediterranea. Fra i sintomi si notano anche l’affaticamento, un deficit della crescita, un senso di irritabilità e l’ittero. Non ci sono cure, in termini di farmaci in grado di cambiare il decorso della malattia. Si deve fare ricorso alle trasfusioni di sangue o al trapianto del midollo osseo.
Nella talassemia l’organismo si trova a sintetizzare una forma anomala di emoglobina. Quest’ultima è una proteina contenuta nei globuli rossi e che svolge un ruolo importante per il trasporto dell’ossigeno. Nei soggetti affetti dalla malattia i globuli rossi vanno incontro ad un processo di distruzione, provocando l’anemia. Ecco perché la patologia è chiamata anche anemia mediterranea. Fra i sintomi si notano anche l’affaticamento, un deficit della crescita, un senso di irritabilità e l’ittero. Non ci sono cure, in termini di farmaci in grado di cambiare il decorso della malattia. Si deve fare ricorso alle trasfusioni di sangue o al trapianto del midollo osseo.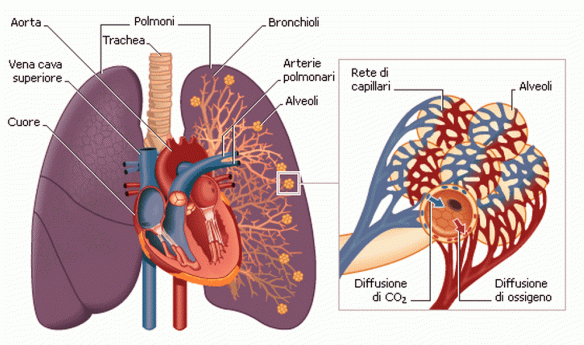 I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica.
I polmoni destro e sinistro si trovano nella cavità toracica ai lati del mediastino. Ciascuno di essi è avvolto da una membrana sierosa a doppia parete, la pleura, che costituisce i sacchi pleurici, completamente chiusi. Nel sottile spazio tra i due foglietti pleurici di ciascun sacco vi è una pressione negativa che permette al polmone di espandersi nell’inspirazione e ricevere l’aria atmosferica. Il polmone destro è più voluminoso del sinistro La superficie esterna dei polmoni è percorsa da profonde scissure interlobari, che dividono il polmone destro in tre lobi e quello sinistro in due. L’ambiente del polmone è molto umido e quindi facilmente attaccabile da batteri. Molte malattie respiratorie sono proprio dovute ad un’infezione virale o batterica. Quando misurare la pressione arteriosa durante il giorno?
Quando misurare la pressione arteriosa durante il giorno?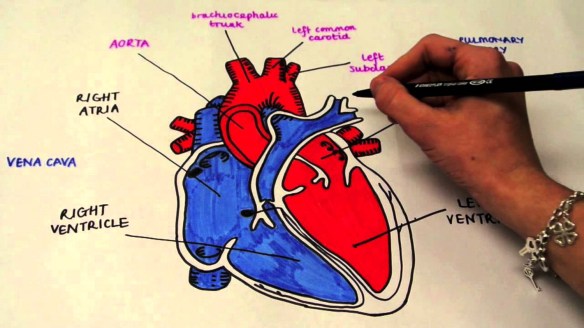 Le più diffuse patologie che riguardano la valvola mitralica (quella che collega atrio e ventricolo sinistri), sono la stenosi (restringimento) o l’insufficienza (perdita). Per capire quali siano le conseguenze delle due situazioni, occorre ricostruire il percorso effettuato dal sangue. Questo giunge al cuore attraverso il circolo polmonare dove il sangue si è arricchito di ossigeno, proprio attraverso la valvola mitrale che, quando è aperta, consente il flusso dall’atrio sinistro al ventricolo sinistro. Richiudendosi, la valvola impedisce che il sangue torni indietro, dal ventricolo all’atrio.
Le più diffuse patologie che riguardano la valvola mitralica (quella che collega atrio e ventricolo sinistri), sono la stenosi (restringimento) o l’insufficienza (perdita). Per capire quali siano le conseguenze delle due situazioni, occorre ricostruire il percorso effettuato dal sangue. Questo giunge al cuore attraverso il circolo polmonare dove il sangue si è arricchito di ossigeno, proprio attraverso la valvola mitrale che, quando è aperta, consente il flusso dall’atrio sinistro al ventricolo sinistro. Richiudendosi, la valvola impedisce che il sangue torni indietro, dal ventricolo all’atrio.