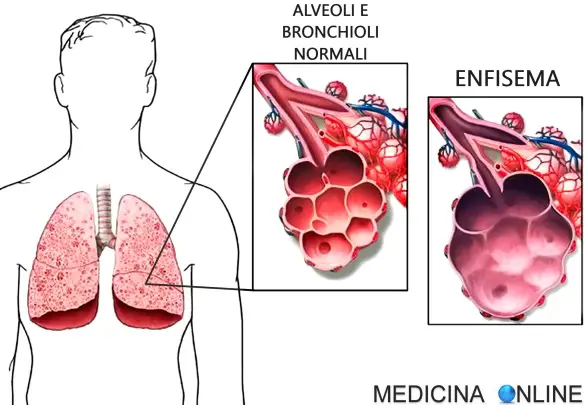
 Con “enfisema polmonare” o, semplicemente “enfisema” (in inglese emphysema o pulmonary emphysema) si indica una grave patologia che interessa i polmoni, associata a deterioramento anatomico-funzionale degli alveoli polmonari e dei bronchioli terminali e classificata tra le malattie di tipo polmonare ostruttivo (BPCO). L’enfisema polmonare rappresenta uno stato morboso cronico e solitamente bilaterale (colpisce cioè entrambi i polmoni).
Con “enfisema polmonare” o, semplicemente “enfisema” (in inglese emphysema o pulmonary emphysema) si indica una grave patologia che interessa i polmoni, associata a deterioramento anatomico-funzionale degli alveoli polmonari e dei bronchioli terminali e classificata tra le malattie di tipo polmonare ostruttivo (BPCO). L’enfisema polmonare rappresenta uno stato morboso cronico e solitamente bilaterale (colpisce cioè entrambi i polmoni).
L’enfisema è caratterizzato da:
- dilatazione degli spazi aerei a valle dei bronchioli terminali;
- distruzione delle loro pareti;
- assenza di evidente fibrosi;
- aumento della quota di aria.
Dal momento che la funzione degli alveoli é quella di ossigenare il sangue e di eliminare la’anidride carbonica e che – in caso di enfisema polmonare – tali alveoli vengono danneggiati, vedono diminuita la loro elasticità, si dilatano e si atrofizzano, è facile intuire come essi perdano la loro capacità funzionale e quindi tutta la funzione respiratoria ne risenta negativamente.
Leggi anche: Alveoli polmonari: cosa sono e che funzioni svolgono?
Etimologia
Il termine “enfisema” deriva dal greco antico ἐμφύσημα, che significa ‘inflazione, rigonfiamento’ (con riferimento ad un polmone gonfiato da spazi pieni d’aria, tipico effetto dell’enfisema), a sua volta derivato da ἐμφυσάω, che significa ‘soffiare, gonfiare’, composto da ἐν, che significa “in”, e φυσᾶ, che significa “vento, esplosione”.
Cenni storici
I termini enfisema e bronchite cronica furono formalmente definiti alla fine degli anni ’50 del secolo scorso, anche se le patologie erano già note precedentemente. René Laennec, il medico che ha inventato lo stetoscopio, ha usato il termine enfisema nel 1837 nel suo libro A Treatise on the Diseases of the Chest and of Mediate Auscultation per descrivere i polmoni che non collassavano quando apriva il torace durante un’autopsia: egli notò che le strutture polmonari non collassavano come al solito perché erano piene d’aria con le vie aeree erano piene di muco. Le prime descrizioni di probabile enfisema sono state nel 1679 ad opera di T. Bonet (che parla di una condizione di “polmoni voluminosi”) e nel 1769 grazie agli studi dell’italiano Giovanni Morgagni, che parla di “polmoni che erano turgidi e ripieni diaria”. Nel 1721 Ruysh fece i primi disegni anatomici di enfisema. A queste seguirono le illustrazioni di Matthew Baillie nel 1789 e le descrizioni della natura distruttiva della condizione.
Quanto è diffuso l’enfisema polmonare?
L’enfisema interessa nel mondo circa 210 milioni di persone e causa la morte, ogni anno, di 3 milioni di individui. Un tempo, era più diffuso tra gli uomini, perché quest’ultimi fumavano più delle donne (essendo il fumo di sigaretta uno delle principali cause di enfisema) e praticavano lavori più a rischio di inalare sostanze tossiche. Oggi, invece, le cose sono cambiate e, considerato l’elevato numero di fumatrici e di donne che svolgono lavori un tempo considerati “maschili”, donne e uomini si ammalano di enfisema più o meno con la stessa frequenza.
Leggi anche: Apparato respiratorio: anatomia in sintesi, struttura e funzioni
Classificazione
Si possono distinguere quattro tipi di enfisema: centroacinoso, panacinoso, parasettale ed irregolare.
- Enfisema centroacinoso. L’enfisema centroacinoso ha una frequenza maggiore rispetto alla seconda, rappresentando il 95% dei casi. La caratteristica di questo tipo di enfisema è legata al modo in cui sono coinvolti i lobuli polmonari. Sono interessate, infatti, le parti centrali degli acini più vicine ai bronchioli terminali, formate dai bronchioli respiratori, mentre gli alveoli distali non sono coinvolti. Si determina così la coesistenza di spazi aerei normali e di quelli con enfisema nello stesso lobulo. Le lesioni che appaiono più frequentemente, e che sono anche quelle più gravi, riguardano i lobi superiori. Questo tipo di enfisema colpisce maggiormente i forti fumatori e si associa spesso alla condizione di bronchite cronica (nel qual caso si parla di BPCO).
- Enfisema panacinoso. L’enfisema panacinoso è caratterizzato da un aumento di volume degli acini, a partire dai bronchioli respiratori fino agli alveoli terminali. Questa forma, a differenza di quella precedente, è più frequente nelle regioni inferiori e anteriori; solitamente è più grave alle basi. Si associa con una deficienza di alfa1-antitripsina (che svolge la funzione di anti-elastasi).
- Enfisema parasettale. L’enfisema parasettale interessa prevalentemente la parte distale dell’acino. Risulta più grave nella periferia dei lobuli, nelle zone vicine alla pleura e lungo i setti connettivali interlobulari. La caratteristica fondamentale è la presenza di molti spazi aerei dilatati.
- Enfisema irregolare. L’enfisema irregolare è chiamato così perché l’interessamento dell’acino avviene in maniera irregolare ed è solitamente associato a fenomeni di cicatrizzazione. È in genere asintomatico.
Leggi anche: Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
Altri tipi di enfisema polmonare
Sotto la voce enfisema polmonare è possibile in realtà includere anche stati morbosi in cui – al posto di un ampliamento degli spazi alveolari e di un deterioramento dei setti – si verifica un’iperdilatazione o un’atrofizzazione dei polmoni.
Si parla di iperdilatazione (o iperdistensione) in presenza di un incameramento d’aria abnorme e in zone inadeguate dei polmoni; tale condizione si registra in caso di:
- Enfisema acuto, tipico di coloro che soffrono di asma.
- Enfisema bolloso, caratterizzato dalla formazione di bolle d’aria.
- Enfisema interstiziale, contraddistinto da un accumulo d’aria attorno ai lobuli e al di sotto della pleura (strato di rivestimento dei polmoni). È provocato generalmente da forti attacchi di tosse.
Si parla invece di atrofizzazione dei polmoni nel caso del cosiddetto enfisema polmonare senile. Tale condizione è dovuta a un rimpicciolimento degli alveoli.
Leggi anche: Differenza tra inspirazione e espirazione: l’atto respiratorio
Cause e fattori di rischio di enfisema polmonare
La causa ed il fattore di rischio principale legati all’enfisema polmonare è il fumo di sigaretta ma anche l’esposizione ad sostanze chimiche che irritano le vie aeree: in particolare le sostanze inquinanti presenti nell’aria e le polveri di carbone e silice. In casi più rari, invece, l’enfisema polmonare è causato da fattori ereditari, che riguardano la carenza di una particolare proteina che protegge le strutture elastiche dei polmoni. Ci sono, poi, diversi fattori di rischio:
- essere di sesso maschile;
- essere dei forti fumatori (più di un pacchetto da 20 sigarette al giorno);
- avere un’età compresa tra i 40 e i 60 anni;
- esposizione al fumo passivo e/o terziario;
- esposizione lavorativa ai fumi o alle polveri;
- esposizione all’inquinamento interno ed esterno;
- avere casi in famiglia di enfisema polmonare.
Leggi anche:
- Differenza tra fumo attivo, passivo e terziario
- Sostanze cancerogene e radioattive contenute nel fumo di sigaretta, pipa, sigaro
- Sostanze tossiche e irritanti contenute nel fumo di sigaretta, pipa e sigaro
Sintomi e segni di enfisema polmonare
Di solito il primo sintomo è la dispnea (ovvero la difficoltà di respiro), che inizia in modo insidioso, ma progressivo: all’inizio, compare solo sotto sforzo, poi, diventa manifesta anche a riposo.
In alcuni pazienti, il disturbo principale è la tosse o il respiro sibilante, interpretati come asma. Frequente è la perdita di peso, a volte così grave da far pensare alla presenza di una neoplasia maligna nascosta. L’unico indizio sicuro e presente in maniera costante è un rallentamento dell’espirazione forzata. Altri sintomi possono essere tachicardia e labbra e unghie cianotiche (bluastre) o grigiastre.
Leggi anche:
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Tumore al polmone in chi non fuma: da cosa viene causato?
Come si sviluppa la patologia?
La patogenesi delle due forme principali di enfisema (centroacinoso e panacinoso) non è ancora del tutto chiara. L’ipotesi più accreditata per spiegare la distruzione delle pareti alveolari sembrerebbe essere il meccanismo proteasi-antiproteasi. In base a questa teoria, la distruzione delle pareti degli alveoli sarebbe il risultato di uno squilibrio a livello polmonare tra il sistema di proteasi (in particolare l’elastasi) e quello delle antiproteasi. L’elastasi, prodotta dai neutrofili, è in grado di digerire il tessuto polmonare; tale fenomeno è però inibito dall’α1-antitripsina (principale antiproteasi umana, sintetizzata dal fegato). Inoltre, la stessa elastasi può provocare l’insorgenza di enfisema. Ciò avviene se vi sono bassi livelli di alfa1-antitripsina e se i neutrofili sono presenti in numero aumentato (in seguito ad infezioni, fumo di sigaretta, inalazione di inquinanti ambientali); in questa situazione il processo di distruzione del tessuto elastico diventa inarrestabile e si instaura l’enfisema. Indipendentemente dalle cause e dai meccanismi qui sopra esposti che la rendono possibile, la lesione essenziale dell’enfisema è la rottura dei setti interalveolari. In diretta conseguenza meccanica della rottura dei setti infatti, la forza elastica polmonare condiziona passivamente una serie di importanti modificazioni dell’architettura polmonare che sono direttamente responsabili delle alterazioni cliniche dell’enfisema. Queste modificazioni dell’architettura polmonare sono caratterizzate essenzialmente dalla formazione di raccolte aeree intraparenchimali la cui estensione eccede quella degli alveoli messi in comunicazione dalla rottura dei setti interalveolari ed è quindi accompagnata da un equivalente, parziale collasso/ipoventilazione delle aree parenchimali sane circostanti.
Leggi anche:
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Diagnosi di enfisema polmonare
È opportuno effettuare visite mediche regolari e, in ogni caso, contattare il proprio medico nel caso in cui si manifestino i primi sintomi che, troppo spesso, vengono erroneamente attribuiti all’invecchiamento o all’obesità: come sempre, una maggiore tempestività permette dei risultati migliori per quanto riguarda la guarigione. Il medico farà una diagnosi, dopo aver analizzato i sintomi, chiesto delle analisi del sangue ed effettuato degli esami specifici come, ad esempio, spirometrie, radiografie toraciche e TAC. È importante curarsi il prima possibile per evitare di incorrere in un aggravamento della condizione e complicazioni, come il collasso dei polmoni e disturbi cardiaci.
Leggi anche:
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
Cure e complicanze dell’enfisema polmonare
Le cure per l’enfisema polmonare sono rappresentate dai farmaci (come broncodilatatori per alleviare la tosse ed antibiotici nel caso di infezioni batteriche), dalla riabilitazione respiratoria e – nei casi più gravi – dal trapianto polmonare; per approfondire terapie e complicanze legate all’enfisema polmonare, leggi questo articolo: Enfisema polmonare: cure, complicazioni, quando chiamare il medico
Consigli
Il più importante consiglio per il paziente con enfisema polmonare, è quello di smettere di fumare immediatamente. A tal proposito vi invito a leggere questo articolo: Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
I migliori prodotti per il fumatore che vuole smettere di fumare
Qui di seguito trovate una lista di prodotti di varie marche, pensati per il fumatore che vuole smettere di fumare o che ha smesso da poco:
- Libro “È facile smettere di fumare se sai come farlo”: http://amzn.to/2yMgBMZ
- Capsule per alleviare la sindrome d’astinenza: http://amzn.to/2jaLsxs
- Gomme senza nicotina sostitutive del tabacco: http://amzn.to/2AKPGTW
- Sigarette finte per mantenere la gestualità: http://amzn.to/2yLNFom
- Sigaretta elettronica di alta qualità: https://amzn.to/3YPPldM
- Collutorio zero alcol: http://amzn.to/2ANPxD6
- Gomma da masticare per alito fresco: http://amzn.to/2BoB4x3
- Gomme contro l’alito cattivo: https://amzn.to/3PZ6JJk
- Collutorio alla menta per rinfrescare l’alito e combattere l’alito cattivo: http://amzn.to/2AOdeLC
- Spray per rinfrescare l’alito: https://amzn.to/3YOs3VH
- Carbone attivo in polvere per sbiancare i denti e rimuovere macchie: https://amzn.to/3YQmiXH
- Spray purificante per eliminare la puzza di fumo: http://amzn.to/2CJq4bl
Leggi anche:
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!

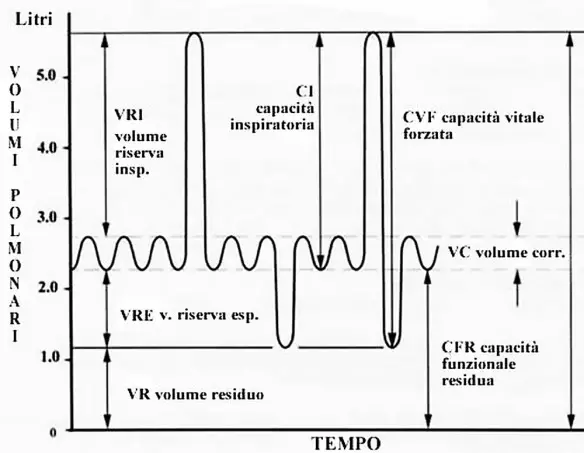 Sono molti i parametri che possono essere misurati durante un esame spirometrico, i più frequenti sono:
Sono molti i parametri che possono essere misurati durante un esame spirometrico, i più frequenti sono: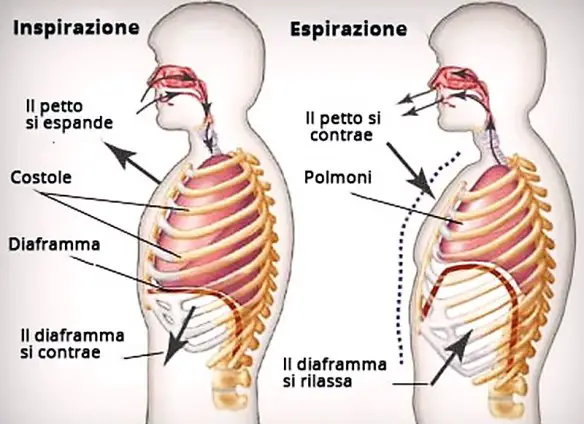 Un atto respiratorio è fondamentalmente costituito da:
Un atto respiratorio è fondamentalmente costituito da: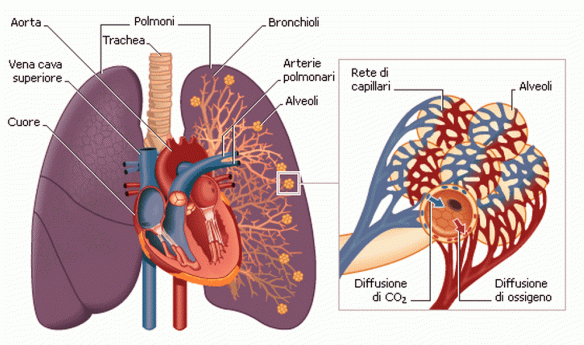 La ventilazione polmonare corrisponde al volume che entra o esce dal naso (o dalla bocca) ad ogni singolo atto respiratorio (è anche detto volume corrente e di media corrisponde a 0,5 l).
La ventilazione polmonare corrisponde al volume che entra o esce dal naso (o dalla bocca) ad ogni singolo atto respiratorio (è anche detto volume corrente e di media corrisponde a 0,5 l). L’apparato respiratorio è costituito da un gruppo di organi altamente specializzati che ha il principale – ma non esclusivo – compito di rifornire di ossigeno le cellule e di eliminare l’anidride carbonica prodotta dall’ossidazione delle sostanze organiche. Nell’uomo esso è costituito dalle vie aeree, dai due polmoni e dalla pleura interna ed esterna. Le vie aeree sono formate dal naso esterno (fosse nasali e cavità nasali), dalla faringe, dalla laringe, dalla trachea, dai bronchi e dai bronchioli. Il polmone destro, più voluminoso, è suddiviso in tre lobi, mentre il sinistro è suddiviso solo in due lobi per far spazio all’apice (punta) del cuore. L’inspirazione, l’espirazione e la breve pausa che si verifica fra i due movimenti costituiscono un atto respiratorio. Ogni atto respiratorio comporta una serie di cambiamenti nella gabbia toracica dove sono alloggiati i polmoni e nella posizione del diaframma, un muscolo piatto che separa il torace e l’addome.
L’apparato respiratorio è costituito da un gruppo di organi altamente specializzati che ha il principale – ma non esclusivo – compito di rifornire di ossigeno le cellule e di eliminare l’anidride carbonica prodotta dall’ossidazione delle sostanze organiche. Nell’uomo esso è costituito dalle vie aeree, dai due polmoni e dalla pleura interna ed esterna. Le vie aeree sono formate dal naso esterno (fosse nasali e cavità nasali), dalla faringe, dalla laringe, dalla trachea, dai bronchi e dai bronchioli. Il polmone destro, più voluminoso, è suddiviso in tre lobi, mentre il sinistro è suddiviso solo in due lobi per far spazio all’apice (punta) del cuore. L’inspirazione, l’espirazione e la breve pausa che si verifica fra i due movimenti costituiscono un atto respiratorio. Ogni atto respiratorio comporta una serie di cambiamenti nella gabbia toracica dove sono alloggiati i polmoni e nella posizione del diaframma, un muscolo piatto che separa il torace e l’addome. Chiunque dovrebbe smettere di fumare, e non domani o tra un mese:
Chiunque dovrebbe smettere di fumare, e non domani o tra un mese:  L’inspirazione e l’espirazione – grazie ai quali l’aria entra nel nostro corpo carica d’ossigeno ed esce carica di anidride carbonica – avvengono per effetto dell’espansione e della contrazione della gabbia toracica che avviene grazie ai vitali muscoli respiratori, che si dividono in primari (muscoli involontari, non sotto il controllo diretto della nostra volontà) e secondari o accessori (muscoli volontari, che possiamo controllare).
L’inspirazione e l’espirazione – grazie ai quali l’aria entra nel nostro corpo carica d’ossigeno ed esce carica di anidride carbonica – avvengono per effetto dell’espansione e della contrazione della gabbia toracica che avviene grazie ai vitali muscoli respiratori, che si dividono in primari (muscoli involontari, non sotto il controllo diretto della nostra volontà) e secondari o accessori (muscoli volontari, che possiamo controllare). Zanzare e mosche sono insetti particolarmente fastidiosi e possono anche essere veicolo di malattie, anche gravi, nell’uomo. Scopriamo oggi quali sono i motivi che li attraggono.
Zanzare e mosche sono insetti particolarmente fastidiosi e possono anche essere veicolo di malattie, anche gravi, nell’uomo. Scopriamo oggi quali sono i motivi che li attraggono.