 I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili: è quanto emerge dal 23° congresso mondiale della World association for sexual health. Gli organi erettili femminili (clitoride, piccole labbra, bulbi del vestibolo) e il pene maschile si trovano nella regione perineale anteriore superficiale. Le radici del pene e della clitoride sono ricoperte dai muscoli ischiocavernosi o muscoli dell’erezione, importanti per ottenere la rigidità e il mantenimento dell’erezione, perché la loro contrazione tonica involontaria spinge il sangue che contengono verso il corpo del pene e della clitoride, con un aumento della pressione nei corpi cavernosi che determina il passaggio dalla fase di erezione turgida alla fase rigida (inferiore nella clitoride perché i muscoli sono molto più sottili rispetto a quelli maschili).
I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili: è quanto emerge dal 23° congresso mondiale della World association for sexual health. Gli organi erettili femminili (clitoride, piccole labbra, bulbi del vestibolo) e il pene maschile si trovano nella regione perineale anteriore superficiale. Le radici del pene e della clitoride sono ricoperte dai muscoli ischiocavernosi o muscoli dell’erezione, importanti per ottenere la rigidità e il mantenimento dell’erezione, perché la loro contrazione tonica involontaria spinge il sangue che contengono verso il corpo del pene e della clitoride, con un aumento della pressione nei corpi cavernosi che determina il passaggio dalla fase di erezione turgida alla fase rigida (inferiore nella clitoride perché i muscoli sono molto più sottili rispetto a quelli maschili).
I muscoli ischiocavernosi, come tutti i muscoli perineali, sono muscoli striati, quindi si possono allenare con degli esercizi, che però vengono consigliati o prescritti solo in alcune terapie (è il caso di alcune disfunzioni sessuali, l’incontinenza urinaria, il prolasso vaginale, la vescica iperattiva, l’enuresi notturna, disturbi del pavimento pelvico) o dopo la gravidanza: i sessuologi li chiamano esercizi di Kegel, mentre in medicina, ginecologia, ostetricia e fisioterapia si parla di riabilitazione perineale (non pelvica).
Leggi anche:
- Esercizi di Kegel: allena il muscolo pubococcigeo per aumentare potenza sessuale ed eiaculazione
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
La contrazione dei muscoli ischiocavernosi è indispensabile per ottenere l’erezione completa e rigida, quindi visto la loro funzione sarebbe importante mantenerli sempre “in forma”. Purtroppo, i sessuologi si occupano più di terapia che di prevenzione e quindi non spiegano (o non sanno) che con il passare degli anni il tono muscolare può ridursi anche se non ci sono patologie. Ecco perché in educazione sessuale questi esercizi devono essere spiegati a tutti, adolescenti e adulti: solo con l’allenamento i muscoli perineali possono mantenere sempre un tono muscolare adeguato alla loro funzione per tutta la vita.
Nei maschi, gli esercizi di Kegel potrebbero prevenire la disfunzione erettile (non organica) ed essere utili per rilassarsi e imparare a controllare l’eiaculazione, e possono ridurre il periodo refrattario post-eiaculatorio che aumenta in ogni uomo con l’età, facilitando una seconda erezione dopo una prima eiaculazione. Inoltre, questi esercizi permettono di allenare anche il muscolo bulbocavernoso, quindi possono essere importanti anche per prevenire la riduzione della forza di espulsione del liquido seminale durante l’orgasmo, che avviene in tutti i maschi con il passare degli anni. Nelle femmine, questi esercizi possono essere utili per imparare a rilassarsi e a migliorare la vasocongestione della vulva, quindi aumentare l’intensità e la durata dell’orgasmo, inoltre possono facilitare l’orgasmo in donne che non lo avevano mai provato.
Integratori alimentari efficaci nel migliorare quantità di sperma, erezione e libido maschile e femminile
Qui di seguito trovate una lista completa di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di migliorare la prestazione sessuale sia maschile che femminile a qualsiasi età e trarre maggiore soddisfazione dal rapporto. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Ginseng coreano: http://amzn.to/2iZiZP1
- Ossido Nitrico: http://amzn.to/2iXspKA
- Arginina: http://amzn.to/2yc70Pv
- Citrullina: http://amzn.to/2ybVQtR
- Guaranà: http://amzn.to/2AXfXl9
- Tribulus Terrestris: http://amzn.to/2BEbSPl
- Muira Puama è questo: http://amzn.to/2jZ8cAM
- Fieno greco: http://amzn.to/2AVrdhJ
- Cordyceps Sinensis: http://amzn.to/2B6TTVK
Gli esercizi
La riabilitazione perineale per i fisioterapisti: per attivare o allenare i muscoli del perineo anteriore è meglio stare seduti su una sedia portando avanti le spalle, o supini con le gambe piegate, quindi fare 10 contrazioni, ognuna di 10 secondi, e rilasciare i muscoli, fare una pausa dopo ogni contrazione di 20 secondi (è importante il rilasciamento completo dei muscoli), si possono fare due volte al giorno (mattina e sera), per 2 mesi, poi una volta al giorno. Meglio iniziare in modo graduale, contraendo dapprima i muscoli per quattro o cinque secondi, per poi aumentare progressivamente il tempo di contrazione fino a 10 secondi.
Per l’Associazione italiana di ostetricia (Gruppo ostetriche italiane pavimento pelvico): mantenere ogni contrazione per tre o cinque secondi. Il tempo di rilassamento, poi, deve durare il doppio della contrazione. Ripetere l’esercizio dieci volte. Sul sito sono disponibili schede su come e quando fare gli esercizi e le figure anatomiche corrispondenti. Gli esercizi di Kegel non sono una terapia. Nelle donne, gli esercizi di Kegel sono importanti anche per prevenire il vaginismo, ma di questo argomento parlerò in un altro post.
Leggi anche:
- Sbagliata l’operazione al pene: 17enne denuncia il chirurgo
- Si fascia i genitali per sembrare donna: pene amputato
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Un mese senza guardare porno, ecco com’è andata e cosa ho imparato
- Se odi i gay, sei omosessuale: gli omofobi sono attratti dai gay
- Julio Iglesias dedica un brano al suo pene: “è il mio alleato, il mio amico fedele”
- Si spoglia, si taglia il pene ed inveisce contro i passanti
- L’auto grande è davvero il prolungamento di un pene piccolo?
- I 10 motivi per cui è stressante avere il pene, che le donne non possono capire
- Muore perché voleva avere un pene più grande
- Da oggi puoi usare la foto del tuo pene come password
- Alla guida con un pene di gomma e urina sintetica
- Sindrome del pene piccolo: quando si può parlare di patologia?
- Lunghezza media pene a 15 anni: quando il pene raggiunge la massima lunghezza possibile?
- Storia e psicologia della masturbazione
- Com’è fatta e come funziona una protesi peniena idraulica
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Contrazioni vaginali durante l’orgasmo femminile [VIDEO] Attenzione: immagini sessualmente esplicite
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché i calci e gli urti sui testicoli fanno così male?
- Perché lo scroto che contiene i testicoli è così rugoso?
- Quanto a lungo può durare una erezione del pene?
- Non riesco a trovare il punto G: come fare?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Sintomi di eccitazione sessuale femminile e maschile
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Ecco i seni che piacciono di più agli uomini
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Masturbazione maschile: 10 cose che le donne non sanno
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Come capire se soffro di masturbazione compulsiva?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Micropene: quanto misura, complicazioni, c’è una cura?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Cosa accade e cosa si prova quando si frattura il pene?
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- La masturbazione fa bene o fa male?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

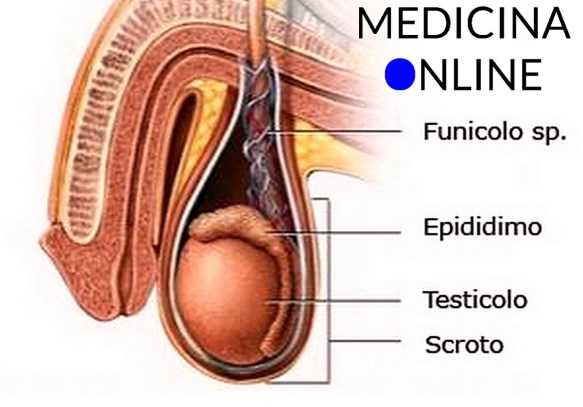 Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi.
Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi.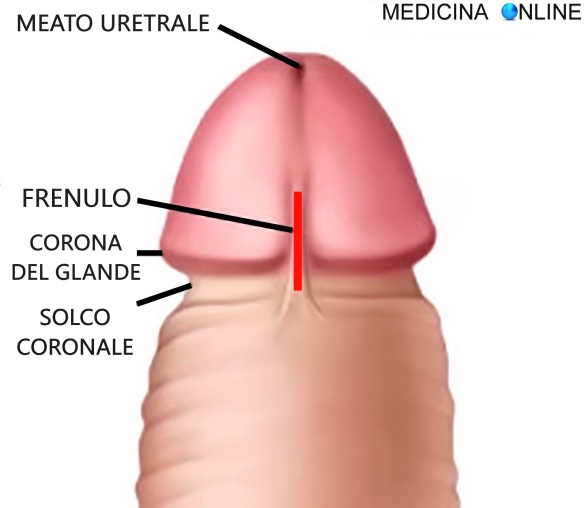 Un “frenulo” (in inglese “frenulum“) in anatomia è un tessuto che collega due o più parti anatomiche, permettendone la trattenuta ed anche, in alcuni casi, il movimento. Esempi di frenuli sono: frenulo labiale, linguale, del pene, del clitoride, del velo midollare superiore.
Un “frenulo” (in inglese “frenulum“) in anatomia è un tessuto che collega due o più parti anatomiche, permettendone la trattenuta ed anche, in alcuni casi, il movimento. Esempi di frenuli sono: frenulo labiale, linguale, del pene, del clitoride, del velo midollare superiore. Può un pene sporco di sperma, penetrando in vagina o anche solo massaggiando la zona esterna degli organi genitali femminili, determinare l’avvio di una gravidanza? Certamente si. Anche se le possibilità di rimanere incinta sono più basse rispetto ad una eiaculazione avvenuta direttamente all’interno della vagina, la penetrazione di un pene sporco di sperma può comunque veicolare il liquido seminale all’interno del canale vaginale, anche se lo sperma è stato emesso ore prima, poiché grazie al plasma seminale in cui sono immersi, gli spermatozoi riescono a sopravvivere a lungo nell’ambiente dopo l’eiaculazione. Stesso discorso vale se un profilattico ha tracce di sperma sul lato che entra a contatto coi genitali femminili. Per questo motivo – per evitare gravidanze indesiderate – dopo una eiaculazione, è bene sempre lavarsi bene il pene, oltre ad usare un profilattico nuovo ad ogni nuova eiaculazione.
Può un pene sporco di sperma, penetrando in vagina o anche solo massaggiando la zona esterna degli organi genitali femminili, determinare l’avvio di una gravidanza? Certamente si. Anche se le possibilità di rimanere incinta sono più basse rispetto ad una eiaculazione avvenuta direttamente all’interno della vagina, la penetrazione di un pene sporco di sperma può comunque veicolare il liquido seminale all’interno del canale vaginale, anche se lo sperma è stato emesso ore prima, poiché grazie al plasma seminale in cui sono immersi, gli spermatozoi riescono a sopravvivere a lungo nell’ambiente dopo l’eiaculazione. Stesso discorso vale se un profilattico ha tracce di sperma sul lato che entra a contatto coi genitali femminili. Per questo motivo – per evitare gravidanze indesiderate – dopo una eiaculazione, è bene sempre lavarsi bene il pene, oltre ad usare un profilattico nuovo ad ogni nuova eiaculazione. Quando si pensa al narcisismo patologico spesso, quasi tutti noi associamo la manipolazione affettiva al partner maschile e ci riferiamo alla donna come vittima del rapporto malsano, ma ciò non è sempre detto: in alcuni casi l’abusante è lei ed innesca meccaniche di manipolazione altrettanto perverse e tossiche, similarmente a quando la manipolazione sia effettuata da un uomo. Relazionarsi con una donna narcisista in modo patologico è spesso molto complicato, almeno quanto lo è vivere con a un uomo narciso.
Quando si pensa al narcisismo patologico spesso, quasi tutti noi associamo la manipolazione affettiva al partner maschile e ci riferiamo alla donna come vittima del rapporto malsano, ma ciò non è sempre detto: in alcuni casi l’abusante è lei ed innesca meccaniche di manipolazione altrettanto perverse e tossiche, similarmente a quando la manipolazione sia effettuata da un uomo. Relazionarsi con una donna narcisista in modo patologico è spesso molto complicato, almeno quanto lo è vivere con a un uomo narciso.
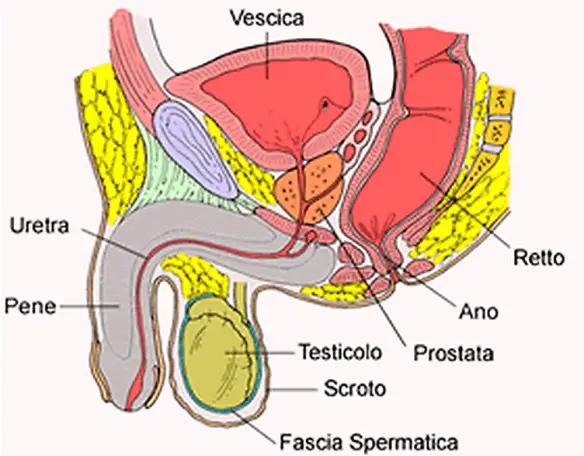 La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.
La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.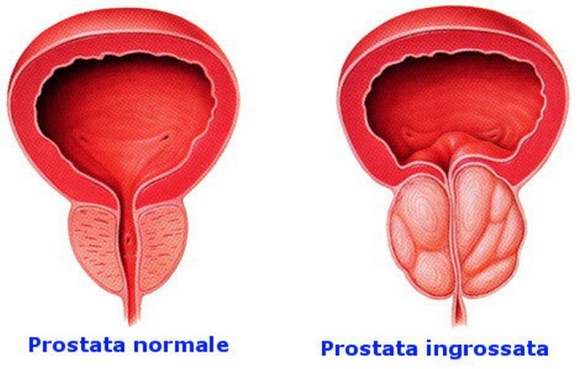 Con il termine “prostatite” (in inglese “prostatitis“) si intende l’infiammazione della prostata, ghiandola maschile che si trova sotto la vescica e annovera tra le sue funzioni la produzione di liquido seminale. Si stima che la prostatite colpisca fino al 14% della popolazione maschile, indipendentemente da età ed etnia.
Con il termine “prostatite” (in inglese “prostatitis“) si intende l’infiammazione della prostata, ghiandola maschile che si trova sotto la vescica e annovera tra le sue funzioni la produzione di liquido seminale. Si stima che la prostatite colpisca fino al 14% della popolazione maschile, indipendentemente da età ed etnia.