 Con “ipoplasia” (in inglese “hypoplasia“) in medicina si intende uno sviluppo anormale (incompleto) di un organo o di un tessuto. Il suo opposto si chiama iperplasia, mentre invece con aplasia (in inglese “aplasiasia”) intende la mancanza totale di sviluppo di un organo o di un tessuto. Una ipoplasia è causata da una diminuzione del numero di cellule di grandezza normale che compongono il tessuto, mentre una ipotrofia è causata da una diminuzione delle dimensioni delle cellule in presenza di un loro numero normale. Per approfondire, leggi anche: Differenza tra ipertrofia ed iperplasia con esempi
Con “ipoplasia” (in inglese “hypoplasia“) in medicina si intende uno sviluppo anormale (incompleto) di un organo o di un tessuto. Il suo opposto si chiama iperplasia, mentre invece con aplasia (in inglese “aplasiasia”) intende la mancanza totale di sviluppo di un organo o di un tessuto. Una ipoplasia è causata da una diminuzione del numero di cellule di grandezza normale che compongono il tessuto, mentre una ipotrofia è causata da una diminuzione delle dimensioni delle cellule in presenza di un loro numero normale. Per approfondire, leggi anche: Differenza tra ipertrofia ed iperplasia con esempi
Ipoplasia polmonare
Con “ipoplasia polmonare” (in inglese “pulmonary hypoplasia”) in medicina si indica un tipo specifico di ipoplasia caratterizzato da uno sviluppo incompleto dei polmoni, con conseguente numero o dimensioni anormalmente bassi di segmenti o alveoli broncopolmonari. E’ una malformazione congenita, cioè già presente alla nascita, e si verifica più spesso ad altre anomalie fetali che interferiscono con il normale sviluppo dei polmoni. Una ipoplasia polmonare può essere:
- secondaria: quando dipende da altre condizioni o patologie (ad esempio altre malformazioni);
- primitiva o primaria: quando non dipende da altre condizioni o patologie.
Cenni storici
Maude Abbott documentò l’ipoplasia polmonare nel 1908. Nel 1915, Abbott e J. C. Meakins mostrarono che l’ipoplasia polmonare faceva parte della diagnosi differenziale di destrocardia. Nel 1920, decenni prima dell’avvento dell’imaging prenatale, la presenza di ipoplasia polmonare fu presa come prova che le ernie diaframmatiche nei bambini erano congenite, non acquisite.
Epidemiologia
L’incidenza dell’ipoplasia polmonare varia da 9 a 11 per 10.000 nascite vive e 14 per 10.000 nascite totali. L’ipoplasia polmonare è una causa relativamente comune di morte neonatale. È anche una scoperta comune nei nati morti, sebbene non sia considerata una causa di decesso. L’ipoplasia polmonare primaria (idiopatica) è rara e di solito non associata ad altre anomalie materne o fetali.
Cause
Le cause dell’ipoplasia polmonare secondaria comprendono un’ampia varietà di malformazioni congenite e altre condizioni di cui l’ipoplasia polmonare è una complicanza. Questi includono:
- ernia diaframmatica congenita,
- malformazione adenomatoide cistica congenita,
- idronefrosi fetale,
- sindrome da regressione caudale,
- tumore mediastinico;
- teratoma sacrococcigeo con una grande componente all’interno del feto.
Grandi masse del collo (come il teratoma cervicale) possono anche causare ipoplasia polmonare, presumibilmente interferendo con la capacità del feto di riempire i suoi polmoni. Le idrope fetali possono essere una causa o – al contrario – una complicazione. L’ipoplasia polmonare è associata a oligoidramnios attraverso molteplici meccanismi. Entrambe le condizioni possono derivare dal blocco della vescica urinaria. Il blocco impedisce lo svuotamento della vescica e la vescica diventa molto grande e piena. Il grande volume della vescica piena interferisce con il normale sviluppo di altri organi, compresi i polmoni. La pressione all’interno della vescica diventa anormalmente alta, causando una funzione anormale nei reni, quindi una pressione anormalmente alta nel sistema vascolare che entra nei reni: questa alta pressione interferisce anche con il normale sviluppo di altri organi. L’ipoplasia polmonare è associata a destrocardia in quanto entrambe le condizioni possono derivare da errori precoci di sviluppo, con conseguenti disturbi cardiaci congeniti. In alcuni casi la malattia ha cause genetiche.
Trasmissione
La trasmissione genetica di questa patologia avviene con modalità autosomiche recessive. Una malattia è detta a trasmissione autosomica recessiva quando l’allele alterato deve essere presente in coppia (omozigosi), cioè sono necessarie due copie dell’allele difettoso per far sì che la malattia si esprima, a prescindere dal sesso. Non basta un solo genitore portatore sano o malato, bensì entrambi i genitori devono essere portatori sani o malati. Il fenotipo quindi si esprime quando nel genotipo dell’individuo sono presenti entrambi gli alleli responsabili, fatto che spiega l’alta probabilità di sviluppare malattie genetiche in caso di incesto. Quindi:
- un individuo che possegga entrambi gli alleli alterati: è portatore ed è malato;
- un individuo che possegga solo un allele alterato: è portatore ma è sano;
- un individuo che non possegga nessun allele alterato: NON è portatore ed è sano.
Essere portatore sano vuol dire quindi NON avere la patologia ma possedere nel proprio genotipo un allele mutato, che può essere trasmesso alle generazioni successive.
Dalla combinazione delle possibili condizioni di genitori sani, malati e portatori sani, deriva la distribuzione probabilità che la malattia sia trasmessa ai figli:
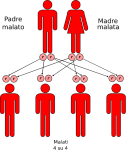
- genitori malato-malato: la probabilità che il figlio/a nasca malato è del 100%;
- genitori sano-malato: la probabilità che il figlio/a nasca portatore sano è del 100%;
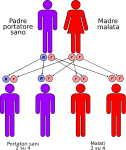
- genitori malato-portatore sano: la probabilità che il figlio/a nasca malato è del 50% e del 50% che nasca portatore sano;
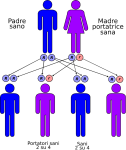
- genitori sano-portatore sano: la probabilità che il figlio/a nasca sano è del 50% e del 50% che nasca portatore sano;
- genitori portatore-portatore: la probabilità che il figlio/a nasca portatore sano è del 50% mentre è del 25% che nasca sano o malato.
Se nessuno dei genitori ha un allele mutato, non c’è ovviamente alcuna trasmissione autosomica recessiva ed i figli saranno tutti sani e NON portatori dell’allele mutato.
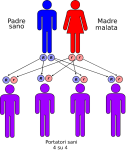
Nell’immagine che segue, è raffigurata la tipica situazione in cui entrambi i genitori sono sani ma portatori dell’allele mutato:
- un figlio su quattro avrà entrambi gli alleli alterati e sarà malato ed ovviamente portatore;
- due figli su quattro avranno un allele normale ed uno alterato e saranno sani ma anche portatori;
- un figlio su quattro avrà entrambi gli alleli normali e sarà sano e NON portatore.

Le altre quattro situazioni possibili sono raffigurate nelle seguenti immagini:
Sintomi e segni
L’ipoplasia polmonare di solito si presenta con difficoltà respiratoria neonatale di intensità variabile. In rari casi può essere asintomatica e passare inosservata fino a tardi nell’infanzia o nell’adolescenza.
Diagnosi
Il dubbio diagnostico è clinico e trova conferma nelle indagini radiografiche del torace.
Diagnosi prenatale
La diagnosi dell’ipoplasia polmonare prenatale si serve della diagnostica per immagini, di solito ecografia o risonanza magnetica.
Prognosi
L’entità dell’ipoplasia è un fattore prognostico molto importante. Uno studio su 147 feti (49 normali, 98 con anomalie) ha scoperto che una semplice misurazione, il rapporto tra lunghezza del torace e lunghezza del tronco (torso), era un utile predittore di difficoltà respiratoria postnatale. In uno studio su 23 feti, le sottili differenze osservate nella risonanza magnetica dei polmoni erano informative. In uno studio su 29 feti con sospetta ipoplasia polmonare, il gruppo che ha risposto all’ossigenazione materna ha avuto un esito più favorevole.
Terapia
Spesso, un bambino ad alto rischio di ipoplasia polmonare avrà un parto pianificato in un ospedale specializzato con un’unità di terapia intensiva neonatale attrezzata. Il bambino può richiedere una rianimazione e una terapia avanzate immediate. Potrebbe essere necessario un parto anticipato per salvare il feto da una condizione di base che causa ipoplasia polmonare. Tuttavia, l’ipoplasia polmonare aumenta i rischi associati alla nascita pretermine, perché una volta partorito il bambino richiede un’adeguata capacità polmonare per sostenere la vita. La decisione include un’attenta valutazione della misura in cui un ritardo nel parto può aumentare o diminuire l’ipoplasia polmonare. È una scelta tra gestione in attesa e gestione attiva. Un esempio è la malformazione adenomatoide cistica congenita con idrope; imminente insufficienza cardiaca può richiedere un parto prematuro. Gravi oligoidramnios di esordio precoce e di lunga durata, come possono verificarsi con la rottura prematura precoce delle membrane, possono causare ipoplasia sempre più grave; se il parto viene posticipato di molte settimane, l’ipoplasia polmonare può diventare così grave da provocare la morte neonatale. Dopo il parto, i bambini più colpiti avranno bisogno di ossigeno supplementare. Alcuni bambini gravemente colpiti possono essere salvati con l’ossigenazione extracorporea della membrana (ECMO) o con la ventilazione oscillatoria ad alta frequenza.
Chirurgia fetale
In casi eccezionali, la terapia fetale può includere la chirurgia fetale. Un caso clinico del 1992 di un bambino con un teratoma sacrococcigeo (SCT) riportava che esso aveva ostruito l’uscita della vescica urinaria causando la rottura della vescica in utero e riempiendo l’addome del bambino con l’urina (una forma di ascite). Il risultato è stato buono. Il bambino aveva reni e polmoni normali, portando gli autori a concludere che l’ostruzione si è verificata alla fine della gravidanza e a suggerire che la rottura potrebbe aver protetto il bambino dalle solite complicazioni di tale ostruzione. Successivamente a questo episodio, è stato tentato l’uso di una procedura di shunt vesicoamniotico (VASP), con scarso successo.
Leggi anche:
- Aplasia polmonare: cause, sintomi, diagnosi, terapie
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Croup spasmodico (laringite spastica): cause, sintomi, terapie
- Croup virale e batterico: cause, fattori di rischio, patogenesi
- Croup virale e batterico: sintomi, segni, classificazione della gravità
- Croup virale e batterico: diagnosi, esami, aspetti clinici
- Croup virale e batterico: terapia, complicanze, ricovero in ospedale, prognosi
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Differenza tra croup e pseudocroup
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Sindrome da aspirazione di meconio: cause, fattori di rischio, patogenesi
- Sindrome da aspirazione di meconio: sintomi, segni, fisiopatologia
- Sindrome da aspirazione di meconio: diagnosi, esami, gravità
- Sindrome da aspirazione di meconio: terapia, complicanze, prognosi, mortalità
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Sindrome da distress respiratorio del neonato: cause, fattori di rischio, fisiopatologia
- Sindrome da distress respiratorio del neonato: sintomi, segni, gravità
- Sindrome da distress respiratorio del neonato: diagnosi, esami
- Sindrome da distress respiratorio del neonato: terapia, complicanze
- Sindrome da distress respiratorio del neonato: prevenzione, prognosi, mortalità
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Infezione da virus respiratorio sinciziale: cause, trasmissione, incubazione fisiopatologia
- Infezione da virus respiratorio sinciziale: sintomi, segni, gravità
- Infezione da virus respiratorio sinciziale: esami e diagnosi
- Infezione da virus respiratorio sinciziale: trattamento, precauzioni, reinfezione dopo guarigione
- Infezione da virus respiratorio sinciziale: prevenzione, prognosi, complicanze
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Epiglottide: anatomia, funzioni, infiammata, immagini
- Epiglottite (epiglottide infiammata): sintomi, diagnosi, terapia
- Epiglottite (sopraglottite): cause, fattori di rischio, fisiopatologia
- Epiglottite (sopraglottite): sintomi e segni in bambini e adulti
- Epiglottite (sopraglottite): diagnosi, esami, laringoscopia
- Epiglottite (sopraglottite): terapia, complicanze, ricovero in ospedale, prognosi
- Glottide: anatomia, funzioni, infiammata, tumore, immagini
- Differenza tra glottide ed epiglottide
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Ugola gonfia ed infiammata (uvulite): cause, sintomi e terapie
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Tumore del polmone: epidemiologia, cause, fattori di rischio
- Tumore del polmone: classificazione, anatomia patologica
- Tumore del polmone: fisiopatologia
- Tumore del polmone: sintomi e segni della presenza del tumore primario
- Tumore del polmone: sintomi e segni della presenza di metastasi
- Tumore del polmone: diagnosi, anamnesi, esame obiettivo, esami
- Tumore del polmone: stadiazione TNM, operabilità, resecabilità
- Tumore del polmone: terapia chirurgica, procedure, mortalità intraoperatoria
- Tumore del polmone: radioterapia, chemioterapia, radiologia interventistica
- Tumore del polmone: prognosi, mortalità, sopravvivenza
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore al polmone: quali sono i sintomi e quando andare dal medico
- Tumore al polmone operabile ed inoperabile: stadiazione
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Che differenza c’è tra tumore benigno o maligno, neoplasia, cancro?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Soffocamento da cibo, liquidi, saliva in bimbi e adulti: cosa fare?
- Soffocamento: come fare la manovra di Heimlich in bimbi e adulti
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Apnea ostruttiva del sonno: fisiologia, ipopnea, fasi REM e NREM
- Apnea ostruttiva del sonno: cause, fattori di rischio, fisiopatologia
- Apnea ostruttiva del sonno: sintomi e segni
- Apnea ostruttiva del sonno: diagnosi, esami, polisonnografia
- Apnea ostruttiva del sonno: terapia, chirurgia, consigli, igiene del sonno
- Apnea centrale nel sonno: cause, fattori di rischio, fisiopatologia
- Apnea centrale nel sonno: sintomi, segni, diagnosi, esami
- Apnea centrale nel sonno: cura, terapie, consigli, igiene del sonno
- Apnea mista nel sonno: cause e fattori di rischio
- Apnea mista nel sonno: fisiopatologia e conseguenze
- Apnea mista nel sonno: sintomi e segni
- Apnea mista nel sonno: diagnosi, esami, polisonnografia
- Apnea mista nel sonno: terapia, chirurgia, farmaci, consigli
- Sindrome obesità-ipoventilazione (sindrome di Pickwick): cause, sintomi, diagnosi, cure
- Differenza tra apnea ostruttiva, centrale e mista durante il sonno
- Differenza tra apnea ostruttiva del sonno ed apnea-ipopnea notturna
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Polmonite da ipersensibilità (alveolite allergica estrinseca): cause, sintomi, cure
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Componenti della respirazione: centri respiratori, muscoli, chemiocettori, nervi
- Complicanze respiratorie delle malattie neuromuscolari: anatomia patologica e fisiopatologia
- Complicanze respiratorie delle malattie neuromuscolari: sintomi, segni, diagnosi
- Complicanze respiratorie delle malattie neuromuscolari: trattamento, prognosi
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!