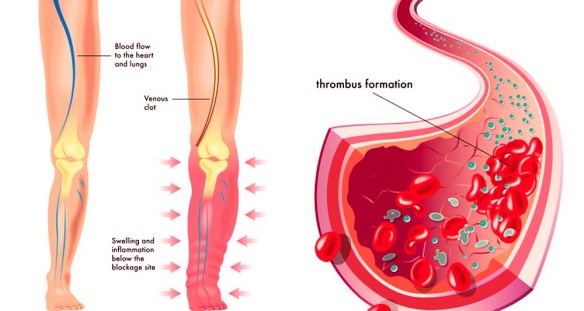
Una trombosi può causare ipossia
Ipossia
Con il termine “ipossia” si intende una condizione patologica determinata da una carenza di ossigeno. La carenza di ossigeno può essere: Continua a leggere


Una trombosi può causare ipossia
Con il termine “ipossia” si intende una condizione patologica determinata da una carenza di ossigeno. La carenza di ossigeno può essere: Continua a leggere
 Col termine “anemia” in campo medico si intende la riduzione patologica dell’emoglobina (Hb) al di sotto dei livelli di normalità, causata da varie condizioni e malattie. Tale riduzione determina una ridotta capacità del sangue di trasportare ossigeno, il che si traduce nei Continua a leggere
Col termine “anemia” in campo medico si intende la riduzione patologica dell’emoglobina (Hb) al di sotto dei livelli di normalità, causata da varie condizioni e malattie. Tale riduzione determina una ridotta capacità del sangue di trasportare ossigeno, il che si traduce nei Continua a leggere
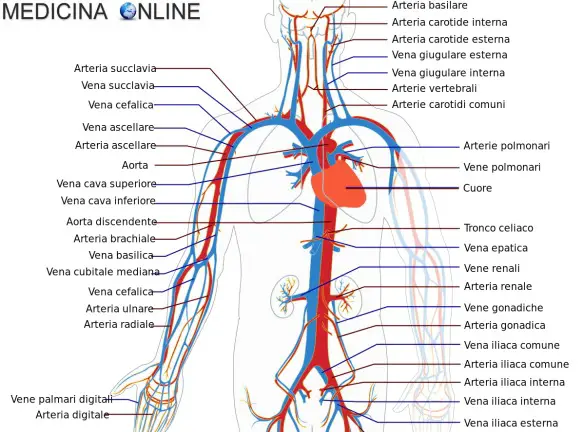 L’arteria succlavia origina dal tronco brachiocefalico a destra e direttamente dall’arco aortico a sinistra. I suoi rami collaterali più importanti sono: Continua a leggere
L’arteria succlavia origina dal tronco brachiocefalico a destra e direttamente dall’arco aortico a sinistra. I suoi rami collaterali più importanti sono: Continua a leggere
 In risposta a stimoli lesivi, la prima linea di difesa dell’organismo è l’infiammazione. Le prime modificazioni che si verificano per generarla sono a carico dei vasi sanguigni di calibro minore cioè arteriole, venule e capillari. Si può dire che gli eventi che avvengono a livello vascolare sono volti a spingere la migrazione di cellule del sistema immunitario verso il distretto interessato dall’infezione o dalla lesione, a questo fenomeno si associa la perdita di proteine plasmatiche che fuoriescono dalla circolazione sanguigna invadendo i tessuti extravascolari.
In risposta a stimoli lesivi, la prima linea di difesa dell’organismo è l’infiammazione. Le prime modificazioni che si verificano per generarla sono a carico dei vasi sanguigni di calibro minore cioè arteriole, venule e capillari. Si può dire che gli eventi che avvengono a livello vascolare sono volti a spingere la migrazione di cellule del sistema immunitario verso il distretto interessato dall’infezione o dalla lesione, a questo fenomeno si associa la perdita di proteine plasmatiche che fuoriescono dalla circolazione sanguigna invadendo i tessuti extravascolari.
La vasocostrizione con modificazioni di flusso è la prima manifestazione di un’infiammazione acuta. Generalmente è transitoria, incostante, dura da pochi secondi fino a qualche minuto e non è sempre presente. Interessa arteriole pre-capillari nelle immediate vicinanze della zona colpita e dipende dalla liberazione di sostanze vasocostrittrici di tipo catecolamminico (adrenalina, noradrenalina) e dalla serotonina.
Inizia con il rilascio degli sfinteri arteriolari ed è successivamente sostenuta dall’apertura di nuovi letti capillari e dalla chiusura degli shunt arterovenosi fisiologicamente attivi a riposo. La vasodilatazione aumenta la quantità di sangue che rifornisce il tessuto leso (iperemia) ed è potenziata dall’aumento della permeabilità vascolare associata (vedi sotto). L’innesco ed il mantenimento della vasodilatazione sono dovuti al rilascio di mediatori rapidi come l’istamina o le prostaglandine e successivamente di mediatori lenti come IFN-γ, TNF-α, IL-1β, LPS, PAF. Questi ultimi stimolano l’espressione della sintetasi inducibile dell’ossido nitrico (iNos) a livello dell’endotelio vascolare. Al contrario l’istamina attraverso un aumento delle concentrazioni di calcio intracellulare determina l’attivazione (rapida) della NO sintasi costitutiva. Entrambe le isoforme di quest’ultimo enzima sono poi responsabili della sintesi di monossido di azoto (NO), un potentissimo vasodilatatore, che agisce sul muscolo liscio vascolare provocandone il rilassamento attraverso la mediazione di una guanilato ciclasi NO-dipendente. Quest’ultima genera guanosina monofosfato ciclica (cGMP), che a sua volta regola la funzione di numerosi enzimi e componenti cellulari coinvolti nella contrazione del muscolo liscio vascolare:
L’aumento del calibro vascolare provoca:
L’aumento del drenaggio linfatico favorisce la presentazione antigenica.
Leggi anche:
Dopo la fuoriuscita di liquidi (essudazione) e di cellule (diapedesi) aumenta la viscosità del sangue, mentre diminuisce la velocità del flusso (stasi): nella zona infiammata i letti vascolari accolgono (come nelle fasi iniziali) più sangue della norma (iperemia), ma ciò è dovuto al rallentamento del circolo e al diminuito ritorno venoso (iperemia passiva) e non all’apertura di nuovi letti capillari (iperemia attiva). Le cause del diminuito ritorno venoso necessitano della compressione esercitata sulle venule da parte dell’edema, che ostacola così il passaggio di sangue provocando una riduzione della sua parte liquida ed un aumento relativo delle componenti solide.
Altro segno distintivo dell’Infiammazione acuta è l’aumento della Permeabilità vascolare a livello del microcircolo nell’area di lesione, dando luogo alla fuoriuscita di essudato, attraverso 5 meccanismi:
Inoltre, essendo principalmente a carico della componente capillare, il protrarsi del processo infiammatorio altera il normale equilibrio di scambi gassosi e idrici tra interstizio e microcircolo tale da produrre, insieme ad elementi di cui sopra e altri, la classica istolesività associata alla flogosi.
L’essudato è una miscela di liquidi plasmatici ricchi di proteine plasmatiche e/o cellule (per lo più infiammatori, come neutrofili e mononucleati, ma anche eritrociti), fuoriuscita dai vasi, per l’aumento della permeabilità capillare e iperemia attiva, ai tessuti o alle cavità sierose. Questo provoca edema infiammatorio. L’aumento della permeabilità è contemporaneo alla vasodilatazione che porta ad un aumento della massa di sangue presente e la pressione che esso esercita sulle pareti con aumento della permeabilità. L’aumento della pressione idrostatica e aumento della pressione colloido-osmotica determinano:
Leggi anche:
Le due categorie più importanti di leucociti coinvolte nel processo infiammatorio sono i granulociti neutrofili e i macrofagi (monociti nel flusso sanguigno), tuttavia, a seconda dello stimolo infiammatorio possono essere coinvolte altre classi di leucociti come i linfociti, i granulociti eosinofili e basofili o mastociti. Una funzione fondamentale dell’infiammazione è quella di permettere ai leucociti di giungere nella sede del danno e, quindi, di fagocitare agenti lesivi, uccidere batteri, degradare il tessuto necrotico e gli agenti estranei. Questo processo richiede l’attraversamento dell’endotelio vascolare delle venule post-capillari, che avviene in cinque fasi: la marginazione, il rotolamento, l’adesione, la diapedesi e la chemiotassi.
Normalmente il flusso sanguigno all’interno delle venule può essere descritto in modo approssimativo come composto di una colonna centrale in cui decorrono gli eritrociti e di uno spazio circostante prossimo alla parete endoteliale in cui decorrono prevalentemente leucociti di ogni tipo. La stasi ematica, una delle alterazioni che si verificano nel processo infiammatorio in conseguenza dell’aumento del calibro delle venule e dei letti capillari, favorisce la diminuzione di tensione delle pareti dei vasi sanguigni, ne consegue che molti più leucociti vengono confinati in prossimità dell’endotelio determinando quel fenomeno noto come marginazione. La stretta vicinanza con la parete endoteliale determina per i leucociti maggiori probabilità di adesione alla parete dell’endotelio qualora le cellule endoteliali e i leucociti stessi siano attivati da citochine. In tal caso i leucociti tendono a legarsi più volte ma in modo transitorio alle cellule endoteliali con legami deboli che vengono generalmente distrutti dal flusso sanguigno impedendo al leucocita l’adesione e facendolo rotolare lungo la parete del vaso (rotolamento). Il rotolamento dei leucociti è determinato da una classe di proteine di adesione note come selectine e dai loro ligandi specifici e complementari, espressi sia dall’endotelio che dai leucociti.
I leucociti esprimono L-selectina, i cui ligandi sulla superficie della membrana plasmatica delle cellule endoteliali sono GlyCam-1 (Glycosylation-dependent Cell adhesion molecule-1) e CD34. Le cellule endoteliali esprimono E-selectina e P-selectina, il cui ligando espresso dai leucociti è una proteina modificata con sialil-Lewis X. La P-selectina è conservata all’interno delle cellule endoteliali nei granuli chiamati corpi di Weibel-Palade e viene traslocata sul polo vasale membrana plasmatica sotto stimolazione da parte di istamina, trombina e fattore di attivazione delle piastrine (PAF). L’espressione delle altre selectine è mediata dalle citochine TNF (tumour necrosis factor) e IL-1, che vengono secrete prevalentemente dai macrofagi durante l’infiammazione. Il rotolamento dei leucociti li rallenta e permette la fase successiva, l’adesione, mediata da proteine eterodimeriche presenti sulla superficie leucocitaria note come integrine e dai loro ligandi sull’endotelio. Le integrine collocate sulla membrana dei leucociti si trovano normalmente in uno stato a bassa affinità. L’aumento dell’affinità di queste proteine avviene ad opera delle chemochine secrete anch’esse dai macrofagi e da altri leucociti durante il processo flogistico, che si legano ai proteoglicani dell’endotelio e quindi attivano le integrine dei leucociti. Le integrine più rappresentate sono LFA-1 e Mac-1 nei granulociti neutrofili, nei linfociti e nei monociti e VLA-4 nei granulociti eosinofili, monociti e linfociti. I loro ligandi sono rispettivamente ICAM-1 (inter-cellular adesion molecule-1) e VCAM-1 (vascular cell adhesion molecule-1), la cui espressione è stimolata ancora una volta da TNF e IL-1.
L’interazione tra integrine e i loro ligandi permette l’adesione dei leucociti alla parete endoteliale. Una volta adesi all’endotelio i leucociti sono attirati verso la sede d’infezione dal gradiente di concentrazione delle chemochine, prodotte da altre cellule mediatrici della risposta infiammatoria. Prima di giungere in sede, però, devono migrare attraverso l’endotelio e la sua lamina basale tramite un processo che prende il nome di diapedesi e che si verifica prevalentemente nelle venule. I leucociti migrano attraverso l’endotelio a livello delle giunzioni intercellulari tra cellule endoteliali che durante il processo flogistico risultano generalmente allargate a causa della retrazione delle cellule endoteliali indotta da istamina e ossido d’azoto oppure per danno diretto dell’endotelio. La migrazione avviene tramite diverse molecole di adesione, tra cui una delle più note è PECAM-1, espressa sia sulle giunzioni intercellulari dell’endotelio che sui leucociti. La membrana basale viene attraversata mediante la secrezione di collagenasi, che la degrada. Giunti nello spazio extracellulare migrano verso la sede di lesione seguendo il gradiente di concentrazione delle chemochine (chemiotassi) e facendosi strada attraverso la matrice extracellulare mediante legami con i proteoglicani.
Le chemochine sono un gruppo eterogeneo di molecole esogene ed endogene che attirano i leucociti. Tra le esogene vi sono ad esempio il lipopolisaccaride (LPS) di molti batteri, peptidi contenenti l’amminoacido N-formilmetionina (presente solo nei batteri e nei mitocondri); tra le endogene alcune citochine (come IL-8), proteine del complemento, leucotriene B4. Queste molecole raggiungono il leucocita e si legano a specifici recettori sulla sua superficie, appartenenti generalmente ai GPCR (recettori accoppiati a proteine G) i quali attraverso diverse vie di segnalazione generano secondi messaggeri che convergono sulla proteina Rho e simili GTPasi (Rac, cdc42). Queste proteine G sono fondamentali per la polimerizzazione dell’actina G nei filamenti di actina F e siccome questa proteina è la principale responsabile assieme alla miosina del movimento cellulare dei leucociti, ne permettono la migrazione sino alla sede di lesione. Generalmente l’actina costituisce l’impalcatura dei filopodi e ne permette l’estensione nel senso di marcia del leucocita. I filopodi permettono la trazione anteriore, mentre la miosina si dispone posteriormente aiutando a trascinare il grosso della cellula in avanti.
I leucociti (neutrofili, basofili, eosinofili, monociti) seguono tutti le stesse modalità di migrazione; i neutrofili, però, avendo vita più breve, vanno incontro ad apoptosi o NETosi e scompaiono in 24-48h. I monociti si trasformano in macrofagi e hanno vita più lunga. Eccezioni: infezioni da pseudomonas, infezionivirali, reazioni allergiche.
I leucociti hanno diverse funzioni:
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
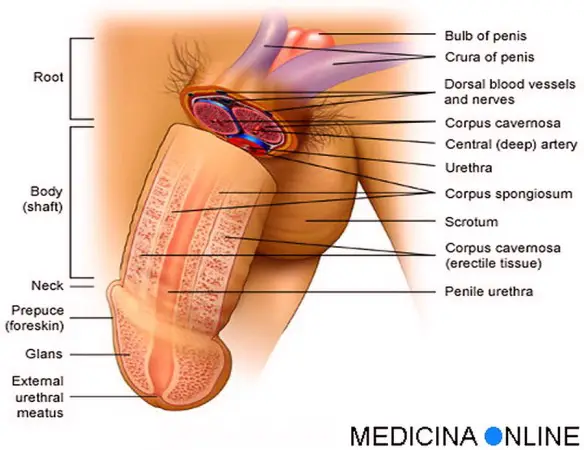 L’erezione del pene è alimentata dal flusso sanguigno. Il freddo è un vaso costrittore, cioè diminuisce il diametro dei vasi sanguigni, questo significa il freddo determina un minore afflusso di sangue al pene che a sua volta potrebbe diminuire di dimensioni. Inoltre il pene è ricco di cellule muscolari lisce che hanno l’importante compito di regolare la presenza di sangue all’interno delle cavità del tessuto erettile. In particolare:
L’erezione del pene è alimentata dal flusso sanguigno. Il freddo è un vaso costrittore, cioè diminuisce il diametro dei vasi sanguigni, questo significa il freddo determina un minore afflusso di sangue al pene che a sua volta potrebbe diminuire di dimensioni. Inoltre il pene è ricco di cellule muscolari lisce che hanno l’importante compito di regolare la presenza di sangue all’interno delle cavità del tessuto erettile. In particolare:
Le cellule muscolari lisce si contraggono ad opera di segnali nervosi o mediatori chimici. Questi segnali vengono prodotti in seguito a situazioni di vario genere, come ad esempio: emozioni, eccitazione, caldo, freddo, traumi, ecco il motivo per cui il pene può ritrarsi in alcune condizioni, per esempio appunto con il freddo od in caso di forti emozioni come ansia o paura.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
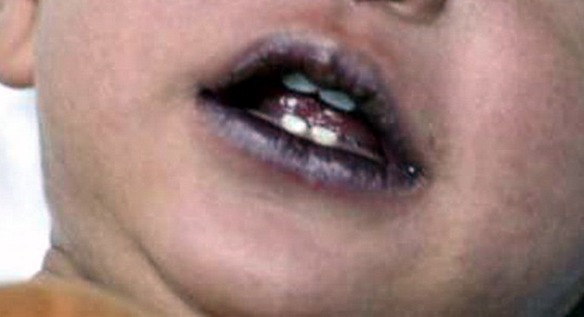
Bimbo con Tetralogia di Fallot
Il colorito blu delle labbra si verifica quando la cute labiale assume una colorazione bluastra. In linea generale, questo segno è causato da una carenza di ossigeno nel sangue o a temperature estremamente basse. Quando la cute diventa bluastra, si parla di cianosi. Più comunemente, le labbra blu sono causate da una carenza di ossigeno nel sangue (ipossiemia): questo può accadere quando ci si trova ad altitudini elevate o in caso di soffocamento. Tale sintomo può anche essere dovuto a condizioni croniche sottostanti, come malattie polmonari o difetti cardiaci cronici. La mancanza di ossigeno nel sangue, indipendentemente dalla causa, porta alla colorazione bluastra della cute specie a carico di mani, piedi e labbra.
Le labbra blu sono un segno che in alcuni casi può indicare la presenza di una grave condizione medica, che necessita di essere valutata prontamente dal medico.
IMPORTANTE: Qualora le labbra blu siano accompagnate da altri segni e sintomi di grave entità, come difficoltà respiratoria, dolore toracico irradiato al braccio sinistro, letargia, vertigini, febbre alta o svenimento, si consiglia di chiamare immediatamente il Numero Unico per le Emergenze 112 o di recarsi presso il pronto soccorso più vicino.
Leggi anche: Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
Il colorito blu delle labbra è esso stesso un sintomo (più correttamente, in medicina, si parla di “segno”) ed è generalmente causato da freddo intenso o da carenza di ossigeno nel sangue. In caso di colore bluastro delle labbra da carenza di ossigeno, le labbra blu potrebbero essere accompagnate da altri sintomi e segni, tra cui:
In alcuni casi, le labbra blu possono essere un sintomo di una condizione estremamente grave per la quale è necessaria una valutazione medica immediata. Si consiglia di chiamare il 118 o di recarsi presso il pronto soccorso più vicino in presenza di uno qualsiasi dei seguenti sintomi:
Leggi anche: Bocca secca ed asciutta da ansia, diabete, malattie del fegato: diagnosi e cure
Come accennato precedentemente, la carenza di ossigeno nel sangue è di solito la causa più comune di insorgenza di labbra blu, tuttavia anche alcune condizioni metereologiche ed ambientali possono provocare tale segno, in particolare negli adulti. Possono causare labbra blu:
La diminuzione dei livelli di ossigeno nel sangue (ipossiemia) è sicuramente la causa di labbra blu più pericolosa. L’ipossiemia può essere dovuta a una serie di condizioni sottostanti, tra cui:
Leggi anche: Insufficienza respiratoria acuta e cronica: cause e conseguenze
Anche altre condizioni e malattie che coinvolgono altri sistemi corporei possono diminuire i livelli di ossigeno nel sangue e causare e/o favorire l’insorgenza di labbra blu, tra cui:
Leggi anche: Asma bronchiale in bambini e adulti: cause, sintomi e cura
Condizioni che causano o favoriscono la comparsa di labbra blu e che richiedono immediato intervento medico, sono:
Leggi anche: Igiene orale: consigli e prodotti per pulire lingua, denti e bocca
Idealmente, le labbra di un bambino, di un neonato o di un lattante dovrebbero essere rosa. Oltre alle labbra, nessuna parte del corpo del bambino dovrebbe diventare blu o viola, poiché la cianosi potrebbe significare che il bimbo ha una quantità insufficiente di ossigeno nel sangue. La cianosi nei bimbi è causata spesso dall’esposizione a freddo intenso o da difetti cardiaci congeniti, ma altre cause possono includere convulsioni, shock settico e le malattie polmonari come l’asma o la polmonite. Detto questo è bene sapere che la cianosi non è sempre indice di patologia. In realtà, molti neonati e bambini piccoli normalmente sperimentano lievi macchie blu sulle mani e sui piedi. In termini medici si chiama come cianosi periferica: essa di solito si risolve nel corso del tempo e non deve destare preoccupazione. Le labbra blu nei bambini possono essere un’indicazione di una patologia o condizione pre-esistente, come ad esempio:
Se si nota che il bambino ha le labbra blu, specie se si associano dispnea (difficoltà a respirare), letargia o comunque un comportamento del bimbo diverso dall’usuale, andare rapidamente al pronto soccorso pediatrico del più vicino ospedale.
Per approfondire:
Come abbiamo visto, le labbra blu in alcuni casi possono indicare una condizione sottostante o una malattia di grave entità. Una celere valutazione medica può contribuire a identificare la causa del problema. Una volta diagnosticata la condizione o la malattia sottostanti, è essenziale che il paziente segua il piano di cura formulato dal medico. Questo ridurrà il rischio di insorgenza di potenziali complicazioni, tra cui:
Leggi anche:
Una volta che il paziente si rechi dal medico presentando delle labbra bluastre o violastre, saranno necessari vari step per poter capire la causa a monte che le determina, tra cui:
Non tutti gli esami sono necessari per raggiungere una diagnosi.
Leggi anche:
Le labbra blu possono essere causate da varie condizioni e patologie, quindi non esiste una cura unica che risolva la situazione in tutti i casi. La terapia deve essere organizzata in base alla causa a monte che ha determinato la comparsa di labbra blu. Ad esempio se le labbra blu sono determinate da freddo intenso, in genere basterà riscaldare l’ambiente per far tornare normali le labbra. Valori al saturimetro di SpO² compresi tra 90 e 95% indicano una parziale assenza dell’ossigeno (lieve ipossia, potenzialmente indice di patologia), mentre valori al di sotto del 90% non sono fisiologici ed indicano una severa deficienza di ossigeno (grave ipossia) che necessita di ossigenoterapia e di assistenza ventilatoria urgente per il bambino e l’adulto. Se presente una anemia da carenza di ferro, potrebbe essere necessaria la somministrazione di preparati a base di ferro ber via orale. In caso di asma bronchiale possono essere usati usati corticosteroidi inalatori, come il beclometasone, il budesonide o il flunisolide. Se presente una tetralogia di Fallot, sarà necessario un intervento chirurgico.
Qui di seguito trovate una lista di prodotti di varie marche per la cura ed il benessere della bocca e del viso, in grado di migliorare l’igiene orale, combattere l’alito cattivo, pulire la lingua dalla patina ed idratare le labbra:
Per approfondire:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
 Mal di testa e dolori acuti alla testa colpiscono 1 persona su 100 durante o appena concluso il rapporto sessuale. Il disturbo prende il nome di cefalea coitale, colpisce maggiormente il sesso maschile ed è spesso associato ad un aumento del dolore a mano che ci si avvicina all’orgasmo (cefalea orgasmica). L’incidenza è molto maggiore dell’1% in chi fa uso di cocaina e altre droghe eccitanti. Al momento dell’orgasmo solitamente il dolore tende apparentemente a sparire “coperto” dal forte piacere sessuale per poi ripresentarsi alcuni secondi dopo il termine dell’orgasmo. Il British Journal of Medical Practitioners classifica tale patologia come una forma di cefalea sessuale benigna. Si tratta di un malessere che difficilmente viene confessato al proprio medico, anche perché sono temporanei, ma che non dovrebbero essere sottovalutati.
Mal di testa e dolori acuti alla testa colpiscono 1 persona su 100 durante o appena concluso il rapporto sessuale. Il disturbo prende il nome di cefalea coitale, colpisce maggiormente il sesso maschile ed è spesso associato ad un aumento del dolore a mano che ci si avvicina all’orgasmo (cefalea orgasmica). L’incidenza è molto maggiore dell’1% in chi fa uso di cocaina e altre droghe eccitanti. Al momento dell’orgasmo solitamente il dolore tende apparentemente a sparire “coperto” dal forte piacere sessuale per poi ripresentarsi alcuni secondi dopo il termine dell’orgasmo. Il British Journal of Medical Practitioners classifica tale patologia come una forma di cefalea sessuale benigna. Si tratta di un malessere che difficilmente viene confessato al proprio medico, anche perché sono temporanei, ma che non dovrebbero essere sottovalutati.
Tipo di dolore
La cefalea sessuale (coitale ed orgasmica) è descritta come un sintomo doloroso pulsante che colpisce la testa, con partenza dalla base del cranio, che passa dalla nuca fino alla parte anteriore del capo, alle tempie ed alla zona situata dietro gli occhi.
Cause della cefalea sessuale
Le cause scatenanti della cefalea sessuale non sono ancora state chiarite completamente, ma si ipotizza che il dolore possa essere scatenato da un aumento della pressione arteriosa che si verifica durante il rapporto sessuale e che tende ad aumentare, al pari della frequenza cardiaca, in prossimità dell’orgasmo.
Leggi anche: Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
Da non sottovalutare
Questo disturbo non dovrebbe essere sottovalutato, in quanto il dolore ad esso legato può nascondere e mascherare – in rari casi – i sintomi di patologie più gravi, come tumore al cervello, aneurisma, ictus o malattie della colonna vertebrale.
Leggi anche: Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
Cure e rimedi
Non esistono vere cure definitive per il problema. Dopo aver appurato che il dolore alla testa avvertito nel corso del rapporto sessuale non è altro che cefalea coitale, un modo per diminuirlo potrebbe essere quello di dedicarsi alle attività sessuale in una stanza ben areata e di ricordare di seguire una alimentazione priva di cibi quali formaggi e crostacei, alcol e cioccolato, in quanto potrebbero acuire i sintomi. Importante è astenersi dall’assunzione di bevande eccitanti, cocaina ed altre droghe. Anche importante è limitare al massimo i fattori di stress e dormire una quantità adeguata di ore. Altri rimedi – come l’assunzione di farmaci analgesici prima del rapporto, devono essere prescritti dal medico, specie se il soggetto soffre di malattie cardiovascolari o assume farmaci. E’ bene rivolgersi immediatamente al medico in caso si sospetti di soffrire di cefalea sessuale, specie se si ripete puntualmente ad ogni rapporto sessuale o durante la masturbazione, in modo da escludere problemi più gravi.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 Una ragazza è morta a 24 anni per la rottura di un aneurisma cerebrale, provocata da un orgasmo durante un atto di autoerotismo. Il caso, accaduto nel 2012, rarissimo ed eccezionale, viene riportato in uno studio sul legame tra attività sessuale ed aneurismi realizzato da un gruppo di medici legali tedeschi, in un articolo pubblicato sull”American Journal of Forensic Medicine & Pathology’. La ragazza, di cui viene descritto il decesso, è stata ritrovata in bagno priva di vita. Accanto a lei un vibratore e abbondante vomito. Secondo l’autopsia, l’orgasmo ha provocato un aumento troppo rapido della pressione arteriosa, determinando la rottura dell’aneurisma. L’arrivo massiccio del sangue nelle meningi e nelle cavità cerebrali ha provocato inoltre nausea, vomito ed edema polmonare alla ragazza.
Una ragazza è morta a 24 anni per la rottura di un aneurisma cerebrale, provocata da un orgasmo durante un atto di autoerotismo. Il caso, accaduto nel 2012, rarissimo ed eccezionale, viene riportato in uno studio sul legame tra attività sessuale ed aneurismi realizzato da un gruppo di medici legali tedeschi, in un articolo pubblicato sull”American Journal of Forensic Medicine & Pathology’. La ragazza, di cui viene descritto il decesso, è stata ritrovata in bagno priva di vita. Accanto a lei un vibratore e abbondante vomito. Secondo l’autopsia, l’orgasmo ha provocato un aumento troppo rapido della pressione arteriosa, determinando la rottura dell’aneurisma. L’arrivo massiccio del sangue nelle meningi e nelle cavità cerebrali ha provocato inoltre nausea, vomito ed edema polmonare alla ragazza.
L’emorragia subaracnoidea da rottura di aneurisma cerebrale, spiegano i ricercatori nello studio, ha una grande rilevanza clinica e spesso porta alla morte. In generale, nel mondo, tra il 2% e il 5% della popolazione ha aneurismi delle arterie cerebrali senza saperlo, ma in molti casi queste formazioni rimangono clinicamente silenti per decenni. Tuttavia ci sono numerosi fattori di rischio per la rottura di un aneurisma, compresi aumenti temporanei della pressione sanguigna, che possono essere indotti anche da attività sessuale. Rispetto a questo tipo di rischio i ricercatori tedeschi, analizzando il periodo che va dal 1985 al 2012 in un vasto repertorio di casi sottoposti ad autopsia, hanno individuato solo due episodi di emorragia subaracnoidea. Uno di un uomo deceduto durante un rapporto sessuale, l’altro della ventiquattrenne morta nel suo bagno.
Leggi anche:
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!