 Lo smegma (dal greco σμῆγμα che significa “sapone”) è un prodotto di secrezione dei genitali maschili e femminili, cui si associano cellule epiteliali esfoliate provenienti dalle mucose, sebo, sporcizia, residui di sperma dopo una eventuale eiaculazione e materiali umidi, in genere di provenienza urinaria.
Lo smegma (dal greco σμῆγμα che significa “sapone”) è un prodotto di secrezione dei genitali maschili e femminili, cui si associano cellule epiteliali esfoliate provenienti dalle mucose, sebo, sporcizia, residui di sperma dopo una eventuale eiaculazione e materiali umidi, in genere di provenienza urinaria.
Dove si trova lo smegma?
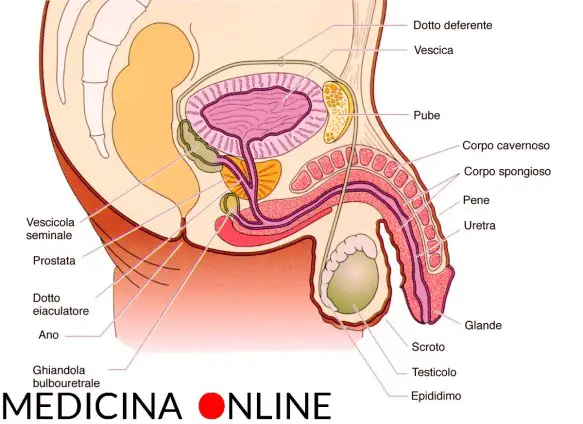
Nei maschi lo smegma si viene a raccogliere principalmente sotto il prepuzio, nel solco balano-prepuziale.
Da cosa viene prodotto principalmente lo smegma?
Lo smegma maschile è prodotto dalle ghiandole del solco balano-prepuziale (ghiandole riscontrabili alla base del glande del pene). Originariamente si riteneva che lo smegma fosse prodotto dalle ghiandole sebacee situate vicino al frenulo, chiamate ghiandole di Tyson, tuttavia studi successivi non sono riusciti a dare una conferma a questa tesi. Secondo Wright lo smegma viene prodotto dalle cellule della mucosa del prepuzio, tali cellule si accrescono e tendono a migrare verso la superficie della mucosa, si distaccano e subiscono una degenerazione grassa, dando così luogo allo smegma. A parere di Parkash poiché si è visto che lo smegma contiene il 26,6% di grassi e il 13,3% di proteine, questo fatto indica con ragionevole certezza che si tratta di composti derivanti da detriti necrotici epiteliali di sfaldamento.
Leggi anche:
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Fimosi serrata, non serrata, congenita ed acquisita: cause, conseguenze e cure
- Quando scoprire il glande è doloroso: fimosi, cos’è e come si cura
A cosa serve lo smegma?
Le sue funzioni non sono ancora state del tutto chiarite, si pensa che lo smegma abbia funzione principalmente lubrificante.
Cosa contiene lo smegma?
Lo smegma è ricco di squalene e secrezioni prostatiche e seminali, nonché di cellule epiteliali e di mucina probabilmente originata dalle ghiandole uretrali di Littre, oltre che a sporco ed eventualmente spermatozoi e residui di plasma seminale. Alcuni autori affermano che lo smegma contiene enzimi con attività antibatterica, come il lisozima e ormoni come l’androsterone, sebbene altri autori non concordino con queste indicazioni.
Vedi anche: foto di pene con smegma
Lo smegma nelle fasi di crescita
L’incidenza di smegma aumenta dell’1% tra i 6-7 anni e dell’8% tra i 16-17 anni (con un’incidenza complessiva del 5%). La quantità di smegma prodotta durante l’infanzia è molto limitata, anche se nel prepuzio è già possibile riscontrare la presenza di alcune ghiandole sebacee. La produzione di smegma successivamente aumenta dall’adolescenza fino alla maturità sessuale, quando la funzione lubrificatoria dello smegma assume il suo pieno valore. A partire dalla mezza età la produzione di smegma si riduce fino a scomparire completamente nella vecchiaia.
Rischi legati alla presenza di smegma
I rischi legati ad un accumulo cronico di smegma sul pene sono molti, come le infezioni, l’eventuale rischio di coinvolgere la partner, fino ad un aumentato rischio di cancro del pene. Per approfondire leggi: Smegma: i rischi dell’accumulo di sporco sul pene
Curiosità sullo smegma
Lo smegma non viene prodotto soltanto dagli uomini, bensi anche dalle donne: mentre nei maschi lo smegma è raccoglie sotto il prepuzio, nelle femmine lo smegma si accumula intorno al clitoride e nelle pieghe delle piccole labbra.
Lo smegma nelle donne viene prodotto dalle ghiandole apocrine del clitoride e da particolari ghiandole sebacee rintracciabili a livello delle piccole labbra. Nella piena maturità sessuale queste ghiandole secernono appunto una sostanza bianca, simile allo smegma prepuziale. Come già accennato al materiale di provenienza ghiandolare si aggiungono cellule epiteliali di sfaldamento delle mucose, oltre a sporcizia e materiali umidi, in genere componenti dell’urina.
Cure che impediscano la formazione dello smegma
Non esistono cure che impediscano la formazione dello smegma, tuttavia – senza arrivare alla circoncisione – è sufficiente una buona igiene quotidiana (specie dopo una eiaculazione) del pene per neutralizzare i possibili rischi legati ad una sua lunga permanenza sotto il prepuzio, nel solco balano-prepuziale.
Il miglior prodotto per la pulizia dei genitali maschili e la prevenzione di smegma, infezioni e cattivi odori, selezionato, usato e raccomandato dal nostro Staff di esperti, lo potete trovare qui: http://amzn.to/2juf3pJ, molto efficace grazie agli estratti a base di Eugenia caryophyllus ed Helicrysum italicum, che possiedono una forte azione detergente, antibatterica, antimicotica ed antinfiammatoria.
Leggi anche:
- Differenza tra pene circonciso e normale: vantaggi e svantaggi
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Piattole: cosa sono, si vedono, quanto durano, come eliminarle?
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Glande del pene: funzioni, anatomia ed immagini
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Micropene: quanto misura, complicazioni, c’è una cura?
- Come avere la più potente erezione della tua vita senza farmaci
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- L’uomo con il pene più grande del mondo:”Faccio sesso orale da solo e da morto donerò il mio pene a…”
- Esercizi per allungamento del pene (massaggio Jelqing): funzionano? Tecnica e rischi
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- L’uomo nato con due peni
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Differenza tra fimosi serrata e non serrata
- Com’è fatto il pene al suo interno?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: 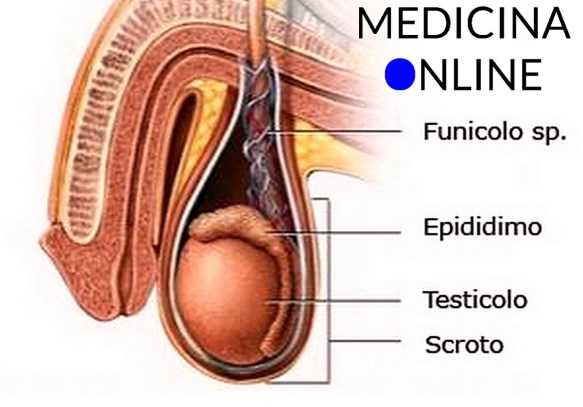 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.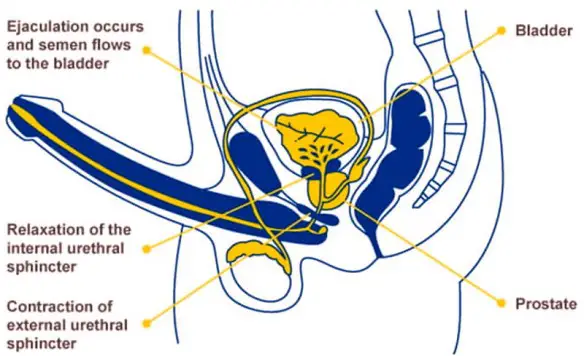 L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno.
L’eiaculazione retrograda (retrograde ejaculation in inglese) è una patologia in cui lo sperma, durante l’orgasmo maschile, viene eiaculato totalmente o in parte nella vescica urinaria anziché fuoriuscire dal meato uretrale (l’apertura all’apice del glande del pene) tramite l’uretra peniena. L’eiaculazione viene definita “retrograda” proprio perché l’emissione del liquido seminale avviene in direzione contraria a quella fisiologica, non verso l’esterno ma verso la vescica. L’eiaculazione “fisiologica”, invece, viene invece definita “anterograda”, appunto perché il liquido seminale viene espulso verso l’esterno. Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo: 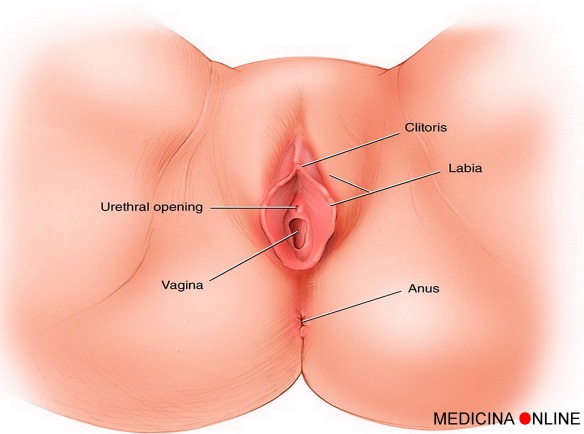 Quando si parla di sessualità femminile, spesso di finisce a discutere sul fatto che esistano “orgasmo clitorideo” ed “orgasmo vaginale” nella donna, come due entità separate, piuttosto che come due facce della stessa medaglia. Esistono davvero due diversi tipi di orgasmo nella donna? Per la verità non tutti gli studi scientifici a riguardo vanno nella stessa direzione. Cerchiamo di analizzare la questione.
Quando si parla di sessualità femminile, spesso di finisce a discutere sul fatto che esistano “orgasmo clitorideo” ed “orgasmo vaginale” nella donna, come due entità separate, piuttosto che come due facce della stessa medaglia. Esistono davvero due diversi tipi di orgasmo nella donna? Per la verità non tutti gli studi scientifici a riguardo vanno nella stessa direzione. Cerchiamo di analizzare la questione.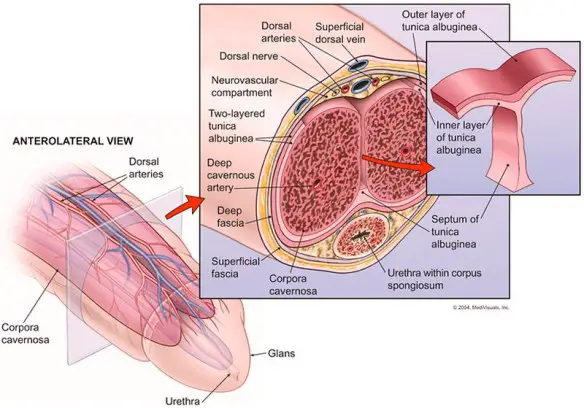 Il pene, anche chiamato verga o asta virile, è un organo maschile che appartiene sia all’apparato riproduttivo che a quello urinario. Apparentemente semplice, è in realtà un organo complesso e delicato.
Il pene, anche chiamato verga o asta virile, è un organo maschile che appartiene sia all’apparato riproduttivo che a quello urinario. Apparentemente semplice, è in realtà un organo complesso e delicato.