
La personalizzazione del trattamento per ciascun paziente con tumore del colon-retto con metastasi ha l’obiettivo di ottenere il massimo vantaggio, in termini di efficacia, dalla somministrazione dei farmaci a bersaglio. A tale scopo il medico che ha in cura il malato può richiedere un esame di laboratorio chiamato esame (test) del RAS. Questo esame definisce particolari caratteristiche genetiche delle cellule tumorali. Quando nelle cellule si verifica una variazione dei geni, si parla di mutazione. I geni indicati con l’acronimo RAS, includono il KRAS e il NRAS. I geni RAS funzionano come “interruttori” che attivano i meccanismi di crescita e replicazione delle cellule tumorali e possono essere nello stato normale (definito in inglese wild-type: “tipo selvaggio”) o mutato (alterato) . Il test RAS identifica i pazienti con tumore del colon-retto metastatico nei quali una particolare terapia biologica, con anticorpi monoclonali anti-EGFR, è più efficace in base alla presenza di geni RAS normali o mutati.
La terapia personalizzata: i biomarcatori RAS
La risposta dei singoli pazienti ai trattamenti antitumorali è variabile. Non tutti i pazienti hanno lo stesso beneficio dallo stesso farmaco. Questo avviene sia per la chemioterapia, che per le terapie biologiche a bersaglio molecolare. Tuttavia, la ricerca scientifica sta progressivamente evidenziando particolari caratteristiche, proprie del paziente o del tumore, che permettono di prevedere chi ha più probabilità di giovarsi di un determinato trattamento. Tali caratteristiche corrispondono a variabili di laboratorio definite “biomarcatori”. Grazie alle informazioni fornite dai biomarcatori, i medici sono in grado di personalizzare la terapia e di aumentare le probabilità di successo, nei soggetti sensibili al trattamento. Per i pazienti con tumore del colon-retto metastatico i biomarcatori sono le mutazioni dei geni RAS (KRAS e NRAS).
Leggi anche:
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
Il test RAS
Il test dei RAS solitamente non richiede procedure invasive aggiuntive, in quanto viene eseguito sui campioni di tessuto (biopsie) raccolti nel corso della valutazione della malattia. L’esame dei RAS, consistente in un’analisi di tipo genetico, viene eseguito su una piccola quantità di materiale bioptico prelevato dal tumore primario o dalle metastasi. Il risultato dell’esame dei RAS, normalmente disponibile in circa una decina di giorni, valuta i geni KRAS e NRAS, indicando se tali geni sono presenti allo stato normale (o wild-type) o mutato. Lo stato normale dei geni KRAS e NRAS indica che il paziente ha maggiori probabilità di rispondere a una terapia a base di anticorpi monoclonali anti-EGFR, mentre nei casi con geni KRAS e NRAS mutati la somministrazione del farmaco non è indicata perché non efficace.
I geni e le proteine RAS
KRAS e NRAS sono i nomi, sia dei geni RAS, che delle proteine che essi codificano. Le proteine RAS giocano un ruolo importante nel processo di crescita e moltiplicazione cellulare, infatti, agiscono come “interruttori” che servono ad “accendere”, a seguito della interazione fra EGF e recettore, la moltiplicazione cellulare. Nelle cellule normali e in quelle del tumore del colon-retto metastatico senza mutazioni dei geni RAS, tali interruttori si accendono e poi si spengono immediatamente, in un’alternanza che attiva o disattiva, appunto, la replicazione cellulare. Se uno dei geni RAS non è mutato, gli anticorpi che bloccano il recettore dell’EGF (anti-EGFR) si sono dimostrati un valido strumento terapeutico per contrastare il tumore del colon-retto metastatico. Se invece il gene RAS è mutato, cioè è modificato nella sua composizione, anche la proteina da esso prodotta sarà diversa, e si comporterà come un interruttore perennemente “acceso”, indipendentemente dagli stimoli esercitati dal fattore di crescita EGF. Le mutazioni dei geni RAS sono presenti circa nel 45% dei tumori del colon-retto metastatici.
I biomarcatori sono estremamente importanti nel trattamento dei tumori, in quanto aiutano i medici a scegliere i trattamenti che presumibilmente saranno più efficaci per ciascun paziente. In particolare l’esame di geni RAS si esegue nei laboratori di anatomia patologica e biologia molecolare dei principali ospedali italiani.
Leggi anche:
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Anticorpi monoclonali contro il tumore del colon retto metastatico
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenza tra tumore e tessuto normale con esempi
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Poliposi gastrointestinale giovanile: cause, sintomi, diagnosi, terapia
- Poliposi infantile e giovanile: cause, sintomi, diagnosi, terapia
- Poliposi adenomatosa familiare: cause, sintomi, diagnosi, terapia
- Sindrome di Peutz-Jeghers: cause, sintomi, diagnosi, terapia
- Sindrome di Bannayan-Riley-Ruvalcaba: cause, sintomi, diagnosi, terapia
- Polipi intestinali: tipi, cause, fattori di rischio, fattori protettivi
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Polipi intestinali: terapia, chirurgia, colectomia, farmaci, prevenzione
- Che significa malattia terminale?
- Quanto tempo mi rimane da vivere?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Cure palliative: cosa sono ed a che servono?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- È vero che i campi elettromagnetici causano tumore e cancro?
- E’ vero che cucinare i cibi al microonde fa male alla salute?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Per comprendere meglio quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo:
Per comprendere meglio quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo:  Il valori di colesterolo e trigliceridi, specialmente del colesterolo LDL, devono rimanere nei limiti normali: valori superiori rappresentano un fattore di rischio cardiovascolare (per approfondire, leggi anche:
Il valori di colesterolo e trigliceridi, specialmente del colesterolo LDL, devono rimanere nei limiti normali: valori superiori rappresentano un fattore di rischio cardiovascolare (per approfondire, leggi anche: 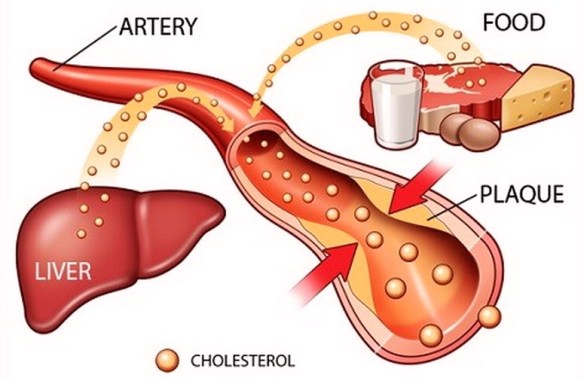 Se vuoi comprendere appieno quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo:
Se vuoi comprendere appieno quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo: 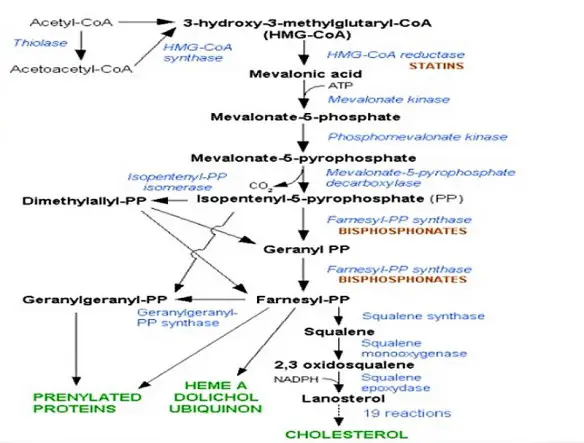 Come abbiamo visto in questo precedente articolo che vi consiglio di leggere:
Come abbiamo visto in questo precedente articolo che vi consiglio di leggere:  Il colesterolo – parola che deriva dal greco chole (bile) e stereos (solido) – è una molecola appartenente alla classe degli steroli, molto importante per il corretto funzionamento dell’uomo e degli animali in generale. Demonizzato (in parte a ragione) in campo medico, bisogna però ricordare che una giusta quantità di colesterolo è necessario alla vita: basti pensare che se in questo preciso momento io togliessi completamente tutto il colesterolo dal vostro corpo, voi morireste.
Il colesterolo – parola che deriva dal greco chole (bile) e stereos (solido) – è una molecola appartenente alla classe degli steroli, molto importante per il corretto funzionamento dell’uomo e degli animali in generale. Demonizzato (in parte a ragione) in campo medico, bisogna però ricordare che una giusta quantità di colesterolo è necessario alla vita: basti pensare che se in questo preciso momento io togliessi completamente tutto il colesterolo dal vostro corpo, voi morireste.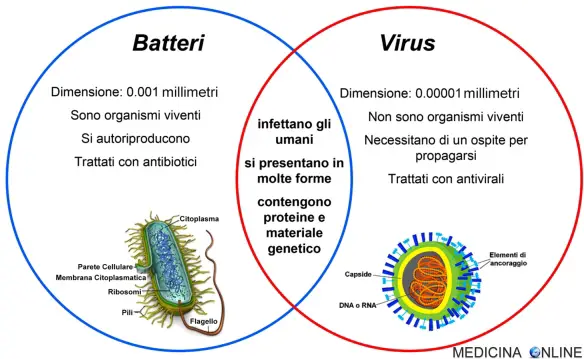 Virus e batteri sono microrganismi unicellulari, cioè organismi composti da una sola cellula, aventi dimensioni tali da non poter
Virus e batteri sono microrganismi unicellulari, cioè organismi composti da una sola cellula, aventi dimensioni tali da non poter  L’esame delle urine o “esame dell’urina” è un test chimico-fisico e microscopico che si esegue su un campione di urina. L’urina è il liquido prodotto dai reni che filtrano il sangue per depurarlo dalle scorie prodotte dal metabolismo. Tramite l’urina quindi si eliminano dall’organismo i prodotti di scarto e l’eccesso di acqua o di sostanze che vi sono disciolte: questi elementi espulsi possono dare al medico importanti informazioni sulla salute del paziente. L’esame delle urine può essere svolto sulle urine emesse con una singola espulsione di urina o sulle urine emesse nelle 24 ore.
L’esame delle urine o “esame dell’urina” è un test chimico-fisico e microscopico che si esegue su un campione di urina. L’urina è il liquido prodotto dai reni che filtrano il sangue per depurarlo dalle scorie prodotte dal metabolismo. Tramite l’urina quindi si eliminano dall’organismo i prodotti di scarto e l’eccesso di acqua o di sostanze che vi sono disciolte: questi elementi espulsi possono dare al medico importanti informazioni sulla salute del paziente. L’esame delle urine può essere svolto sulle urine emesse con una singola espulsione di urina o sulle urine emesse nelle 24 ore.