 Gli omega 3 sono acidi grassi polinsaturi essenziali, molto utili per prevenire e curare le malattie cardiovascolari e alcune malattie infiammatorie. Sono noti soprattutto per la loro presenza nelle membrane delle cellule umane e per il mantenimento della loro integrità. Il meccanismo d’azione degli acidi grassi essenziali si fonda sulla loro capacità di trasformarsi in Eicosanoidi (Leucotrieni, Prostaglandine, Prostaciclina e Trombossani) sostanze biologicamente attive ad azione antinfiammatoria.
Gli omega 3 sono acidi grassi polinsaturi essenziali, molto utili per prevenire e curare le malattie cardiovascolari e alcune malattie infiammatorie. Sono noti soprattutto per la loro presenza nelle membrane delle cellule umane e per il mantenimento della loro integrità. Il meccanismo d’azione degli acidi grassi essenziali si fonda sulla loro capacità di trasformarsi in Eicosanoidi (Leucotrieni, Prostaglandine, Prostaciclina e Trombossani) sostanze biologicamente attive ad azione antinfiammatoria.
I tre omega 3
I principali acidi grassi omega 3 sono l’acido α-linolenico, di origine vegetale, importante per la crescita cellulare, e gli acidi grassieicosapentaenoico (EPA), che possiede proprietà anticoagulanti, e docosaenoico (DHA), che influenza positivamente il funzionamento del cervello, della retina e delle gonadi. Questi grassi acidi insaturi sono definiti “essenziali” in quanto non sono sintetizzabili dall’organismo e come tali devono essere introdotti necessariamente mediante l’alimentazione. A livello delle mucose intestinali sono molto importanti per la protezione locale e generale del corpo per l’opera di assorbimento delle sostanze tossiche. Molto rilevante la loro azione nei meccanismi immunitari e di modulazione nella reazione infiammatoria come i mediatori chimici (aspirina e FANS).
Cibi ricchi di omega 3
Tra i cibi che contengono le più alte concentrazioni di omega 3 vi sono: i pesci grassi come acciughe, merluzzo, salmone atlantico, tonno, sgombro ed altri tipi di pesce azzurro e di piccola taglia, negli oli di pesce poi anche in semi di lino, di chia, di canapa, nell’olio di lino, nelle noci, alghe ed in altri legumi e vegetali a foglia verde. Va però ricordato che la cottura dei prodotti ittici modifica notevolmente il contenuto degli acidi grassi a sfavore degli omega-3, questo è il caso soprattutto della frittura.
Integratore di omega 3
Nel caso frequente in cui la vostra alimentazione non sia sufficientemente ricca degli alimenti appena elencati, un ottima idea è quella di ricorrere ad un integratore alimentare specifico, molto utile dal momento che la carenza di acidi grassi essenziali può comportare la comparsa di disturbi come: arresto della crescita, ansia, maggior rischio di stati infiammatori, depressione ed aumento del rischio delle malattie cardiovascolari (ictus ed infarto). Il miglior integratore alimentare di Omega 3, scelto e consigliato dal nostro Staff di esperti, è questo: http://amzn.to/2AdJXtx
Omega 3: tutti i benefici
Omega 3 benefici: cuore
Una delle qualità più famose e di maggior dominio pubblico riguardo gli omega 3 sono le sue qualità di protezione cardiovascolare:
- riducono i trigliceridi;
- riducono la possibilità di coaguli;
- regolano la pressione;
- abbassano il rischio di infarto o ictus.
Gli omega 3, inoltre, abbassano nettamente l’accumulo di colesterolo nel sangue, spesso molto problematico per moltissime persone: gli omega 3 stimolano il corpo alla produzione della leptina, che da una parte reprime un po’ di appetito e dall’altra ha un’azione benefica sul metabolismo che, stimolato, favorisce la digestione ed evita l’accumularsi del colesterolo, uno dei peggiori nemici di cuore e cervello.
Omega 3 benefici per il cervello: concentrazione e memoria
Molti studi hanno dimostrato che vi sono legami tra omega 3 e benefici al cervello, in particolare sul miglioramento di memoria. Alcune ricerche hanno anche dimostrato che gli alti livelli di omega 3 rallentano molto il restringimento del cervello, solitamente associato all’invecchiamento. Inoltre, altri studi hanno evidenziato come gli omega 3 possano diminuire il rischio di Alzheimer dato che contribuiscono a preservare la funzione cognitiva del cervello. Infine, secondo uno studio condotto dai ricercatori dell’Università di Uppsala, omega 3 e omega 6 sono da considerarsi tra le sostanze chiave che hanno portato allo sviluppo dell’intelligenza umana.
Omega 3 benefici: salute sessuale
Secondo Brian Clement, dell’Hippocrates Health Institute di West Palm Beach e co-autore, del libro “7 Keys to Lifelong Sexual Vitality”, i cibi ricchi di omega 3 contribuiscono a migliorare le funzioni sessuali sia maschili che femminili: negli uomini garantiscono una migliore funzione erettile, nelle donne un maggior afflusso di sangue all’apparato genitale.
Omega 3 benefici: colite e Morbo di Chron
Uno studio condotto dall’Issfal ha evidenziato i benefici dell’omega 3 sia in disturbi molto comuni di tipo gastrointestinale come la colite e sia contro malattie più rare come il Morbo di Crohn, malattia autoimmune e infiammatoria cronica dell’intestino che può colpire qualsiasi parte del tratto gastrointestinale, dalla bocca all’ano, provocando spiacevoli sintomi.
Omega 3 benefici per gli sportivi
Gli Omega 3 aiutano il nostro corpo ad affrontare molto meglio lo sforzo fisico da sport: essi forniscono più energia, miglior resistenza e la capacità di ottenere performance notevolmente migliori, in particolare in sport atletici come il ciclismo e il bodybuilding, sia attraverso la dieta a base di pesce che con l’integrazione. Grazie alle caratteristiche antinfiammatorie degli Omega 3, gli atleti beneficiano positivamente, infatti, della cosiddetta riduzione del DOMS ovvero quel dolore muscolare che si presenta post esercizio, e che conoscono sia chi pratica sport a livello non professionale che agonistico. Inoltre, con i suoi nutrienti, gli Omega 3 aiutano gli stessi nella riparazione dei tessuti, che si sfaldano a causa dello sforzo fisico durante i vari allenamenti.
Obesità e dimagrimento
Gli Omega 3 sono anche altamente benefici nel supportare chi sta affrontando un dimagrimento perchè affetto da obesità: questi acidi grassi, infatti, sono in grado di liberare l’ormone colecistochinina, che ci conferisce il senso di sazietà dopo il pasto. Il DHA, in particolare, risulta utile nel trattamento dell’obesità e di tutto ciò che è collegato alla malattia. Inoltre, oltre a regolare l’appetito provocando un maggior senso di sazietà, gli Omega 3 possono contenere l’aumento delle cellule adipose favorendo, invece, l’ossidazione degli acidi grassi e, così, il loro consumo.
Omega 3 benefici: occhi e vista, la degenerazione maculare
L’avanzare dell’età, tra i tanti danni che provoca, riduce sensibilmente anche la nostra vista, che cala con il tempo. In particolare, gli Omega 3 incidono positivamente sulla degenerazione maculare, una patologia che riduce la visione centrale. Studi hanno evidenziato come l’assunzione dell’olio di pesce abbia aiutato i pazienti a ridurre del 42% le possibilità d’incorrere nella degenerazione maculare. Questo è possibile perché, tra le altre cose, gli Omega 3 sono in grado di conservare la fluidità delle membrane delle cellule apportando elasticità alle pareti arteriose.
Omega 3 benefici: articolazioni
Dato che l’infiammazione è tipica in casi di problemi alle articolazioni, gli omega 3, che sono anti-infiammatori, possono essere un’ottima risposta. Numerose ricerche hanno dimostrato che gli omega 3 hanno la capacità diprevenire o rallentare la progressione dell’osteoartrosi . Il tutto perché questi acidi grassi hanno la capacità di ridurre la degradazione del collagene nelle cartilagini , segno lampante di una precoce osteoartrite.
Omega 3 benefici: pelle ed acne
Omega 3 ed omega 6 risiedono nelle membrane cellulari dell’epidermide rendendole meno rigide, quindi fanno sì che gli scambi metabolici avvengano più velocemente. Tutto ciò permette che la pelle rimanga più giovane e sana e ne prevengono la secchezza. Gli eschimesi, il popolo che probabilmente consuma più omega 3 di chiunque altro al mondo mantengono una pelle sana e forte nonostante convivano con il freddo polare e temperature rigidissime, e questo solamente perché mangiano tanto pesce grasso! Inoltre, gli omega 3 sono un sollievo anche per l’acne , infiammazione della pelle in grande aumento negli ultimi anni, e non più solo su adolescenti.
Omega 3 benefici: capelli e unghie
Gli omega 3 sono anche un ottimo rimedio la secchezza della cute e, quindi, del cuoio capelluto: essi idratano a fondo l’area e aiutano a prevenire la caduta dei capelli. Gli acidi grassi Omega 3 contribuiscono, infatti, al nutrimento del capello arricchendo i cheratinociti che sono i responsabili della struttura di capelli e unghie.
Il miglior integratore di omega 3
Il miglior integratore alimentare di Omega 3, scelto e consigliato dal nostro Staff di esperti, è questo: http://amzn.to/2AdJXtx
Altri integratori utili per il vostro benessere psico-fisico, sono i seguenti:
Leggi anche:
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- La classifica dei dieci alimenti che contengono più omega 3
- Beta Carotene: integratore per l’abbronzatura e controindicazioni
- Magnesio: proprietà curative, a cosa serve e controindicazioni
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Integratore di Ossido Nitrico per erezioni potenti e durature
- Quali aminoacidi ramificati BCAA assumere: 2:1:1, 4:1:1 o 8:1:1?
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- Glucomannano: l’integratore che nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Integratore di zinco: proprietà sessuali e sintomi della sua carenza
- La stevia ti aiuta a smettere di fumare sigarette: come assumerla
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Vitamina A (retinolo): a cosa serve, cosa provoca la sua carenza e quali alimenti ne sono ricchi?
- Vitamina K: perché è importante per i neonati
- Quali sono i cibi con più vitamina C, vitamina E, magnesio e beta carotene?
- Il potere degli antiossidanti: le vitamine A ed E contrastano l’invecchiamento della pelle
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Aumentare il ferro in modo naturale, specie in gravidanza
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Ma perchè non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Il colesterolo totale è la somma di tutto il colesterolo, cioè il colesterolo HDL, quello LDL e quello VLDL. Generalmente più della metà del colesterolo totale è rappresentato da LDL (cattivo) mentre generalmente un quarto del totale è rappresentato da HDL (buono). Il colesterolo HDL deve essere elevato in modo da abbassare il rischio di sviluppare malattie cardiovascolari:
Il colesterolo totale è la somma di tutto il colesterolo, cioè il colesterolo HDL, quello LDL e quello VLDL. Generalmente più della metà del colesterolo totale è rappresentato da LDL (cattivo) mentre generalmente un quarto del totale è rappresentato da HDL (buono). Il colesterolo HDL deve essere elevato in modo da abbassare il rischio di sviluppare malattie cardiovascolari:
 Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie.
Le funzioni dei polmoni sono estremamente varie e – al contrario di quello che comunemente si pensa – non servono solo al trasporto dell’ossigeno. Oltre alla funzione respiratoria, i polmoni svolgono anche numerose funzioni non respiratorie.  Gli omega 3 sono acidi grassi polinsaturi essenziali, molto utili per prevenire e curare le malattie cardiovascolari e alcune malattie infiammatorie. Sono noti soprattutto per la loro presenza nelle membrane delle cellule umane e per il mantenimento della loro integrità. Il meccanismo d’azione degli acidi grassi essenziali si fonda sulla loro capacità di trasformarsi in Eicosanoidi (Leucotrieni, Prostaglandine, Prostaciclina e Trombossani) sostanze biologicamente attive ad azione antinfiammatoria.
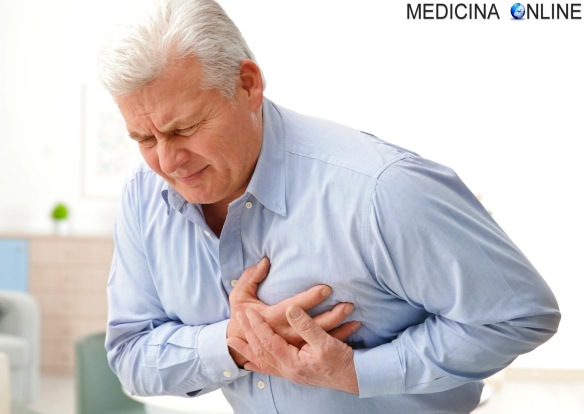
Gli omega 3 sono acidi grassi polinsaturi essenziali, molto utili per prevenire e curare le malattie cardiovascolari e alcune malattie infiammatorie. Sono noti soprattutto per la loro presenza nelle membrane delle cellule umane e per il mantenimento della loro integrità. Il meccanismo d’azione degli acidi grassi essenziali si fonda sulla loro capacità di trasformarsi in Eicosanoidi (Leucotrieni, Prostaglandine, Prostaciclina e Trombossani) sostanze biologicamente attive ad azione antinfiammatoria.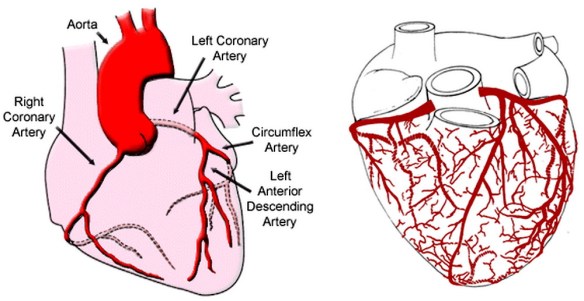 Infarto
Infarto
 In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.
In base ad una direttiva della Comunità Europea, il vecchio numero per le emergenze sanitarie “118” è stato gradatamente sostituito in tutte le regioni italiane, dal Numero Unico per le Emergenze 112, che sostituisce il 113 della Polizia, il 115 dei Vigili del Fuoco ed appunto il 118 per Pronto soccorso ed ambulanza. Il 112 non è stato scelto a caso: sarà lo stesso in tutta Europa. Chiamandolo si entra in contatto con un centralino che poi smista le emergenze in modo celere ed adeguato all’emergenza.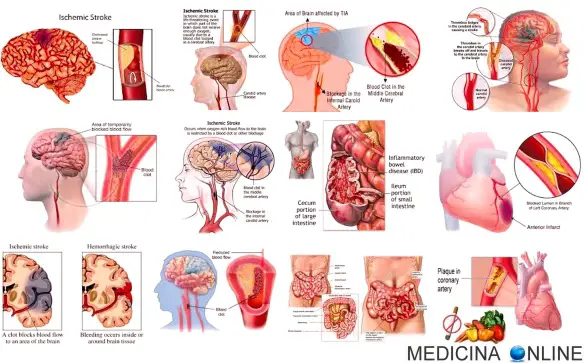 Facciamo oggi chiarezza su molti termini che si sentono spesso in campo medico, ma che spesso vengono confusi tra loro dai “non addetti ai lavori”.
Facciamo oggi chiarezza su molti termini che si sentono spesso in campo medico, ma che spesso vengono confusi tra loro dai “non addetti ai lavori”. Fino ad oggi si sapeva che la perdita di un proprio caro poteva provocare la “Sindrome del cuore infranto”, un insieme di sintomi del tutto simili ad un attacco cardiaco. Ma da oggi sappiamo che anche la perdita del proprio animale domestico, può provocare tale sindrome. Lo ha dimostrato il caso di una donna texana descritto dal New England Journal of Medicine. La donna, di 62 anni, si è svegliata una mattina pochi giorni dopo la morte del proprio cane con un forte dolore al petto e altri sintomi che facevano pensare ad un infarto. Una volta arrivata al Texas Medical Center di Houston però gli esami hanno escluso che ci fosse un attacco cardiaco in corso, e i medici hanno formulato una diagnosi di “
Fino ad oggi si sapeva che la perdita di un proprio caro poteva provocare la “Sindrome del cuore infranto”, un insieme di sintomi del tutto simili ad un attacco cardiaco. Ma da oggi sappiamo che anche la perdita del proprio animale domestico, può provocare tale sindrome. Lo ha dimostrato il caso di una donna texana descritto dal New England Journal of Medicine. La donna, di 62 anni, si è svegliata una mattina pochi giorni dopo la morte del proprio cane con un forte dolore al petto e altri sintomi che facevano pensare ad un infarto. Una volta arrivata al Texas Medical Center di Houston però gli esami hanno escluso che ci fosse un attacco cardiaco in corso, e i medici hanno formulato una diagnosi di “