 Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale.
Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale.
Questa è costituita da una parte organica, che a sua volta presenta una componente fibrillare e una amorfa, e da una parte inorganica caratterizzata da un elevato grado di mineralizzazione.
L’osso è avvolto da una lamina di tessuto connettivo fibroso a fasci intrecciati, definita periostio. Questo è strettamente connesso al tessuto osseo sottostante grazie a fibre connettivali, denominate fibre perforanti. Le pareti interne delle cavità ossee sono rivestite da uno strato di connettivo fibroso, detto endostio, che possiede una struttura simile a quella del periostio. Entrambe queste strutture connettivali possiedono cellule osteoprogenitrici che possono indurre la formazione di nuovo osso. In corrispondenza delle superfici articolari l’osso è rivestito da uno strato di tessuto cartilagineo, la cartilagine articolare, costituita da tessuto connettivo.
Dal punto di vista dell’organizzazione strutturale macroscopica il tessuto osseo può essere classificato in compatto e osso spugnoso, mentre dal punto di vista istologico può essere suddiviso in lamellare e non lamellare.
Tessuto osseo compatto e spugnoso
In un osso sezionato si possono distinguere a livello macroscopico due tipologie di tessuto: osso compatto e osso spugnoso. Queste due tipologie di organizzazione strutturale hanno una diversa distribuzione topografica nelle ossa lunghe, corte e piatte.
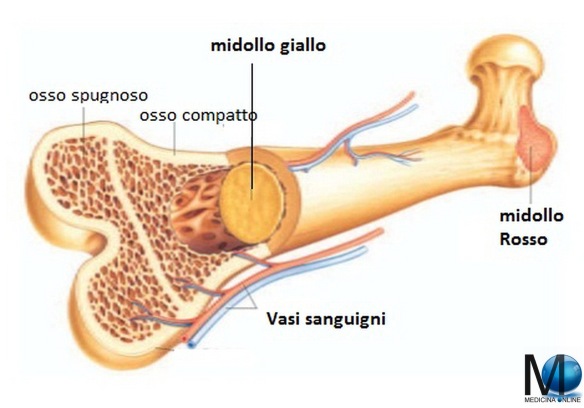
Nelle ossa lunghe a livello delle diafisi è presente il tessuto osseo compatto. Questo circonda una cavità centrale, il canale midollare, in cui è presente nell’adulto il midollo giallo (midollo osseo in cui le cellule emopoietiche sono quasi totalmente sostituite da cellule adipose).
Le epifisi sono caratterizzate invece dalla presenza di tessuto osseo spugnoso, circondato da un sottile strato di tessuto osseo compatto. Tra le trabecole del tessuto osseo spugnoso è presente il midollo rosso (midollo osseo emopoietico con cellule staminali ed elementi del sangue in vari stadi di differenziamento) (Kuhn G. et al; 2007).
Le ossa brevi hanno una costituzione simile a quella delle epifisi delle ossa lunghe, essendo costituite da tessuto osseo spugnoso circondato da uno strato di tessuto osseo compatto (Kneser U. et al; 2006).
Le ossa piatte presentano due strati di tessuto osseo compatto tra cui è interposto il tessuto osseo spugnoso, in quantità variabile a seconda del tipo di osso, e nelle cui trabecole è presente il midollo rosso.
Leggi anche:
Tessuto osseo lamellare
Il tessuto osseo lamellare è il tessuto osseo maggiormente presente nello scheletro. È inoltre dotato di estrema resistenza alla pressione, trazione e torsione, sia grazie alle proprietà fisiche della sostanza intercellulare sia grazie alla struttura lamellare della matrice ossea.
Le lamelle hanno uno spessore di 4,5-11 µm e sono costituite da cellule e fibre di collagene parallele tra loro e immerse nella matrice mineralizzata. Nelle lamelle sono contenuti gli osteociti disposti in file concentriche. Esse possono essere organizzate in modo da formare sia il tessuto osseo compatto che il tessuto osseo spugnoso. Ogni lamella è costituita da fibre di collagene a decorso parallelo e forma, con la lamella adiacente, un angolo di ampiezza varia.
Le lamelle, nella maggior parte dei casi, sono disposte in modo concentrico rispetto ai canali di Havers e costituiscono gli osteoni, unità morfologiche fondamentali. Esistono tuttavia anche lamelle interstiziali, disposte in modo da riempire gli spazi tra gli osteoni.
Occorre ricordare che, a causa del rimodellamento osseo, nello stesso osso coesistono sia osteoni in via di formazione, che presentano un canale di Havers ampio e una fila di osteoblasti attorno al canale, che osteoni maturi nei quali il canale appare di dimensioni più modeste e privo di attività osteoblastica. Tra le lamelle concentriche sono presenti le lamelle ossee che contengono gli osteociti.
Leggi anche:
Tessuto osseo non lamellare
Il tessuto osseo non lamellare è ontogeneticamente e filogeneticamente più antico di quello lamellare e, a differenza di questo, possiede lacune ossee irregolari e voluminose.
In base alla diversa direzione delle fibre di collagene può essere di distinto in due tipi:
– a fibre intrecciate;
– a fibre parallelele.
Il tessuto a fibre intrecciate è caratteristico dello scheletro definitivo dei vertebrati inferiori e di quello primario dei mammiferi, nei quali viene sostituito durante lo sviluppo da quello lamellare. Rimane comunque presente nell’adulto a livello delle suture, nelle superfici articolari, nel cemento del dente, nelle zone d’inserzione dei legamenti o dei tendini. Va ricordato inoltre che l’osso non lamellare si forma anche nelle zone di neoformazione del tessuto osseo.
Il tessuto osseo a fibre parallele è visibile nei mammiferi solo transitoriamente a livello delle inserzioni tendinee, mentre è caratteristico dello scheletro osseo degli uccelli.
Tessuto osseo compatto lamellare
Il tessuto osseo compatto o corticale costituisce la zona periferica delle ossa brevi e la diafisi delle ossa lunghe. Nell’adulto tale tessuto è solido, compatto, con porosità minore del 10% (Kneser U. et al; 2006), ed è caratterizzato dalla presenza di lacune ossee con i relativi canali (Fig. 2). In particolare, a livello delle ossa lunghe, i canali di grosso calibro si differenziano in canali ad andamento parallelo all’asse maggiore dell’osso, detti canali di Havers, e in canali a decorso obliquo o trasversale, definiti canali di Volkmann. I canali di Harvers, con all’interno vasi e nervi, hanno forma cilindrica e possono avere ramificazioni trasversali oppure oblique per mezzo delle quali si anastomizzano tra loro (Vasciaveo F, Batoli E; 1961).
Le lamelle dell’osso compatto delle diafisi delle ossa lunghe dei soggetti adulti costituiscono tre sistemi strutturali differenti: possono essere costituite da lamelle ossee stratificate parallelamente alla superficie dell’osso (sistemi fondamentali), possono essere sottostanti al periostio (sistemi fondamentali esterni) oppure all’endostio (sistemi fondamentali interni).
Il sistema delle lamelle interstiziali è caratterizzato da lamelle parallele tra loro e poste tra gli osteoni in modo da colmare gli spazi tra i sistemi concentrici (o di Havers) (Cohen J., Harris W.; 1957).
L’osteone ha una forma cilindrica e viene attraversato in lunghezza dal canale di Havers; le lamelle dell’osteone sono disposte concentricamente al canale di Havers in un numero minimo di 4 e massimo di 24. La lamella più profonda è quella di più recente deposizione.
Gli osteoni sono presenti in maggiore quantità nella zona mediana, rispetto a quella distale, delle dialisi ossee; si ha così una maggior concentrazione di canali nella zona centrale e soprattutto a livello sub-periostale, rispetto alla zona sub-endostale (Georgia R. et al; 1982). Le lamelle sono costituite da fibre parallele di collagene.
L’inclinazione delle fibre stesse rispetto all’osteone può essere diversa. Se l’angolo è di 90°, l’osteone viene definito a fibre piane; in questo caso nelle lamelle le fibre hanno un andamento quasi trasversale. Se invece l’angolo è di circa 0°, l’osteone è detto a fibre ripide, e le fibre hanno decorso quasi longitudinale. Le lacune che contengono gli osteociti possono essere inter- o intralamellari. Da esse dipartono canalicoli in varie direzioni (Brookes M.; 1963).
I canalicoli che partono dalle lacune più profonde si aprono frequentemente nel canale di Havers. Il sistema di canalicoli è ampiamente intercomunicante e in stretto rapporto con i vasi che percorrono il canale di Harvers, permettendo così gli scambi metabolici degli osteociti (Mohsin et al; 2002). La struttura delle singole lamelle rende il tessuto compatto adatto a resistere alla trazione e alla pressione.
Occorre osservare che se un osteone è soggetto a tali forze, le fibre delle lamelle contigue sono sollecitate diversamente in base al loro diverso orientamento e, dato che nelle diverse ossa o in osteoni differenti dello stesso osso il decorso delle fibre è variabile, risultano essere differenti anche le resistenze alla pressione, trazione, torsione e flessione dei vari segmenti ossei.
Tessuto osseo spugnoso lamellare
Il tessuto osseo spugnoso è poroso e strutturalmente disomogeneo: le lacune e gli osteociti in esso contenuti presentano infatti dimensioni varie. Esso è costituito da una serie di strati di lamelle che costituiscono trabecole di diverso spessore, le cavità midollari, nelle quali sono contenuti il midollo osseo, i vasi e i nervi. Cellule di rivestimento con probabili capacità ematopoietiche ricoprono le superfici delle trabecole e rivestono così le cavità midollari.
Leggi anche:
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Quanto pesano scheletro ed ossa?
- Quante ossa ha il piede e come si chiamano?
- Non sono grasso: ho la costituzione robusta e le ossa grosse
- Differenza tra legamento e tendine con esempi
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra mascella e mandibola: sono sinonimi?
- Quante ossa ci sono nella mano e come si chiamano?
- Come si chiamano le dita dei piedi?
- Differenza tra frattura composta, composta, esposta e patologica
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Differenza tra osteoblasti, osteoclasti ed osteociti
- Di cos’è fatto un osso, a che serve e perché è così resistente?
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Mastoidite, cos’è e dove si trova l’osso mastoide?
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Osteoporosi: cause, diagnosi e cure
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Mandibola GH, ormone della crescita e doping nello sport
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Differenza tra ossa lunghe, corte, irregolari e piatte con esempi
- Frattura della spalla e dell’omero prossimale: sintomi e cure
- Che differenza c’è tra la risonanza magnetica, la TAC, la PET, la radiografia, l’ecografia e l’endoscopia?
- L’altezza media italiana nel 2017 di maschi e femmine
- L’altezza media italiana 2017 da 1 a 19 anni di maschi e femmine
- L’altezza media mondiale nel 2017 di maschi e femmine [TABELLA]
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- Quanto è alto l’uomo più basso del mondo?
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Femore: anatomia, funzioni e muscoli in sintesi
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ha il piede e come si chiamano?
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Artrosi: il latte fa bene alle ginocchia (delle donne)
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Il latte fa male alle ossa? Si, ma solo se sei iscritto a Facebook
- Artrosi dell’anca: cause, sintomi, prevenzione e trattamento
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Quanti muscoli abbiamo nel nostro corpo?
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube e inguine
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Quanto è alto l’uomo più alto del mondo?
- Quanto è alto l’uomo più basso del mondo?
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Charlotte, la bambina più piccola del mondo
- Quando essere troppo alti è una malattia: il gigantismo
- Differenza tra gigantismo ed acromegalia
- Aumentare l’altezza è possibile? Esercizi e trucchi
- Lo sai che la mattina sei alto due cm in più rispetto alla sera? Tutto quello che vorresti sapere sull’altezza e su come crescere di più
- Hai una costituzione corporea robusta o esile? Impara a valutarlo scientificamente
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Con il termine “ectopia” si intende in medicina la localizzazione di un organo o di un tessuto in una sede anatomicamente diversa rispetto a quella fisiologica, dovuta ad un’anomalia congenita che porta a malformazione creatasi durante lo sviluppo dell’embrione. Il fenomeno può colpire differenti sedi e, in base a queste, se ne possono distinguere varie tipologie. I sintomi dipendono dall’organo interessato e quindi dalla localizzazione del problema. Le cure sono differenti e, in alcuni casi, è necessario ricorrere ad un intervento chirurgico.
Con il termine “ectopia” si intende in medicina la localizzazione di un organo o di un tessuto in una sede anatomicamente diversa rispetto a quella fisiologica, dovuta ad un’anomalia congenita che porta a malformazione creatasi durante lo sviluppo dell’embrione. Il fenomeno può colpire differenti sedi e, in base a queste, se ne possono distinguere varie tipologie. I sintomi dipendono dall’organo interessato e quindi dalla localizzazione del problema. Le cure sono differenti e, in alcuni casi, è necessario ricorrere ad un intervento chirurgico.
 Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale.
Il tessuto osseo è un particolare tipo di tessuto connettivo costituito da cellule e da matrice extracellulare (ECM), definita matrice ossea o sostanza fondamentale. Tessuto normale
Tessuto normale
 Con il termine “ipossia” (in inglese “hypoxia”) si intende una condizione patologica determinata da una carenza di ossigeno nei tessuti. La carenza di ossigeno può essere:
Con il termine “ipossia” (in inglese “hypoxia”) si intende una condizione patologica determinata da una carenza di ossigeno nei tessuti. La carenza di ossigeno può essere: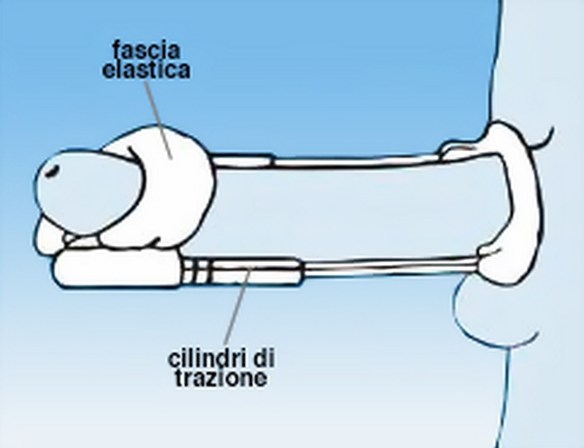 L’uso costante di mezzi e tecniche per l’allungamento del pene (massaggio jelqing, estensori, pompe a vuoto o ad acqua), può portare a vari danni – anche gravi e permanenti – alle strutture del pene, come ad esempio:
L’uso costante di mezzi e tecniche per l’allungamento del pene (massaggio jelqing, estensori, pompe a vuoto o ad acqua), può portare a vari danni – anche gravi e permanenti – alle strutture del pene, come ad esempio: Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule).
Il termine atrofia (atrophy in inglese) in medicina si indica una riduzione della massa dei tessuti od organi causata dalla diminuzione del numero di cellule che li compongono o delle loro dimensioni. Atrofia è quindi il contrario di ipertrofia (aumento di volume del tessuto o organo da aumento delle dimensioni delle cellule che lo compongono) e di iperplasia (aumento del tessuto o organo da aumento del numero di cellule). Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’
Con “iperplasia” (hyperplasia in inglese) si intende l’aumento del NUMERO delle cellule che compongono un tessuto o un organo, che può portare all’aumento del volume totale del tessuto o dell’organo interessato da iperplasia. Questo processo non altera le dimensioni delle cellule all’interno del tessuto o dell’organo considerato ma determina un aumento del numero di cellule (al contrario dell’