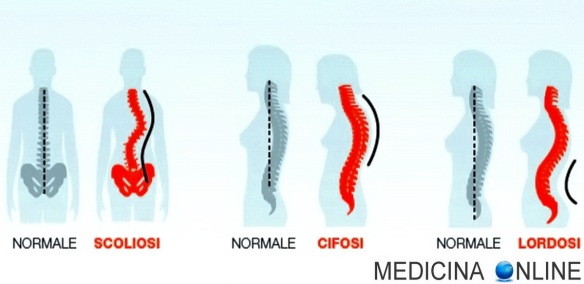
 Con il termine “cifosi” (in inglese “kyphosis“) in medicina si intende la curvatura fisiologica dorsale della colonna vertebrale, in senso antero-posteriore e con concavità anteriore, che oscilla tra i 20 ed i 45°, visibile osservando il corpo lateralmente. Quando si parla semplicemente di “cifosi”, quindi, non si fa riferimento ad una patologia, bensì alla normale curvatura della parte alta della schiena, anche se talvolta viene erroneamente usato il termine “cifosi” come sinonimo di “cifosi patologia”.
Con il termine “cifosi” (in inglese “kyphosis“) in medicina si intende la curvatura fisiologica dorsale della colonna vertebrale, in senso antero-posteriore e con concavità anteriore, che oscilla tra i 20 ed i 45°, visibile osservando il corpo lateralmente. Quando si parla semplicemente di “cifosi”, quindi, non si fa riferimento ad una patologia, bensì alla normale curvatura della parte alta della schiena, anche se talvolta viene erroneamente usato il termine “cifosi” come sinonimo di “cifosi patologia”.
Una colonna vertebrale toracica normale, con cifosi fisiologica, si estende dalla prima alla dodicesima vertebra toracica con un leggero angolo cifotico, compreso tra 20° e 45°.
Quando l’angolo della cifosi supera i 45° si parla invece di cifosi patologica, ipercifosi, dorso curvo o, nel linguaggio popolare, di gobba. In inglese si usa il termine “hyperkyphosis“. La cifosi patologica è, appunto, una condizione patologica che rientra nella classificazione dei dismorfismi sagittali del rachide o deformità sagittali del rachide. La cifosi di Scheuermann è una forma diffusa di ipercifosi ed è il risultato di vertebre incuneate (“vertebre a cuneo”) che si sviluppano durante l’adolescenza.
Etimologia
Il termine “cifosi” deriva dal greco “κυφός” (“cyphòs”), che significa “curvo”; “iper” deriva sempre dal greco e significa “sopra, oltre”.
Diffusione
L’ipercifosi è osservata più frequentemente nei maschi rispetto alle femmine.
Leggi anche: Differenza tra scoliosi, cifosi e lordosi normale e patologica
Cause e fattori di rischio
La causa specifica dell’ipercifosi non è sempre chiara ed univoca: la condizione sembra essere infatti multifattoriale, cioè causata da più fattori di rischio che agiscono in sinergia tra loro. Una cifosi patologica può essere causata o comunque favorita da uno o più dei seguenti fattori:
- malattie degenerative come l’artrite;
- spondilosi;
- problemi dello sviluppo (più comunemente sindrome di Scheuermann);
- osteoporosi con frattura vertebrale da compressione;
- ipostenia;
- famigliarità (avere famigliari con ipercifosi);
- età avanzata;
- sarcopenia;
- atrofia muscolare;
- sindrome di Ehlers–Danlos;
- malnutrizione per difetto, in particolare carenza di proteine e di vitamina D;
- debolezza muscolare patologica;
- posture cronicamente errate;
- crollo vertebrale;
- tumori ossei;
- fratture ossee;
- tubercolosi;
- allettamento cronico (ad esempio in caso di quadriplegia);
- traumi acuti o cronici.
Leggi anche:
- Differenza tra artrite ed artrosi: come riconoscerle
- Osteoporosi: cause, diagnosi, cure, osteopenia, valori Z-score e T-score
- Sindrome di Ehlers-Danlos: la “malattia dei contorsionisti”
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
Tipi di ipercifosi
Esistono diversi tipi di cifosi patologica:
- L’ipercifosi posturale, il tipo più comune, può manifestarsi sia negli anziani che nei giovani. Nei giovani è in aumento ma fortunatamente è più facilmente reversibile correggendo gli squilibri muscolari e la posizione. Nell’anziano (“gobba della vedova”) è più difficilmente risolvibile. Circa un terzo dei casi più gravi di ipercifosi nelle persone anziane presenta fratture vertebrali.
- La cifosi di Scheuermann è significativamente peggiore della precedente dal punto di vista estetico e può causare vari gradi di dolore, inoltre può interessare anche diverse aree della colonna vertebrale (la più comune è l’area medio-toracica). La cifosi di Scheuermann è considerata una forma di osteocondrosi giovanile della colonna vertebrale ed è più comunemente chiamata malattia di Scheuermann. Si riscontra soprattutto negli adolescenti e presenta una deformità significativamente peggiore rispetto alla cifosi posturale. Un paziente con la cifosi di Scheuermann in genere non può correggere da solo la postura. L’apice della curva, situato nelle vertebre toraciche, è abbastanza rigido. Il paziente può avvertire dolore a questo apice, che può essere aggravato dall’attività fisica e da lunghi periodi in piedi o seduti: ciò può avere un effetto significativamente dannoso poiché il loro livello di attività è frenato dalla loro condizione; possono sentirsi isolati o a disagio tra i coetanei se sono bambini, a seconda del livello di deformità. Mentre nella cifosi posturale le vertebre ed i dischi appaiono normali, nella cifosi di Scheuermann i dischi sono spesso erniati e le vertebre sono a forma di cuneo su almeno tre livelli adiacenti. La stanchezza è un sintomo molto comune, molto probabilmente a causa dell’intenso lavoro muscolare che deve essere messo in piedi o seduto correttamente. La famigliarità sembra essere un fattore di rischio. La maggior parte dei pazienti sottoposti a intervento chirurgico per correggere la cifosi ha la malattia di Scheuermann.
- L’ipercifosi congenita è una ipercifosi che è già presente alla nascita ed è correlata ad una colonna vertebrale non sviluppata correttamente nell’utero. Le vertebre possono essere malformate o fuse insieme e possono causare un’ulteriore cifosi progressiva man mano che il bambino si sviluppa. Il trattamento chirurgico può essere necessario in una fase molto precoce e può aiutare a mantenere una curva normale in coordinamento con follow-up coerenti per monitorare i cambiamenti. La decisione di eseguire la procedura chirurgica può essere molto complessa a causa dei potenziali rischi per il bambino. Una cifosi congenita può anche diventare macroscopicamente evidente solo negli anni dell’adolescenza, più comunemente nei bambini con paralisi cerebrale e altri disturbi neurologici.
- L’ipercifosi nutrizionale è una cifosi patologica correlata a carenze nutrizionali, specialmente verificatesi durante l’infanzia, come la carenza di vitamina D (che porta a rachitismo), che rende le ossa meno resistenti e provoca la curvatura della colonna vertebrale e degli arti sotto il peso corporeo via via maggiore del bambino.
- L’ipercifosi osteoporotica è correlata ad osteoporosi, che rende le ossa meno resistenti al peso corporeo e portano la schiena a curvarsi.
- La deformità del gibbo è una forma di ipercifosi strutturale, spesso una sequela della tubercolosi.
- L’ipercifosi post-traumatica può derivare da fratture vertebrali non trattate o trattate in modo inefficace.
Leggi anche: Differenza tra atteggiamento scoliotico e scoliosi strutturata
Sintomi e segni
La curvatura eccessiva nella parte alta della colonna è essa stessa il segno di una patologia o condizione a monte. Possibili sintomi e segni correlati ad una ipercifosi sono:
- mal di schiena;
- cefalee ricorrenti;
- cervicalgia (dolore al collo);
- frequenti torcicollo;
- frequenti episodi di “colpo della strega”;
- dolori che si irradiano lungo la schiena, fino agli arti superiori e le mani;
- lombosciatalgia (con dolore che si può irradiare fino ai piedi).
Nei casi più gravi la cifosi patologica può coinvolgere polmoni, diaframma, vari nervi e organi toracici ed addominali, provocando difficoltà ed alterazioni respiratorie, digerenti e neuro-muscolari. Il disagio di essere deriso come “individuo con la gobba”, può determinare conseguenze anche molto gravi per la psiche, portando in alcuni casi ad isolamento sociale, ansia, stress, depressione ed ideazioni suicidarie.
Come capire se mio figlio ha la cifosi patologica?
Basta anche una semplice ma attenta osservazione da parte dei genitori e degli insegnanti a individuare un inizio di ipercifosi: una lieve deviazione della spina dorsale guardando il bambino di profilo. Se sospettate che vi sia una ipercifosi, il medico potrà confermare o smentire questo dubbio.
Diagnosi di cifosi patologica
La diagnosi di cifosi patologica viene sospettata all’anamnesi e formulata attraverso l’osservazione e la misurazione degli angoli effettuata durante l’esame obiettivo. L’angolo di Cobb è il metodo più utilizzato per misurare la cifosi. Cause idiopatiche, come l’incuneamento vertebrale o altre anomalie, possono essere confermate tramite la radiografia. Una volta diagnosticata la presenza di una curvatura patologica, è importante capire se esiste una patologia e/o una condizione a monte che la determina o la favorisce: questo è importante per decidere la terapia migliore e più efficace. Numerose sono le indagini che possono essere usate per indagare la situazione. Le ecografie articolari, la risonanza magnetica e la TC possono evidenziare danni articolari ed al rachide correlati all’ipercifosi. L’osteoporosi, una potenziale causa di cifosi, può essere confermata con un esame della densitometria ossea (MOC).
Leggi anche: Quali sono le differenze tra MOC e DEXA nella diagnosi di osteoporosi?
Filo a piombo
Con un filo a piombo si può anche ampliare la valutazione della schiena. I valori considerati normali a livello di C7 devono essere compresi tra i 30 ed i 55 mm, e a livello di L3 tra i 30 mm e i 70 mm. I valori a livello di C7 devono essere pari a 60 mm ed a livello di L3 pari a 75 mm.
Ipercifosi: quando fare i controlli?
Va effettuato uno screening preventivo prima del compimento dei 9/10 anni per le ragazze e gli 11/12 per i ragazzi presso un medico ortopedico o un medico fisiatra, specializzati in patologie vertebrali. La visita ortopedica per la diagnosi di una sospetta malformazione è assolutamente indolore e non è invasiva. Se si nota una malformazione, il paziente viene inviato a compiere un esame radiologico per confermare la diagnosi.
Leggi anche: Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
Conseguenze
Sebbene la maggior parte dei casi di cifosi appaiono come lievi e richiedono solo un monitoraggio di routine, i casi più gravi possono essere fortemente debilitanti. Un alto grado di cifosi può causare dolore alla schiena, al collo ed alla testa. Può determinare disagio psicologico (il bambino può essere deriso dai coetanei e tendere all’isolamento sociale ed a patologie psichiatriche come la depressione). Può inoltre determinare difficoltà respiratorie e nella digestione, irregolarità cardiovascolari e compromissioni neurologiche. Nei casi più gravi una cifosi patologica può portare ad una compromissione delle possibilità professionali e ad una diminuzione della qualità della vita. Queste ampie curvature, in genere, non rispondono bene al trattamento conservativo e quasi sempre è necessario ricorrere all’intervento chirurgico di fusione spinale, che può ripristinare correttamente il naturale angolo di curvatura.
Leggi anche: Lo hai anche tu senza saperlo, è il collo smartphone: il disturbo di chi usa il cellulare
Trattamento della cifosi patologica
La cifosi posturale toracica può spesso essere trattata con la rieducazione posturale focalizzata sulla giusta posizione da tenere in determinate situazioni e su esercizi di rafforzamento mirati alla muscolatura (in particolare di deltoidi, sternocleidomastoideo trapezio, dorsali, lombari e glutei). Importante evitare di passare lunghe ore con lo smartphone od il tablet in mano ed il collo piegato in avanti. Utile lattività fisica in generale, in particolare il nuoto (attenzione però a sport come il tennis ed il ciclismo). Importante perdere di peso se in sovrappeso od obesi. La cifosi toracica idiopatica causata dall’incuneamento vertebrale, da fratture o anomalie vertebrali, risulta più difficile da trattare, dato che potrebbe non essere possibile curarla assumendo una postura corretta per via dei cambiamenti cronici e strutturali nelle vertebre. I bambini che non hanno completato il loro sviluppo, possono mostrare miglioramenti duraturi grazie al rinforzo muscolare. Esercizi possono essere prescritti per alleviare il disagio associato al sovraccarico dei musoli posteriori. Una varietà di posizioni a gravità assistita o una leggera trazione può ridurre al minimo il dolore associato alla compressione della radice del nervo. L’uso di sedie e poltrone ergonomiche di qualità, con schienale ben sagomato, può migliorare la situazione in alcuni casi. In Cina, molte persone usano materassi per la cura della colonna vertebrale per correggere l’eccessiva cifosi durante il sonno. L’intervento chirurgico può essere raccomandato per i casi di grave ed invalidante ipercifosi.
Leggi anche: Postura sbagliata: come correggerla, specie seduti alla scrivania
Tutori
Il “corsetto Milwaukee” è un particolare corpetto che viene spesso utilizzato per trattare la cifosi. I moderni dispositivi sono realizzati tramite apparecchiature CAD/CAM e personalizzati per il trattamento di diversi tipi di cifosi. Questi sono molto più facili da indossare e possono produrre risultati soddisfacenti. Poiché vi sono diversi tipi di curvature (toracica, toracolombari e lombari) diversi tipi di tutore sono utilizzati, con diversi vantaggi e svantaggi.
Leggi anche: Tendinite da smartphone, sindrome del tunnel carpale, epicondiliti, text neck: dolori da cellulare
Fisioterapia
Sono state sviluppate delle tecniche fisioterapiche per la cifosi non grave nei pazienti che non hanno completato lo sviluppo osseo che per le deformità vertebrali correlate. In Germania, un trattamento standard sia per la malattia di Scheuermann che per la cifosi lombare è il metodo Schroth, un sistema di terapia fisica per la scoliosi e le relative deformità spinali. Implica la posizione supina, il posizionamento di un cuscino sotto la regione scapolare e l’allungamento posteriore del rachide cervicale.
Chirurgia
Il trattamento chirurgico può essere utilizzato in casi gravi. Nei pazienti con progressiva deformità cifotica causata da crolli vertebrali, una procedura chiamata cifoplastica può arrestare la deformità e alleviare il dolore. La cifoplastica è una procedura minimamente invasiva e richiede solo una piccola apertura nella pelle. L’obiettivo principale è di restituire alla vertebra danneggiata la sua altezza originale.
Complicanze della chirurgia
Il rischio di gravi complicanze dovute alla chirurgia di fusione spinale per cifosi è stimata al 5%, simile ai rischi di un intervento chirurgico per la scoliosi. Possibili complicazioni possono essere l’infiammazione dei tessuti molli o processi infiammatori profondi, menomazione nella respirazione, sanguinamento e lesioni nervose. Secondo gli ultimi dati disponibili, tuttavia, il tasso effettivo di complicanze può essere significativamente più alto. Anche tra coloro che non soffrono gravi complicazioni, il 5% dei pazienti richiede un successivo intervento entro cinque anni e non è ancora chiaro quali siano i risultati attesi nel lungo termine. Tenendo conto che i segni e sintomi della deformità della colonna vertebrale non possono essere modificati da un intervento chirurgico, la chirurgia plastica può essere utile. Purtroppo, gli effetti di un intervento di chirurgia plastica non sono necessariamente stabili.
Leggi anche:
- Bambini con mal di schiena già a 7 anni, colpa di pc, smartphone e tablet
- Ansia da messaggio, paura di rimanere sconnessi e di essere esclusi dai social: le nuove patologie da smartphone
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Sciatica: quanto dura, come dormire, come farla passare
- Sciatica: caldo o freddo? Si può morire? Non passa: cosa fare?
- Differenza tra colonna vertebrale e spina dorsale
- Differenza tra costole e vertebre
- Differenza tra scoliosi ed atteggiamento scoliotico
- Differenza tra scoliosi e rotoscoliosi
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Differenza tra piano sagittale, coronale, trasversale e obliquo
- Differenza tra laterale, mediale, distale e prossimale
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra ginocchio valgo e varo
- Piede piatto: cos’è e perché può diventare pericoloso per la salute
- Alluce valgo: sintomi iniziali, dolore, correttore, esercizi e operazione
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Quante vertebre contiene la colonna vertebrale dell’uomo?
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Caviglia slogata (distorsione) e gonfia: cosa fare? Fasciatura ed altri rimedi
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!

 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie. La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita.
La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita. Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora. Jessica è una bambina di 3 anni normalissima, s non per il fatto che… non può dormire. La piccola infatti è affetta da un disturbo che le impedisce di riposare serenamente la notte.
Jessica è una bambina di 3 anni normalissima, s non per il fatto che… non può dormire. La piccola infatti è affetta da un disturbo che le impedisce di riposare serenamente la notte.  Educazione alimentare
Educazione alimentare Brutte notizie per genitori e parenti che scelgono come regalo di Natale per un bambino la soluzione più facile e scontata che esista: un giocattolo, sembra infatti che possederne troppi possa nuocere alla capacità di concentrazione e alla godibilità del gioco dei piccoli. Bimbi che dovrebbero, invece, averne a disposizione solo qualcuno, per impegnare il giusto livello di attenzione e sviluppare correttamente la propria creatività. A ‘bacchettare’ chi mette troppi balocchi sotto l’albero è una ricerca dell’università di Toledo pubblicata sulla rivista
Brutte notizie per genitori e parenti che scelgono come regalo di Natale per un bambino la soluzione più facile e scontata che esista: un giocattolo, sembra infatti che possederne troppi possa nuocere alla capacità di concentrazione e alla godibilità del gioco dei piccoli. Bimbi che dovrebbero, invece, averne a disposizione solo qualcuno, per impegnare il giusto livello di attenzione e sviluppare correttamente la propria creatività. A ‘bacchettare’ chi mette troppi balocchi sotto l’albero è una ricerca dell’università di Toledo pubblicata sulla rivista  La crescita del neonato durante il primo anno di vita avviene molto rapidamente anche se ogni bambino ha propri ritmi personali e non sempre uguali a quelli dei coetanei. Alla nascita, infatti, pesi e lunghezze non sono uguali per tutti: in generale però si può dire che il peso medio alla nascita è di circa 3200 grammi con qualche differenza tra maschi e femmine, infatti i primi pesano circa 150 grammi in più: viene comunque considerato normale un peso compreso tra i 2500 e i 4500 grammi.
La crescita del neonato durante il primo anno di vita avviene molto rapidamente anche se ogni bambino ha propri ritmi personali e non sempre uguali a quelli dei coetanei. Alla nascita, infatti, pesi e lunghezze non sono uguali per tutti: in generale però si può dire che il peso medio alla nascita è di circa 3200 grammi con qualche differenza tra maschi e femmine, infatti i primi pesano circa 150 grammi in più: viene comunque considerato normale un peso compreso tra i 2500 e i 4500 grammi.