 Il mal di schiena in zona lombare, anche chiamato lombalgia, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena.
Il mal di schiena in zona lombare, anche chiamato lombalgia, è una sindrome dolorosa localizzata a livello del rachide lombare, nella parte bassa della schiena.
Tipi di dolore in zona lombare
Il dolore percepito che può essere improvviso e lancinante oppure graduale e progressivo, acuto o cronico, intermittente o continuo, sopportabile o invalidante, e può accentuarsi od attenuarsi eseguendo determinati movimenti. Il tipo di dolore avvertito cambia da soggetto a soggetto in base alla causa che l’ha scatenato.
Cause di dolore in zona lombare
La lombalgia può essere di origine vertebrale o non vertebrale. Nel primo caso, i responsabili più accreditati sono le ernie o l’artrosi, mentre nel secondo caso il ventaglio delle possibili cause si amplia, comprendendo problemi muscolari, ginecologici e posturali, ma anche sovrappeso e abitudini di vita sbagliate. Infatti, posture scorrette, vita sedentaria e eccesso di peso possono compromettere la salute della schiena e scatenare episodi dolorosi. I più diffusi agenti eziologici della lombalgia, sono:
- abitudini di vita scorrette (obesità, sedentarietà, postura scorretta, materasso troppo morbido);
- ansia e stress (le tensioni si scaricano sulla schiena);
- sport inadeguati o praticati scorrettamente;
- traumi gravi al rachide (es. ernia discale, colpo di frusta, colpo della strega);
- patologie della colonna vertebrale (spondilolistesi, scoliosi, sciatica).
Leggi anche:
- Mal di schiena: cibi consigliati, farmaci, rimedi naturali e prevenzione del dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
Cosa fare in caso di mal di schiena in zona lombare
Se il mal di schiena è di tipo secondario, cioè più che un disturbo a sé è il sintomo di un’altra patologia, com’è facilmente intuibile, sarà necessario curare la malattia scatenante. Negli altri casi, si può optare, sotto stretto controllo medico e affidandosi a professionisti qualificati, per un ciclo di massaggi e manipolazioni decontratturanti e per impacchi caldi sulla zona interessata. La cura migliore, comunque, è la prevenzione che comprende maggiore attenzione per la postura assunta, attività fisica costante e regolare, controllo del peso corporeo o alimentazione salutare. Ecco alcuni pratici consigli su cosa fare per migliorare la situazione:
- Ridurre i carichi che gravano sulla schiena.
- Proteggere la schiena da traumi ed evitare movimenti bruschi.
- Praticare regolarmente sport ed attività fisica. Per porre rimedio al mal di schiena si consiglia di puntare su esercizi di tonificazione ed allungamento, da associare ad una moderata attività aerobica. Leggi anche: Lo stretching: benefici e le 6 regole per eseguirlo bene.
- Praticare con regolarità un’attività motoria finalizzata alla riduzione del peso corporeo e al miglioramento di tono ed elasticità muscolare.
- Irrobustire tutti i muscoli, specie dorsali, addominali e spalle. Leggi anche: Come fare gli addominali.
- Mantenere il proprio peso ideale. Ricordiamo infatti che anche l’obesità costituisce un fattore di rischio per il mal di schiena.
- Eseguire sempre movimenti consoni all’entità del dolore lombare, usando il buon senso.
- Le borsette a tracolla, specie se pesanti, devono essere spostate da ambedue le parti: tenerle sempre sulla spalla destra ad esempio, può provocare un difetto posturale e alla lunga mal di schiena.
- Indossare bretelle del reggiseno o della canottiera stabili: se non stabili possono provocare una errata tensione muscolare.
- Bilanciare il peso tra le due braccia quando portiamo le buste della spesa: meglio due buste più leggere su ambo i lati che una sola pesante su un lato solo.
- Sistemarsi in posizione antalgica (corrisponde alla posizione in cui si è avvertito il trauma) è un buon rimedio per attenuare il mal di schiena dipendente dal colpo della strega.
- Evitare di chinarsi in avanti per raccogliere un oggetto ma piegare le gambe per abbassarsi.
- Riposo assoluto per un periodo non superiore a 12-48 ore (a partire dal momento in cui si è avvertito il colpo della strega).
- Sottoporsi a manipolazioni e massaggi decontratturanti (eseguiti da medico o fisioterapista esperto).
- Evitare una vita stressante. Leggi anche: I nove consigli per superare lo stress del lunedì mattina.
- Gli impacchi caldi sulla schiena possono temporaneamente alleviare il dolore.
- Evitare quanto possibile i colpi di freddo e le correnti d’aria.
- Se il dolore non si interrompe, recarsi dal medico che indagherà sulle cause del dolore lombare per intervenire prontamente con un trattamento specifico che curi a monte il problema e non con palliativi.
Leggi anche: Terapia con Infrarossi per il dolore
Cosa NON fare in caso di mal di schiena in zona lombare
- Intraprendere un nuovo allenamento sportivo “fai-da-te”: se eseguiti in maniera scorretta e indisciplinata, gli sport di potenza – come il bodybuilding – possono essere molto dannosi per il rachide cervicale.
- Mantenere una posizione scorretta a lungo.
- Indossare spesso scarpe con tacchi alti: si consiglia di preferire calzature comode, idonee da indossare durante l’intero arco della giornata.
- Condurre una vita stressante.
- Riposo eccessivo: un simile atteggiamento non giova al mal di schiena, anzi può perfino peggiorare la condizione. Difatti, in condizioni di immobilità, la muscolatura tende ad indebolirsi diventando ancor più incapace di sopportare le numerose sollecitazioni a cui viene sottoposta.
- Sforzi violenti e sollecitazioni muscolari e legamentose eccessive.
- Atteggiamenti posturali scorretti.
- Tecnica di sollevamento errata.
- Iniziare terapie farmacologiche o fisioterapiche fai da te.
Leggi anche: Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
Gli esercizi
Per prevenire, ma anche per alleviare, il dolore alla schiena, ci sono alcuni esercizi utili. Eccone tre facili da fare anche da sole a casa:
- Ginocchia al petto. Si parta con la schiena a terra, le gambe tese, per poi sollevare la gamba destra, con il ginocchio piegato da portare al petto e da stringere con le mani; ripetere con l’altra gamba, 10 volte per lato.
- Torsione. La partenza è da sdraiate, con la schiena a terra e le braccia aperte perpendicolari al corpo e appoggiate al suolo; piegare la gamba destra, effettuando una torsione dell’addome, verso sinistra, portando il piede a toccare il suolo. Ripetere con l’altra gamba, sempre con incrocio e torsione; effettuare 10 sessioni.
- Estensione. Sdraiate a pancia a terra; le braccia piegate e le mani a terra; sollevare la testa, le spalle verso l’alto, volgendo lo sguardo al cielo. Ripetere 10 volte.
Trattamenti medici
Prima di procedere con un qualsivoglia intervento medico, si raccomanda di sottoporsi ad accertamenti diagnostici volti ad individuare la causa scatenante il mal di schiena.
- Terapie alternative:
- Agopuntura
- Massofisioterapia
- Osteopatia
- Chiropratica
- Laserterapia
- Elettroterapia
- Crioterapia
- Ossigeno-ozono terapia per il mal di schiena dipendente da ernie discali. Prevede l’introduzione di una miscela ossigeno/ozono in sede interdiscale. L’ozono infatti esercita un discreto potere antinfiammatorio riducendo la pressione discale.
- Intervento di discectomia: quando il mal di schiena dipende da un’ernia al disco.
I migliori prodotti per la cura dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- La metà di noi al liceo ha sofferto di onicofagia e molti ne soffono tuttora senza saperlo, di che malattia si tratta?
- Dermatillomania: quella irrefrenabile voglia di stuzzicarsi la pelle
- Tricofagia e tricobezoario : cosa sono e quali sono le cure?
- Tricotillomania: cause, sintomi, diagnosi e terapia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.
Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore. Mal di testa e dolori acuti alla testa colpiscono 1 persona su 100 durante o appena concluso il rapporto sessuale. Il disturbo prende il nome di cefalea coitale, colpisce maggiormente il sesso maschile ed è spesso associato ad un aumento del dolore a mano che ci si avvicina all’orgasmo (cefalea orgasmica). L’incidenza è molto maggiore dell’1% in chi fa uso di cocaina e altre droghe eccitanti. Al momento dell’orgasmo solitamente il dolore tende apparentemente a sparire “coperto” dal forte piacere sessuale per poi ripresentarsi alcuni secondi dopo il termine dell’orgasmo. Il
Mal di testa e dolori acuti alla testa colpiscono 1 persona su 100 durante o appena concluso il rapporto sessuale. Il disturbo prende il nome di cefalea coitale, colpisce maggiormente il sesso maschile ed è spesso associato ad un aumento del dolore a mano che ci si avvicina all’orgasmo (cefalea orgasmica). L’incidenza è molto maggiore dell’1% in chi fa uso di cocaina e altre droghe eccitanti. Al momento dell’orgasmo solitamente il dolore tende apparentemente a sparire “coperto” dal forte piacere sessuale per poi ripresentarsi alcuni secondi dopo il termine dell’orgasmo. Il  Quando siamo sessualmente eccitati, durante un atto sessuale col partner o durante la masturbazione, il nostro corpo cambia. Ecco sette cose che ti succedono senza che tu te ne renda conto:
Quando siamo sessualmente eccitati, durante un atto sessuale col partner o durante la masturbazione, il nostro corpo cambia. Ecco sette cose che ti succedono senza che tu te ne renda conto: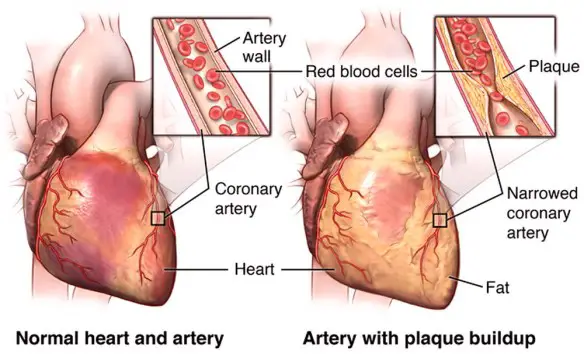 Con “angina pectoris” si intende un dolore al torace retrosternale (posteriore allo sterno, l’osso piatto e centrale del torace). L’angina pectoris non è quindi una vera e propria patologia, bensì un sintomo.
Con “angina pectoris” si intende un dolore al torace retrosternale (posteriore allo sterno, l’osso piatto e centrale del torace). L’angina pectoris non è quindi una vera e propria patologia, bensì un sintomo.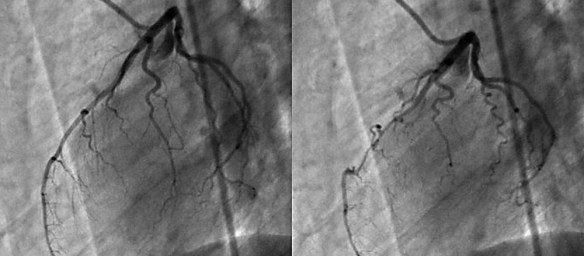 La coronografia è un esame radiologico invasivo che consente di visualizzare immagini dei vasi arteriosi che avvolgono il cuore e che portano il sangue al muscolo cardiaco, chiamati appunto coronarie. E’ una tecnica procedura diagnostica che viene condotta attraverso l’introduzione di un mezzo di contrasto nel circolo sanguigno, utile a rendere visibili le coronarie al macchinario. La coronografia prevede l’introduzione di un catetere, un tubicino sottile e flessibile che viene fatto avanzare nei vasi sanguigni fino al punto in cui deve rilasciare il liquido di contrasto. Grazie all’avvento delle tecnologie digitali, oggi è possibile ottenere immagini della funzionalità circolatoria minimizzando l’uso del mezzo di contrasto.
La coronografia è un esame radiologico invasivo che consente di visualizzare immagini dei vasi arteriosi che avvolgono il cuore e che portano il sangue al muscolo cardiaco, chiamati appunto coronarie. E’ una tecnica procedura diagnostica che viene condotta attraverso l’introduzione di un mezzo di contrasto nel circolo sanguigno, utile a rendere visibili le coronarie al macchinario. La coronografia prevede l’introduzione di un catetere, un tubicino sottile e flessibile che viene fatto avanzare nei vasi sanguigni fino al punto in cui deve rilasciare il liquido di contrasto. Grazie all’avvento delle tecnologie digitali, oggi è possibile ottenere immagini della funzionalità circolatoria minimizzando l’uso del mezzo di contrasto.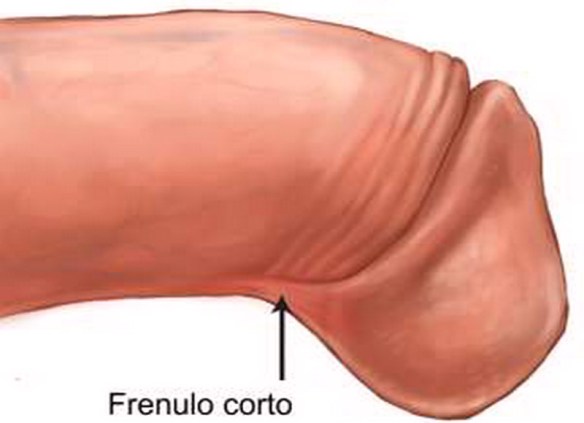 In anatomia il frenulo del pene è quella sottile lamina tissutale che collega il glande al prepuzio, zona erogena particolarmente sensibile quando stimolata, perché riccamente vascolarizzata e dotata di moltissimi recettori nervosi del piacere. In seguito a malformazioni congenite e/o a rapporti sessuali ripetuti, si verifica un’inevitabile sollecitazione meccanica del frenulo, zona particolarmente delicata, quindi sensibile a micro lacerazioni e piccoli tagli che, con il tempo, creano dolore e lesioni cicatriziali retraenti a livello del prepuzio che portano ad accorciamento del frenulo e quindi al frenulo corto (o breve). Il frenulo corto è in definitiva una caratteristica anatomica in cui il frenulo del glande appare più breve rispetto alla norma.
In anatomia il frenulo del pene è quella sottile lamina tissutale che collega il glande al prepuzio, zona erogena particolarmente sensibile quando stimolata, perché riccamente vascolarizzata e dotata di moltissimi recettori nervosi del piacere. In seguito a malformazioni congenite e/o a rapporti sessuali ripetuti, si verifica un’inevitabile sollecitazione meccanica del frenulo, zona particolarmente delicata, quindi sensibile a micro lacerazioni e piccoli tagli che, con il tempo, creano dolore e lesioni cicatriziali retraenti a livello del prepuzio che portano ad accorciamento del frenulo e quindi al frenulo corto (o breve). Il frenulo corto è in definitiva una caratteristica anatomica in cui il frenulo del glande appare più breve rispetto alla norma. Certe volte il desiderio sessuale è così forte che si è pronti a tutto, ma nel caso di questo uomo della provincia di Shaanxi, in Cina, la situazione che si è verificata ha dell’assurdo.
Certe volte il desiderio sessuale è così forte che si è pronti a tutto, ma nel caso di questo uomo della provincia di Shaanxi, in Cina, la situazione che si è verificata ha dell’assurdo.