
Mettersi alla guida di sera è un fattore di rischio per il colpo di sonno
La sonnolenza rappresenta una delle principali cause di incidenti alla guida di autoveicoli e ciò è particolarmente vero in Continua a leggere


Mettersi alla guida di sera è un fattore di rischio per il colpo di sonno
La sonnolenza rappresenta una delle principali cause di incidenti alla guida di autoveicoli e ciò è particolarmente vero in Continua a leggere
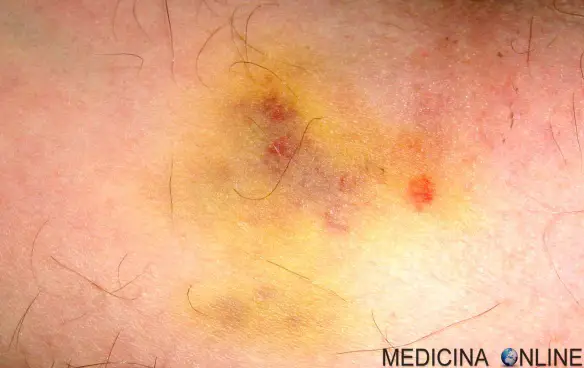
Un trauma contusivo in questo caso ha generato un ematoma
Un “trauma” nel nostro organismo si verifica quando una forza esterna di vario tipo ed intensità colpisce il corpo in un dato punto, ad esempio un Continua a leggere
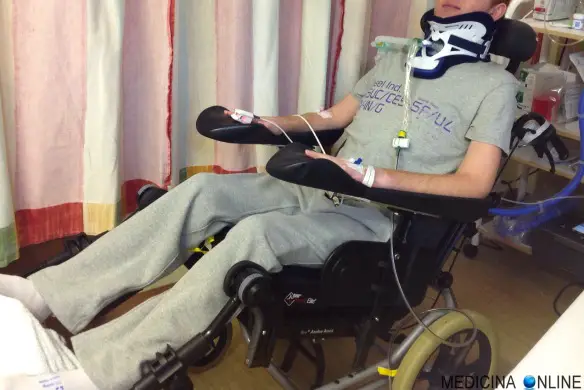 Con tetraplegia (anche chiamata quadriplegia) si intende una paralisi sia del torso che degli arti superiori ed inferiori, causato da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. Anche una lesione cerebrale in età infantile precoce (paralisi cerebrale infantile) o in epoche successive della vita possono provocare una tetraplegia nel caso vengano danneggiate estesamente le aree encefaliche deputate al controllo della motilità volontaria. Questa grave patologia, che fa perdere forza e sensibilità alle parti colpite, viene provocata da lesioni o traumi del midollo spinale e delle arterie vertebrali , in modo particolare delle prime sette vertebre cervicali che sorreggono il cranio, identificate con le sigle C1- C2 – C3 – C4 – C5 – C6 – C7.
Con tetraplegia (anche chiamata quadriplegia) si intende una paralisi sia del torso che degli arti superiori ed inferiori, causato da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. Anche una lesione cerebrale in età infantile precoce (paralisi cerebrale infantile) o in epoche successive della vita possono provocare una tetraplegia nel caso vengano danneggiate estesamente le aree encefaliche deputate al controllo della motilità volontaria. Questa grave patologia, che fa perdere forza e sensibilità alle parti colpite, viene provocata da lesioni o traumi del midollo spinale e delle arterie vertebrali , in modo particolare delle prime sette vertebre cervicali che sorreggono il cranio, identificate con le sigle C1- C2 – C3 – C4 – C5 – C6 – C7.
La tetraplegia in genere è la conseguenza di un grave trauma avvenuto in questa particolare e delicata frazione della colonna vertebrale composta dalle vertebre sopra descritte. Il trauma più frequente è quello provocato da un incidente d’auto e da cadute da motociclette e motorini ( il casco protegge la testa ma non quel tratto del collo). Può essere anche causato da un violento impatto da cadute accidentali, o da traumi derivati da attività sportive (equitazione, hockey, paracadutismo, tuffi ecc.) insomma in tutti quei casi per cui il midollo spinale viene coinvolto o danneggiato da lesioni in quel tratto di vertebre cervicali. Volendo calcolare percentualmente questi traumi:
Il deficit neurologico che ne consegue è la tetraplegia incompleta ( circa il 30% dei casi), la tetraplegia completa ( nel 26 % dei casi ), quindi la paraplegia incompleta (nel 20% dei casi). Quasi il 60% di questi devastanti infortuni riguarda giovani-adulti tra i 16 e i 30 anni, con tutte le conseguenze e i costi sociali che comportano patologie di questa gravità che prevedono la non autosufficienza per il resto della vita.
Leggi anche:
Volendo semplificare e rendere più chiare le conseguenze che derivano da traumi subiti dalle prime sette vertebre, possiamo dire che:
Il risultato finale purtroppo è quello che le persone che subiscono incidenti in queste prime sette vertebre, non sono più in grado di poter gestire la loro vita normale. Tra le altre lesioni che possono colpire il midollo osseo di questo segmento di colonna vertebrale, e che possono provocare forme progressive di tetraplegia, vanno aggiunti anche alcuni tipi di tumori cerebrali, forme di necrosi del midollo, o poliomelite (fortunatamente pressoché scomparsa), oppure gravi forme di distrofia muscolare, o da sclerosi a placche in fase avanzata.
La persona ferita e colpita da presunta tetraplegia va urgentemente ricoverata presso una struttura dotata di unità spinale. Un team specializzato provvederà ad effettuare rapidamente approfonditi esami per individuare la collocazione della lesione e valutarne il grado di gravità attraverso test neurologici, TAC, analisi radiologiche con liquido di contrasto alle membrane delle meningi, oltre a stimolazioni magnetiche del cranio per valutare la funzionalità dei circuiti che riconducono al Sistema Nervoso Centale.
Leggi anche:
Si può guarire da una tetraplegia? Purtroppo allo stato attuale delle ricerche e della conoscenza scientifica non esiste un intervento risolutivo per questa grave patologia. Le più recenti e promettenti ricerche sono orientate verso terapie innovative che si basano sulla rigenerazione delle parti lese del Sistema Neurologico Centrale con l’utilizzazione di cellule staminali. Solo ripristinando queste funzionalità sarà infatti possibile recuperare parte dei movimenti e della sensibilità. In attesa, le opzioni terapeutiche per le persone colpite da tetraplegia si basano in genere sulla somministrazione di corticosteroidi e medicinali per rilassare i muscoli ed alleviare il dolore. Oltre ad eventuali trazioni spinali e a sedute fisioterapiche e riabilitative, durante la riabilitazione non è escluso l’intervento chirurgico per rimuovere detriti ossei o liquidi che possano premere sul midollo spinale.
Le tecniche riabilitative più usate per tentare il recupero delle funzioni neurologiche sono:
A queste si aggiungono:
La tetraplegia porta purtroppo con sé varie problematiche legate alla riduzione della mobilità, con diminuzione della qualità della vita del paziente. I pazienti necessitano di un’assistenza quotidiana in quanto quasi totalmente non-autosufficienti negli spostamenti, nell’alimentazione, nel vestirsi e nell’espletare i bisogni fisiologici. Inoltre varie complicanze rendono precaria la salute generale, esse sono generalmente:
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
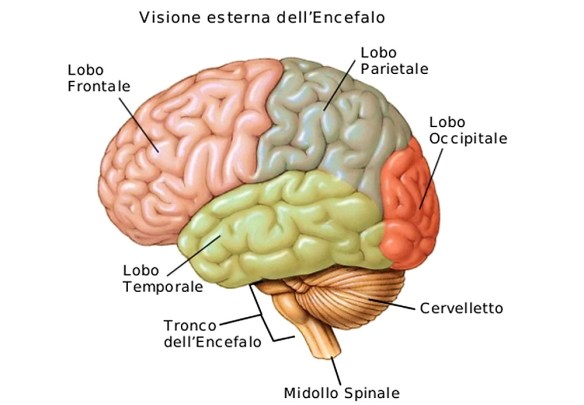
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
Leggi anche: Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
Fortunatamente no. Non tutti i traumi cranici hanno come conseguenza una emorragia cerebrale: ciò dipende principalmente dal tipo di trauma e dalla presenza o meno di alcuni fattori di rischio che possono favorire la rottura del vaso sanguigno, come ad esempio la presenza di:
Inoltre il trauma ha un maggior rischio di determinare un maggior danno emorragico, in caso di:
Leggi anche: Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
I sintomi di norma compaiono all’improvviso subito dopo il trauma e possono evolvere anche molto rapidamente. Essi sono:
In alcuni casi tuttavia l’emorragia da traumi può essere lieve e rimanere asintomatica, cioè non determinare alcun sintomo, motivo per cui, in caso di urti alla testa, è comunque importante tenere sotto controllo medico il soggetto.
Il decorso poi può essere complicato da:
Vi può poi essere la comparsa di edema cerebrale che determina un peggioramento del quadro neurologico fino al coma.
Leggi anche: Differenza tra afasia di Broca e di Wernicke
Per la diagnosi di emorragia cerebrale vengono utilizzati – in emergenza – i seguenti esami diagnostici per immagini:
Leggi anche: Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
L’intervento chirurgico di riduzione dell’ematoma è solitamente richiesto per i pazienti con ematoma lombare e deterioramento progressivo delle condizioni neurologiche e per i pazienti con ematoma del cervelletto (cerebellare) di dimensioni superiori ai tre centimetri.
Nei pazienti per i quali non è necessario l’intervento chirurgico è fondamentale un attento e continuo monitoraggio dello stato neurologico e dei parametri vitali: particolare attenzione deve essere rivolta al controllo dell’ipertensione arteriosa. In caso di importante edema cerebrale può essere richiesta la somministrazione di diuretici osmotici. In caso di emorragia cerebrale in concomitanza con una terapia anticoagulante si fa solitamente uso di preparati in grado di ripristinare la normale coagulazione del sangue (vitamina K, protamina, concentrati piastrinici).
Leggi anche: Coma da emorragia cerebrale: quanto può durare?
L’emorragia cerebrale è un evento grave, in alcuni casi gravissimo, che mette a rischio la sopravvivenza di chi lo subisce e le sue conseguenze possono essere irreversibili o solo lievemente reversibili e rappresentare il motivo di serie disabilità per il resto della vita. In alcuni casi, purtroppo, il paziente colpito da emorragia cerebrale, può entrare in coma e rimanere in stato di incoscienza fino alla morte, che può sopraggiungere in tempi estremamente variabili in base all’età, alla gravità del danno cerebrale ed allo stato di salute generale del paziente. In altri casi il paziente rimane cosciente, ma può avere dei danni molto variabili, che riflettono la zona e la gravità del danno cerebrale, come ad esempio disturbi del linguaggio (afasie), anosognosia, disturbi del movimento, della vista… Sono comunque disponibili dei trattamenti riabilitativi che riducono, per quanto possibile, le invalidità del paziente.
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
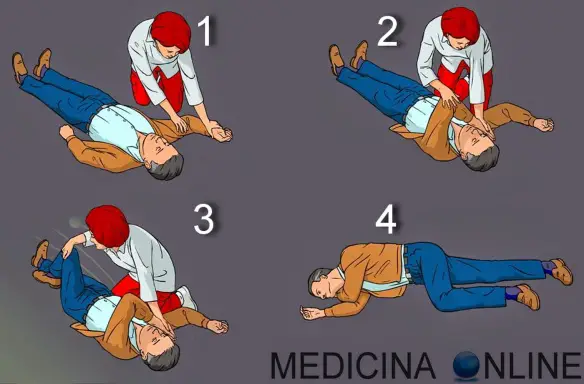 La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.
La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.
Nonostante questa manovra possa in alcuni casi salvare la vita del soggetto, chiunque si trovi di fronte ad un infortunato NON DEVE MAI operarla immediatamente, ma deve sempre osservare un preciso comportamento, volto a garantire innanzitutto la sicurezza del soccorritore e, quindi, la sicurezza e la salvaguardia del soggetto da soccorrere, evitando movimenti che potrebbero solo essere controproducenti. Prima di eseguire qualsiasi manovra, è di vitale importanza ricordarsi che:
Non c’è una risposta univoca: il lato scelto è indifferente salvo particolari situazioni in cui particolari traumi e feriti possono rendere preferibile un lato piuttosto che l’altro.
Leggi anche:
La posizione laterale di sicurezza ha il principale scopo di evitare il rischio di soffocamento per ostruzione delle vie respiratorie, il che può avvenire, in particolare, se la persona è supina e priva di coscienza. Il soffocamento avviene per due cause possibili:
La PLS permette all’infortunato di respirare liberamente proprio perché impedisce alla lingua di scivolare verso la gola e, in caso di vomito, i liquidi non vanno ad ostruire le vie aeree ma scorrono verso l’esterno del cavo orale.
A partire da un soggetto in posizione supina con gli arti allineati lungo il corpo si deve innanzitutto individuare il lato su cui questo andrà ad appoggiare, dopodiché:
Dopo aver eseguito la manovra, è importante restare per effettuare il controllo periodico della presenza e della regolarità del respiro e del battito cardiaco e, comunque, non abbandonare il soggetto fino all’arrivo dei soccorsi qualificati.
Leggi anche:
Si noti che esistono diverse versioni della posizione laterale di sicurezza. Ci sono piccole differenze tra le une e le altre, ma tutte condividono gli stessi principi di base:
La posizione ottenuta dovrebbe essere il più naturale possibile e non dovrebbe generare pressioni sul petto che possano rendere difficoltosa la respirazione.
Altri articoli che potrebbero interessarti:
Semeiotica dell’addome:
Semeiotica della colecisti:
Semeiotica del rene:
Semeiotica del cuore:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
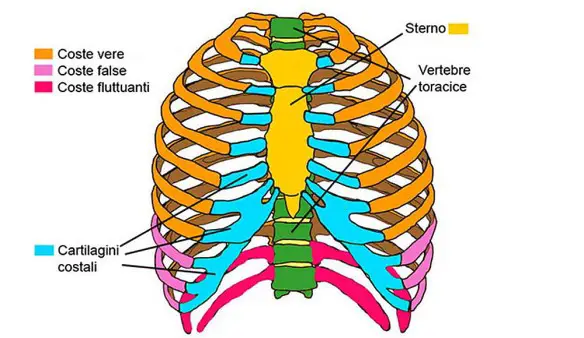
Le costole (coste)
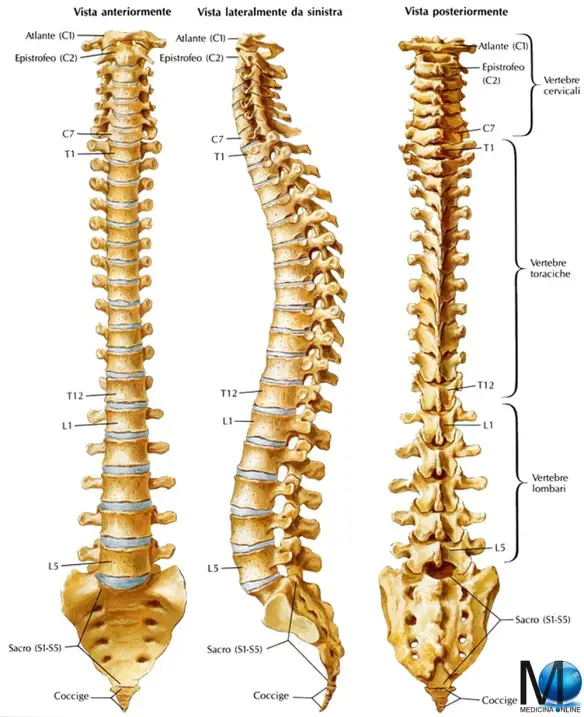
La colonna vertebrale e le sue vertebre
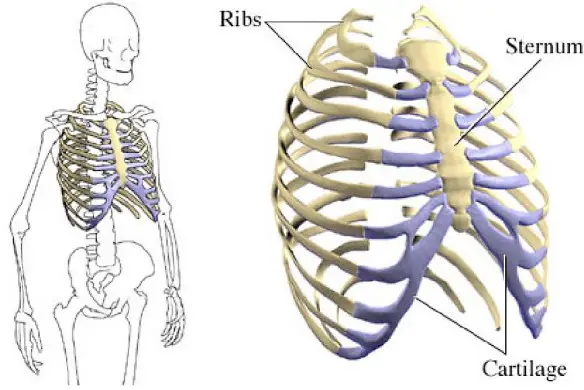
Vertebre e costole (o più correttamente “coste”) sono ossa importanti del nostro corpo, poiché costituiscono la gabbia toracica e contribuiscono alla stabilità dello scheletro. La gabbia toracica è formata dalle cartilagini costali, dallo sterno, dalle coste e dalle vertebre toraciche, così suddivise:
Le 12 vertebre toraciche formano (assieme alle 7 cervicali, 5 lombari, 5 sacrali e 3 coccigee) la colonna vertebrale o rachide o spina dorsale, che è il principale sostegno del corpo umano. Dalla colonna vertebrale partono le 12 paia di costole: ogni paio di costole origina infatti da una delle 12 vertebre toraciche.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 Una costola si dice “incrinata” quando – principalmente in seguito a un trauma nella zona del torace – risulta essere indolenzita, specialmente durante gli atti di respirazione profonda. A volte l’incrinatura è anche più estesa, interessando anche i muscoli intercostali, quelli che sono frapposti fra costola e costola. Per poterla diagnosticare correttamente, oltre all’anamnesi ed all’esame obiettivo, è opportuno procedere con alcuni esami strumentali di tipo radiologico.
Una costola si dice “incrinata” quando – principalmente in seguito a un trauma nella zona del torace – risulta essere indolenzita, specialmente durante gli atti di respirazione profonda. A volte l’incrinatura è anche più estesa, interessando anche i muscoli intercostali, quelli che sono frapposti fra costola e costola. Per poterla diagnosticare correttamente, oltre all’anamnesi ed all’esame obiettivo, è opportuno procedere con alcuni esami strumentali di tipo radiologico.
L’incrinatura della costola (in medicina più correttamente denominata “costa“) è in genere la conseguenza di un trauma diretto o – meno frequentemente – indiretto, alla gabbia toracica. Ad esempio una costa si può incrinare in seguito ai colpi che è possibile ricevere al torace durante la pratica di un’attività sportiva, agli incidenti automobilistici, a quelli domestici o, perfino, ai contraccolpi al torace di una tosse violenta o di lunga durata. Un mio paziente una volta si incrinò una costa stando seduto su una sedia dotata di robusti braccioli: il mio paziente si piegò lateralmente e velocemente su di un lato ed il suo torace sbattè su un bracciolo. Questo per farvi capire che anche banali gesti quotidiani possono risultare in un trauma alla gabbia toracica che può incrinare una o più costole adiacenti.
Leggi anche: Differenza tra costola incrinata e rotta
Quando una costola si incrina, si determina una infiammazione che genera dolore e, a volte, anche gonfiore ed ematoma, in corrispondenza dell’area traumatizzata. Il dolore tipico della costola incrinata è generalmente intenso, ma quando il busto è fermo in posizione di riposo, è in molti casi del tutto assente. Il dolore in genere compare o peggiora durante il compimento di alcune azioni, come:
L’eventuale presenza di una massa anomala (ad esempio un tumore) a livello di torace e/o addome, può aumentare la sensazione dolorosa. Il dolore in genere aumenta di intensità la notte ed è estremamente fastidioso in quanto rende spesso impossibile dormire sul fianco della zona traumatizzata, inoltre anche il semplice cambiare posizione, può generare dolore.
La presenza della costola incrinata determina sintomi e segni molto simili a quelli prodotti da una costola fratturata. Per cercare di giungere a una corretta diagnosi, al medico saranno richieste un’attenta anamnesi (raccolta dei dati del paziente, delle sue abitudini, di altre sue patologie e soprattutto del tipo di evento che ha fatto scaturire il dolore) un esame obiettivo che indaghi a fondo la zona traumatizzata e l’uso di esami strumentali di tipo radiologico, come la radiografia, la TC e la risonanza magnetica nucleare.
La terapia prevista per le costole incrinate consiste principalmente nel riposo, con applicazione di ghiaccio sulla zona dolorante e con l’assunzione di paracetamolo (Tachipirina) o di FANS (farmaci antinfiammatori non steroidei, come l’aspirina e l’ibuprofene) per diminuire il dolore, soprattutto assumendo i farmaci la sera, prima di andare a dormire, in modo che l’effetto antidolorifico si estenda a tutta la notte. L’obiettivo principale sarà quello di garantire il corretto respiro, considerando che un respiro non profondo può predisporre all’insorgenza di polmoniti e di infezioni polmonari, specie negli anziani e negli allettati cronici. In aggiunta ai farmaci antidolorifici sarà necessario mantenersi al riposo da qualsiasi attività fisica (sportiva o lavorativa) che includa torsioni e movimenti del busto. Utile l’applicazione del ghiaccio sulla zona gonfia e con l’ematoma (sono sufficienti almeno 15-20 minuti 3-4 volte al giorno) e ancora eseguire sporadici colpi di tosse “controllata” almeno una o due volte ogni ora per ridurre il rischio di polmoniti e di infezioni polmonari. È opportuno non avvolgere il torace con bendaggi, il che renderebbe ancora più difficile la respirazione profonda, non fumare e non eseguire movimenti improvvisi o sollevare pesi. In alcuni casi meno gravi, in palestra è possibile eseguire alcuni esercizi, ad esempio usando manubri per potenziare i bicipiti, purché il torace e l’addome restino fermi.
Leggi anche: Frattura costale multipla, volet costale e pneumotorace
Non sempre è facile cercare di prevenire le costole incrinate, tenendo in considerazione che gli infortuni alla cassa toracica possono avvenire in diversi contesti e in differenti situazioni, alcune domestiche e quasi “banali”. È tuttavia opportuno cercare di ridurre i rischi indossando sempre l’appropriato equipaggiamento sportivo, utilizzando la cintura di sicurezza alla guida dell’auto e arredando la propria casa in maniera tale che possano essere minimizzati i rischi di caduta: si tratta infatti delle tre principali indicazioni mediche che è opportuno seguire per poter prevenire questo e altri infortuni tipici alla gabbia toracica. Quando si svolge qualsiasi movimento del torace, anche quello più banale, bisogna mettere in conto che una compressione a livello costale può esitare in una dolorosa incrinatura, quindi tale movimento deve essere eseguito con attenzione se c’è possibilità di urtare da qualche parte.
Di solito, se non vi sono particolari complicazioni, le costole incrinate guariscono in un arco temporale che oscilla tra le 2 e le 4 settimane. Generalmente il dolore è più intenso nella prima settimana e diminuisce gradatamente giorno dopo giorno, in particolare durante la seconda settimana. Se l’evento traumatico è piuttosto forte e vi è un interessamento dei muscoli intercostali, il processo di guarigione di una costola incrinata potrebbe essere anche molto più lungo, e in grado di durare anche un mese e mezzo od oltre, specie nei pazienti anziani oppure in quei pazienti che – nonostante le indicazioni al riposo da parte del medico – continuino a sforzare e traumatizzare la zona costale.
I possibili rischi e complicanze legate ad una incrinatura costale, sono:
Uno dei rischi è quello di interpretare il dolore costale come causato da una incrinatura, quando potrebbe essere invece causato da una frattura della costa.
In caso di infortunio lieve, in pazienti che non presentano sintomi né segni, in particolare difficoltà respiratoria ed ematomi, non è strettamente inecessario l’intervento medico. Il parere del medico sarà necessario in presenza di:
Per approfondire:
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
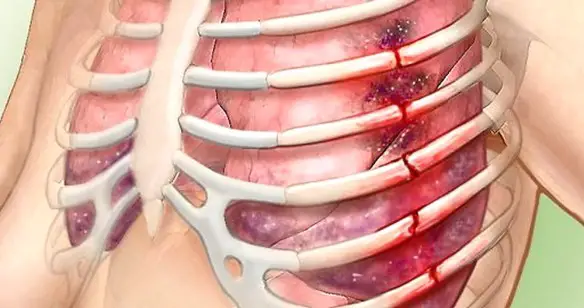 La frattura di una costola (più correttamente “costa”) è un infortunio abbastanza comune, che consiste nella Continua a leggere
La frattura di una costola (più correttamente “costa”) è un infortunio abbastanza comune, che consiste nella Continua a leggere