 La psichiatra svizzera Elisabeth Kübler-Ross è diventata celebre grazie al suo trattato “La morte e il morire” (Assisi, Cittadella, 1976 edizione originale 1969) in cui definisce i cinque stadi di reazione alla prognosi mortale, che sono i seguenti:
La psichiatra svizzera Elisabeth Kübler-Ross è diventata celebre grazie al suo trattato “La morte e il morire” (Assisi, Cittadella, 1976 edizione originale 1969) in cui definisce i cinque stadi di reazione alla prognosi mortale, che sono i seguenti:
- rifiuto;
- rabbia;
- negoziazione;
- depressione;
- accettazione.
Questo modello di elaborazione del lutto a cinque fasi, rappresenta ancora, a distanza di molti anni, un ottimo strumento che permette di capire le dinamiche mentali più frequenti della persona a cui è stata diagnosticata una malattia terminale, ma gli psicoterapeuti lo ritengono un valido aiuto anche per chi è in fase di di elaborazione del lutto.
Negli anni è stato proposto anche un modello a 7 fasi, che potete trovare in questo articolo: Sto per morire: le 7 fasi di elaborazione del dolore e della morte
1) Fase della negazione o del rifiuto
In questo primo passaggio il malato è totalmente preda dell’inconscio che, come ovvio, vede la morte come un evento spaventoso e distruttivo, che non si merita, a cui va contrapposta una difesa, armata di negazione dell’evidenza oppure della convinzione che la diagnosi sia sbagliata, addirittura, in alcuni casi, si pensa che la malattia diagnosticata sia guaribile quando chiaramente non lo è. “Ma è sicuro, dottore, che le analisi siano fatte bene?”, “Non è possibile, si sbaglia!”, “Non ci posso credere” sono le frasi più frequenti di fronte alla diagnosi di una patologia organica grave ed incurabile; questa fase è caratterizzata dal fatto che il paziente, usando come meccanismo di difesa il rigetto dell’esame di realtà, ritiene impossibile di avere proprio quella malattia.
In questa fase spesso, il paziente ha generalmente ancora condizioni di salute accettabili tanto che un’altra frase tipica della negazione è “Io mi sento bene, è impossibile che io abbia realmente una malattia mortale”. Molto probabilmente il processo di rifiuto psicotico della verità circa il proprio stato di salute può essere funzionale al malato per proteggerlo da un’eccessiva ed improvvisa ansia di morte che potrebbe portarlo addirittura a pensieri suicidari e per prendersi il tempo necessario per organizzarsi. Con il progredire della malattia tale difesa diventa sempre più debole, però in alcuni casi potrebbe addirittura irrigidirsi, raggiungendo livelli di rifiuto della realtà ancor più psicopatologici.
Il rifiuto della malattia per i parenti è uno stato che non costituisce un problema, anzi normalmente è ben accolto perché aiuta il loro lavoro di sostegno al paziente e, a volte, va in ausilio alla decisione di nascondere al malato la verità, scelta opinabile, in quanto si preclude al malato le fasi di preparazione all’inevitabile.
Leggi anche: Che significa malattia terminale?
2) Fase della rabbia
Dopo la negazione, la realtà inizia ad essere chiara al paziente e ciò genera emozioni forti quali rabbia e paura, che esplodono in tutte le direzioni, investendo i familiari, il personale ospedaliero, il proprio dio (se il soggetto è credente), gli amici, persino gli animali di compagnia più cari, come cani e gatti che fino al giorno prima della cattiva notizia erano stati amati come figli. Una tipica domanda è “perché proprio a me?”. È una fase molto delicata dell’iter psicologico e relazionale del paziente. Rappresenta un momento critico che può essere sia il momento di massima richiesta di aiuto, ma anche il momento del rifiuto, della chiusura e del ritiro in sé.
Da che cosa nasce questa collera? Anche dalla consapevolezza che tutto della vita che si interrompe, da cui il “dolore totale”. Questa fase è caratterizzata da improvvisi scatti violenti per affermare la propria presenza, che si manifestano in modi molto soggettivi dal momento che dipendono fortemente dalla personalità di ciascuno: ad esempio un soggetto aggressivo aumenterà la propria aggressività; un soggetto che nella vita se la prendeva con tutti, se la prenderà ancora di più con tutti.
Questa fase esaurisce molte energie mentali, nel paziente e nelle persone che hanno a che fare con lui, che imparano ad essere “insultate” ed accusate senza motivi razionali. Fortunatamente questa fase tende ad essere superata presto, anche se alcuni pazienti rimangono in questa fase fino alla morte. Morire in collera è molto doloroso per tutti i soggetti implicati: significa fallire una pacificazione con sé stessi e con gli altri, lasciando spesso ai propri cari una strada difficile per elaborare il lutto (il parente si potrebbe ad esempio per sempre sentire in colpa per non aver “fatto pace” col defunto prima di morire).
Spesso le persone che non riescono a valicare la fase della rabbia sono quelle che nel vivere la loro esistenza senza malattia hanno avuto l’illusione del controllo totale della propria persona e del proprio destino. Individui volitivi, che hanno avuto successo, prestigio che hanno la sensazione che gli sia stato rubato il futuro.
Leggi anche: Differenza tra morte cerebrale, stato vegetativo e coma
3) Fase della contrattazione o del patteggiamento
In questa terza fase la rabbia irrazionale della seconda fase lascia spazio ad una più razionale pianificazione delle opzioni disponibili per tentare una via d’uscita. Il paziente comincia a verificare cosa è in grado di fare per opporsi alla malattia ed in quali progetti può investire la speranza, cominciando una specie di negoziato, che a seconda dei valori personali, può essere instaurato sia con le persone che costituiscono la sfera relazionale del paziente (medici, familiari ed amici), sia con le figure religiose. Tipiche frasi di patteggiamento ascoltate dai miei pazienti, sono:
- se prendo le medicine, potrò evitare di morire;
- se prego molto, forse potrei salvarmi;
- se mangio bene e faccio tanta attività fisica, la malattia invertirà la tendenza a mio vantaggio;
- se darò tutti i miei averi in beneficenza, potrei sopravvivere;
- se vado in pellegrinaggio a Lourdes, succederà il miracolo;
- se provo quella famosa cura non approvata dai medici, forse non morirò.
In questa fase, la persona riprende – o si illude di riprendere – il controllo della propria vita e cerca di riparare il riparabile, sia in modo razionale (prendo le medicine -> mi salvo) che in modo irrazionale, con vere e proprie fallacie logiche (faccio del bene al prossimo -> mi salvo).
Leggi anche: Si muore di AIDS? Qual è l’aspettativa di vita?
4) Fase della depressione
Questa fase rappresenta il momento nel quale il paziente capisce che qualsiasi patteggiamento non gli impedirà di morire e comincia a prendere consapevolezza delle perdite che sta subendo e che subirà al momento della morte. Tale periodo di solito si manifesta quando la malattia progredisce e il livello di sofferenza aumenta. La fase viene distinta in due tipi di depressione:
- depressione reattiva: è conseguente alla presa di coscienza di quanti aspetti della propria identità, della propria immagine corporea, del proprio potere decisionale e delle proprie relazioni sociali, sono andati persi;
- depressione preparatoria: ha un aspetto anticipatorio rispetto alle perdite che si stanno per subire.
In questa fase della malattia la persona non può più negare le proprie condizioni di salute, né cercare improbabili contrattazioni, quindi comincia a prendere coscienza che la ribellione non è possibile, per cui la negazione e la rabbia vengono sostituite da un forte senso di sconfitta, tristezza e appunto depressione. Quanto maggiore è la sensazione dell’imminenza della morte, tanto più probabile è che la persona viva fasi di depressione sempre più grave.
Leggi anche: Cure palliative: cosa sono ed a che servono?
5) Fase dell’accettazione
Quando il paziente ha avuto modo di elaborare quanto sta succedendo intorno a lui, arriva a un’accettazione della propria condizione e a una consapevolezza di quanto sta per accadere; durante questa fase possono sempre e comunque essere presenti livelli di rabbia e depressione altalenanti, che però sono generalmente di intensità moderata. In questa fase il paziente tende a essere silenzioso e a chiudersi in sé stesso, tuttavia sono anche frequenti momenti di profonda comunicazione con i familiari e con le persone che gli sono accanto: la persona può cercare i propri cari e fare lunghi discorsi, ad esempio ricordando il passato e raccomandandosi con gli altri di vivere bene la propria vita. È il momento dei saluti. È il momento del “testamento” e della sistemazione di quanto può essere sistemato, in cui si prende cura dei propri “oggetti” (sia in senso pratico, sia in senso psicoanalitico). La fase dell’accettazione non coincide necessariamente con lo stadio terminale della malattia o con la fase pre-morte, momenti in cui i pazienti possono comunque sperimentare diniego, ribellione o depressione.
Leggi anche: Morire di dolore dopo la perdita del coniuge: ecco perché accade
Il lutto “ben elaborato”
Un lutto “ben elaborato” è un lutto in cui vengono percorse tutte le precedenti fasi. È molto raro che tale percorso sia lineare. È molto più comune che, soprattutto all’inizio, si oscilli da una fase all’altra. Questo è particolarmente osservabile fra la terza e la quarta fase. Chi è nello stadio di depressione (quarta fase) non è immune dal provare rabbia per quanto gli è successo: “saltella” quindi fra la rabbia e la depressione. Ciò che importa non è la regolarità nell’attraversare le fasi ma piuttosto che, pian piano, si proceda fino ad arrivare all’ultima. Più si compiono reali passi avanti, più sarà difficile che si retroceda ad altre fasi. Se, per esempio, una persona ha accettato completamente la tristezza dovuta alla perdita (cioè, è in piena quarta fase) sarà quasi impossibile che torni a negarla (prima fase). In questo modo, prima o poi approderà alla fase di accettazione ed il dolore lascerà spazio alla serena consapevolezza del proprio destino.
Leggi anche: Come affrontare il lutto di una persona cara
Il lutto “mal elaborato”
Un lutto che può lasciare conseguenze negative (cioè ancora più negative) è un lutto in cui le fasi diventano cronicamente cicliche perché mal gestite, o in cui si rimane “congelati” in una delle prime fasi oppure si torna indietro ad una fase iniziale. Queste ultime condizioni, in genere, si hanno quando la persona teme, magari in modo non del tutto conscio, che non riuscirà a tollerare le emozioni proprie della fase successiva. Come già prima accennato, alcuni – per esempio – trascorrono perfino anni in fase di rabbia perché, per quanto tale emozione sia dolorosa, sentono di riuscire a gestirla meglio della tristezza. Allo stesso modo, molti trascorrono anni in fase di depressione perché avanzare alla fase successiva significherebbe dover dare per scontato che il proprio destino è ineluttabile. Per la serenità del paziente e dei suoi famigliari ed amici è importante che tutte le fasi vengano attraversate in sequenza, anche con l’aiuto del medico e dello psicoterapeuta.
Se a te o ad un tuo caro è stata diagnosticata una malattia terminale e credi di non riuscire a gestire da solo o da sola questa situazione, prenota subito la tua visita e, grazie ad una serie di colloqui, ti aiuterò ad affrontare questo difficile momento.
Testi consigliati
Alcuni libri che ho letto sull’elaborazione del lutto, l’eutanasia, il suicidio ed il bullismo e che sono sicuro troverai anche tu molto interessanti:
- Come affrontare la perdita di una persona cara. Un percorso emozionale consapevole e attivo per elaborare il lutto, di Sibylle Krüll: https://amzn.to/2JYKdNd
- La morte e il morire Copertina flessibile, di Elisabeth Kübler-Ross: https://amzn.to/2KIxZJL
- Il lutto. Psicoterapia cognitivo-evoluzionista e EMDR, di Antonio Onofri e Cecilia La Rosa: https://amzn.to/2HWfvI7
- La morte e la vita dopo la morte «morire è come nascere» di Elisabeth Kübler-Ross: https://amzn.to/2HWghov
- La prevenzione del suicidio, di Maurizio Pompili: https://amzn.to/2jDj1sk
- Uccidersi. Il tentativo di suicidio in adolescenza di Gustavo Pietropolli Charmet e Antonio Piotti: https://amzn.to/2rraSLP
- Liberi di morire. Le ragioni dell’eutanasia, di Derek Humphry: https://amzn.to/2HW0VQR
- Suicidio: La guerra contro se stessi. Cause e prevenzione, di Mario Polito: https://amzn.to/2IiLykP
- Il suicidio. Voglia di vivere, voglia di morire di Anna M. Pandolfi: https://amzn.to/2KFO5E6
- Cyberbullismo. Come aiutare le vittime e i persecutori di Federico Tonioni: https://amzn.to/2jBXznE
- Fragile e spavaldo. Ritratto dell’adolescente di oggi, di Gustavo Pietropolli Charmet: https://amzn.to/2rsF9cx
Per approfondire, leggi:
- Assistenza del malato terminale e della sua famiglia: introduzione
- Controllo dei sintomi del malato terminale: dolore, dispnea, anoressia, perdita di appetito
- Controllo dei sintomi del malato terminale: nausea, vomito, stipsi, piaghe, confusione
- Assistenza del malato terminale: depressione, stress, afflizione
- Paziente terminale: problemi finanziari, etici e legali
- Paziente terminale: segnali di morte imminente e gestione della famiglia
Leggi anche:
- Cosa si prova a vivere il proprio funerale?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
- Quanti caffè devi bere in un giorno per morire?
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Quanto tempo mi rimane da vivere?
- Differenza tra arma bianca, da fuoco e da taglio
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Muore sul treno: anziché chiamare aiuto ha cercato su Google i sintomi dell’attacco cardiaco
- Differenza tra inumazione, tumulazione, cremazione, imbalsamazione e mummificazione
- Il sorriso di suor Cecilia, un attimo prima di morire
- Si muore di sclerosi multipla? Quali le aspettative di vita?
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Si muore di Alzheimer? Qual è l’aspettativa di vita?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Rivivere ogni giorno una esperienza drammatica: il Disturbo post-traumatico da stress
- Annegato nel cioccolato, risucchiato fuori da un aereo, soffocato da un seno siliconato… Le morti più incredibili della storia
- Che cosa succede e che fare se il nostro ascensore precipita?
- Come moriremmo se un mega asteroide colpisse la Terra?
- Il Real Madrid oltre la morte: la bara a forma di Santiago Bernabeu
- Cosa si prova morendo: il racconto di una infermiera
- Le 10 cose che ti succederanno un attimo dopo la tua morte
- Cosa si prova prima di morire? Una ricerca americana prova a spiegarlo
- Un’onda blu: fotografata l’anima che lascia il corpo dopo la morte?
- Le dieci cose che sicuramente non sai sui sogni
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!


 Nella legislazione degli Stati Uniti d’America, il reato di omicidio può essere di primo o di secondo grado: quali sono le differenze? Per prima cosa è importante distinguere tra due tipi di omicidio: manslaughter (meno grave) e murder (più grave).
Nella legislazione degli Stati Uniti d’America, il reato di omicidio può essere di primo o di secondo grado: quali sono le differenze? Per prima cosa è importante distinguere tra due tipi di omicidio: manslaughter (meno grave) e murder (più grave).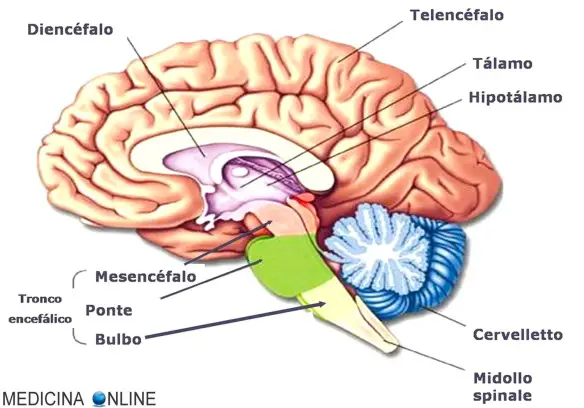 La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.
La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari. “Continuate a strappare ragazzi. Questa è una battaglia, una guerra e le vittime sarebbero i vostri cuori e le vostre anime”.
“Continuate a strappare ragazzi. Questa è una battaglia, una guerra e le vittime sarebbero i vostri cuori e le vostre anime”. Pressoterapia
Pressoterapia Le “erezioni notturne” sono erezioni del pene che avvengono durante il sonno, senza che l’uomo neanche se ne accorga, di solito quattro o cinque volte per notte con una durata di circa 10 minuti per episodio, ciò significa che un uomo passa circa 40/50 minuti a notte con una erezione in atto. Generalmente non indicano alcuna patologia, anzi sono un segnale di salute dei meccanismi di erezioni del pene e se scompaiono potrebbero indicare disfunzione erettile, tuttavia – se si associano spesso a risveglio notturno con annessa urgenza di urinare – potrebbero essere uno dei sintomi di prostatite o di ipertrofia della prostata.
Le “erezioni notturne” sono erezioni del pene che avvengono durante il sonno, senza che l’uomo neanche se ne accorga, di solito quattro o cinque volte per notte con una durata di circa 10 minuti per episodio, ciò significa che un uomo passa circa 40/50 minuti a notte con una erezione in atto. Generalmente non indicano alcuna patologia, anzi sono un segnale di salute dei meccanismi di erezioni del pene e se scompaiono potrebbero indicare disfunzione erettile, tuttavia – se si associano spesso a risveglio notturno con annessa urgenza di urinare – potrebbero essere uno dei sintomi di prostatite o di ipertrofia della prostata. I risultati di una
I risultati di una