 Il cervello è l’organo più importante del sistema nervoso centrale con un peso piuttosto variabile che non supera i 1500 grammi ed ha un volume compreso tra i 1100 e i 1300 cm³, tenendo presente la possibilità di significative variazioni tra individuo e individuo, anche legate a sesso, età e altri fattori.
Il cervello è l’organo più importante del sistema nervoso centrale con un peso piuttosto variabile che non supera i 1500 grammi ed ha un volume compreso tra i 1100 e i 1300 cm³, tenendo presente la possibilità di significative variazioni tra individuo e individuo, anche legate a sesso, età e altri fattori.
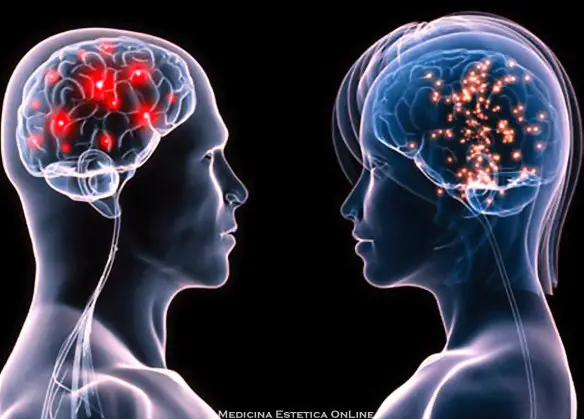
Il cervello della donna adulta pesa in media circa il 12% in meno di quello dell’uomo adulto. Fino a non molti decenni or sono questo veniva interpretato come il correlato biologico di una presunta superiorità intellettiva dell’uomo rispetto alla donna. In realtà questa differenza riflette semplicemente la maggiore taglia corporea del maschio rispetto alla femmina nella specie umana. Infatti se si fa una misura non assoluta del peso cerebrale, ma relativa al peso corporeo la differenza si annulla ed anzi ne esiste una molto lieve a favore della femmina.
Il cervello femminile ha l’11% in più di neuroni rispetto a quello maschile nelle aree del linguaggio e dell’ascolto, inoltre presenta zone collegate alle emozioni e alla memoria, situate nell’ippocampo, più grandi che negli uomini. Il cervello femminile ha meno circuiti neuronali nell’amigdala, zona del cervello in cui si attivano le risposte di fronte al pericolo o si generano i comportamenti aggressivi, ecco perché alcuni possono arrivare a uno scontro fisico in pochi secondi mentre molte donne fanno di tutto per evitare il conflitto.La zona del cervello in cui si genera l’ansia è quattro volte inferiore negli uomini. Nell’uomo lo spazio cerebrale preposto all’impulso sessuale è due volte più grande.
Esistono altre piccole ma significative differenze anatomiche fra il cervello della donna e dell’uomo: in particolare le connessioni fra i due emisferi cerebrali sono relativamente più sviluppate nella donna che nell’uomo, mentre in piccoli centri nervosi di una regione del cervello chiamata ipotalamo esistono nell’uomo neuroni maggiori in numero e dimensioni. D’altro canto, test appropriati mettono in luce differenze in alcune capacità intellettive fra l’uomo e la donna, ad esempio nel pensiero logico-matematico, nella capacità di calcolo, nell’abilità linguistica, nella capacità di orientamento spaziale. In linea di massima è possibile ipotizzare oggi che l’uomo possegga un cervello che segue schemi logici più basati sulla razionalità, mentre nella donna il funzionamento cerebrale sarebbe maggiormente di tipo intuitivo, che nell’uomo il funzionamento dei circuiti nervosi sia più rigido mentre è più plastico nella donna. Questa differenza è certamente il risultato di una catena di effetti, avvenuti nel corso di millenni, che coinvolgono la genetica, gli ormoni, il cervello, i comportamenti, e che non implicano alcun giudizio di inferiorità o superiorità, di maggiore o minore intelligenza, ma semplicemente il riconoscimento del fatto che durante l’evoluzione, nel corso di millenni, l’uomo e la donna hanno avuto ruoli diversi e per questo si sono realizzati adattamenti cerebrali diversi nei due sessi, in grado di fornire una base neurobiologica alle diversità comportamentali.
Leggi anche:
- Sono più intelligenti gli uomini o le donne? Nuovi studi hanno decretato il vincitore
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Cervello maschile e femminile: quali sono le differenze?
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Demenza senile: cause, sintomi, decorso e cure
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Come funziona la nostra memoria e come facciamo per aumentarla: guida per prendere trenta e lode agli esami universitari
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

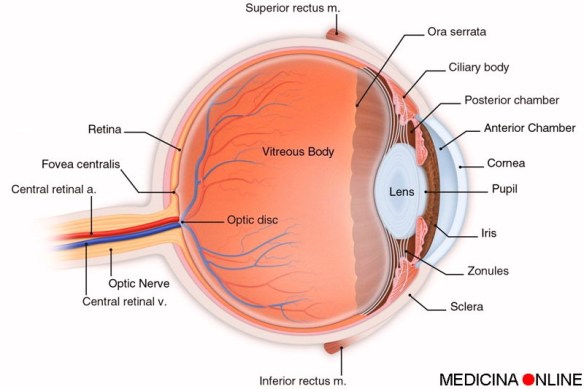 La maculopatia, o degenerazione maculare, è un termine che racchiude diverse patologie degenerative che danneggiano progressivamente la macula, cioè la zona più ricca di fotorecettori che si trova al centro della retina e che permette di distinguere i dettagli più fini delle immagini. Le parti più esterne della retina ci permettono invece di vedere tutto ciò che si trova intorno al punto che stiamo fissando. Per questo motivo, anche nei casi più gravi, la degenerazione maculare non provoca cecità totale perché la visione periferica e laterale viene conservata. La maculopatia può essere principalmente di due tipi: “secco” od “umido”.
La maculopatia, o degenerazione maculare, è un termine che racchiude diverse patologie degenerative che danneggiano progressivamente la macula, cioè la zona più ricca di fotorecettori che si trova al centro della retina e che permette di distinguere i dettagli più fini delle immagini. Le parti più esterne della retina ci permettono invece di vedere tutto ciò che si trova intorno al punto che stiamo fissando. Per questo motivo, anche nei casi più gravi, la degenerazione maculare non provoca cecità totale perché la visione periferica e laterale viene conservata. La maculopatia può essere principalmente di due tipi: “secco” od “umido”. Sugli scaffali del supermercato troviamo oli di vario genere e prezzo e ciò vale anche per il più comune e noto: l’olio d’oliva. Esso viene venduto sotto diverse denominazioni, a seconda di quanto è pregiato, del metodo di raccolta e spremitura e delle sue caratteristiche organolettiche, cioè colore, odore e sapore, nonché del suo grado di acidità. Un grado di acidità molto basso indica infatti che siamo in presenza di un olio più pregiato di altri e la sua indicazionene facilita la classificazione merceologica. Impariamo allora a distinguerli e a scegliere l’olio migliore da portare in tavola.
Sugli scaffali del supermercato troviamo oli di vario genere e prezzo e ciò vale anche per il più comune e noto: l’olio d’oliva. Esso viene venduto sotto diverse denominazioni, a seconda di quanto è pregiato, del metodo di raccolta e spremitura e delle sue caratteristiche organolettiche, cioè colore, odore e sapore, nonché del suo grado di acidità. Un grado di acidità molto basso indica infatti che siamo in presenza di un olio più pregiato di altri e la sua indicazionene facilita la classificazione merceologica. Impariamo allora a distinguerli e a scegliere l’olio migliore da portare in tavola. Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”.
Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”. Molte giovani coppie, che si apprestano a fare il grande passo, si chiedono spesso quale sia la differenza matrimonio civile e religioso, quale è quello che secondo la legge vale a livello giuridico e quale invece no. La scelta di una coppia riguardo la consacrazione religiosa o civile è dettata dalle proprie convinzioni ed è del tutto soggettiva. Ognuno, può organizzare le proprie nozze come desidera!
Molte giovani coppie, che si apprestano a fare il grande passo, si chiedono spesso quale sia la differenza matrimonio civile e religioso, quale è quello che secondo la legge vale a livello giuridico e quale invece no. La scelta di una coppia riguardo la consacrazione religiosa o civile è dettata dalle proprie convinzioni ed è del tutto soggettiva. Ognuno, può organizzare le proprie nozze come desidera!
 Disturbo (o disordine)
Disturbo (o disordine)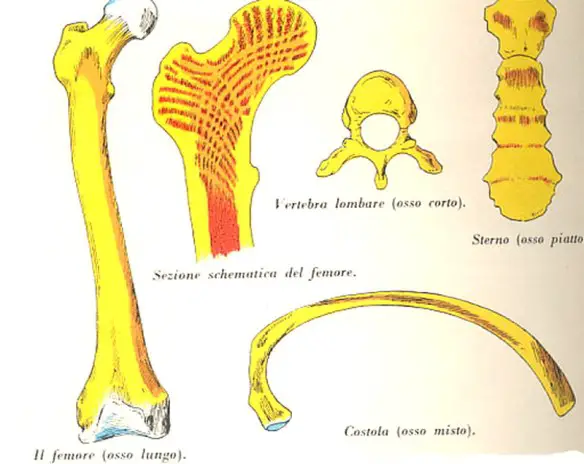 Le ossa umane possono essere distinte in vari tipi, in base alla loro morfologia: le ossa lunghe, le ossa corte, le ossa irregolari e le ossa piatte.
Le ossa umane possono essere distinte in vari tipi, in base alla loro morfologia: le ossa lunghe, le ossa corte, le ossa irregolari e le ossa piatte.