 Il virus dell’immunodeficienza umana (anche chiamato HIV, acronimo dall’inglese “human immunodeficiency virus”) è un retrovirus del genere lentivirus, caratterizzato dal dare origine a infezioni croniche che sono scarsamente sensibili alla risposta immunitaria ed evolvono lentamente, ma progressivamente e che, se non trattate, possono avere un esito fatale. L’HIV si trasmette in molti modi, ad esempio tramite i rapporti sessuali (80% dei casi), trasfusioni di sangue contaminato e aghi ipodermici e tramite trasmissione verticale tra madre e bambino durante la gravidanza, il parto e l’allattamento al seno. L’HIV è suddiviso in due ceppi:
Il virus dell’immunodeficienza umana (anche chiamato HIV, acronimo dall’inglese “human immunodeficiency virus”) è un retrovirus del genere lentivirus, caratterizzato dal dare origine a infezioni croniche che sono scarsamente sensibili alla risposta immunitaria ed evolvono lentamente, ma progressivamente e che, se non trattate, possono avere un esito fatale. L’HIV si trasmette in molti modi, ad esempio tramite i rapporti sessuali (80% dei casi), trasfusioni di sangue contaminato e aghi ipodermici e tramite trasmissione verticale tra madre e bambino durante la gravidanza, il parto e l’allattamento al seno. L’HIV è suddiviso in due ceppi:
- HIV-1: prevalentemente localizzato in Europa, America e Africa centrale. E’ il primo ad essere stato scoperto; è il ceppo più diffuso e contagioso ed è responsabile di una sindrome clinicamente più severa del secondo ceppo. Quando comunemente si parla di “virus dell’HIV”, generalmente ci si sta riferendo a questo ceppo e non al secondo. L’HIV-1 generalmente conduce ad AIDS molto più velocemente del secondo ceppo.
- HIV-2: prevalentemente localizzato in Africa occidentale e Asia, è meno diffuso e contagioso del primo ceppo e determina una sindrome clinicamente più moderata rispetto al ceppo precedente. Solo 166 casi di HIV-2 sono stati identificati fra 1988 e 2010 negli Stati Uniti. L’HIV-2 generalmente conduce ad AIDS molto più lentamente rispetto al primo ceppo.
HIV-1 e HIV-2 hanno anche dei tratti in comune: sono entrambi retrovirus che appartengono al genere lentivirus ed entrambi sono trasmessi allo stesso modo ed hanno medesimo ciclo virale. Più di 55% del materiale genetico è differente tra i due ceppi di virus. La reattività crociata fra gli anticorpi di HIV-1 ed il HIV-2 può spiegare i numerosi casi di diagnosi sbagliata tra le infezioni di HIV-1 e HIV-2. I trattamenti farmacologici sono simili per entrambi i ceppi. Il HIV-1 ed il HIV-2 sono ulteriormente divisi in vari gruppi e sottotipi.
Per approfondire:
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- HIV: sintomi iniziali in donne e uomini
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Differenza tra malattia, sindrome e disturbo con esempi
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- Capire se sono incinta: i primi sintomi di gravidanza
- Differenza tra febbre, ipertermia e colpo di calore
- I vari tipi di febbre
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Come e quando si misura la febbre?
- Febbre alta: quando rivolgersi al medico
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? A chi chiedere aiuto e come mi devo comportare?
- Restare incinta vergine senza penetrazione è possibile?
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- In un rapporto orale dove va a finire e cosa accade allo sperma ingoiato? Può dare problemi alla salute?
- Il sesso orale provoca cancro alla gola
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 HIV e AIDS non sono affatto la stessa cosa, anche se ovviamente sono termini tra loro legati. Cerchiamo di fare un po’ di chiarezza.
HIV e AIDS non sono affatto la stessa cosa, anche se ovviamente sono termini tra loro legati. Cerchiamo di fare un po’ di chiarezza.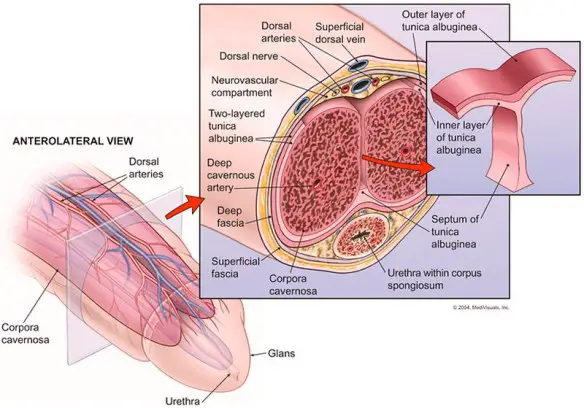 Il pene è o non è un muscolo? E’ una delle tipiche curiosità a cui, quasi tutti, danno una risposta sbagliata, poiché – potendosi ingrandire ed irrigidire – l’asta del pene sembra apparentemente comportarsi come un muscolo.
Il pene è o non è un muscolo? E’ una delle tipiche curiosità a cui, quasi tutti, danno una risposta sbagliata, poiché – potendosi ingrandire ed irrigidire – l’asta del pene sembra apparentemente comportarsi come un muscolo.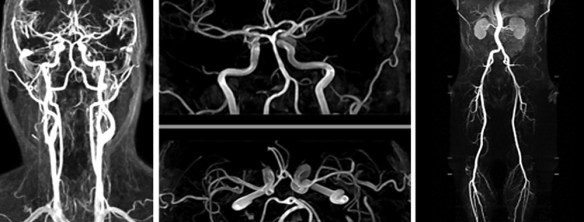 L’angio Risonanza Magnetica (chiamata anche angio RM o angio-RM) è una metodica non invasiva che appartiene al campo della diagnostica per immagini.
L’angio Risonanza Magnetica (chiamata anche angio RM o angio-RM) è una metodica non invasiva che appartiene al campo della diagnostica per immagini.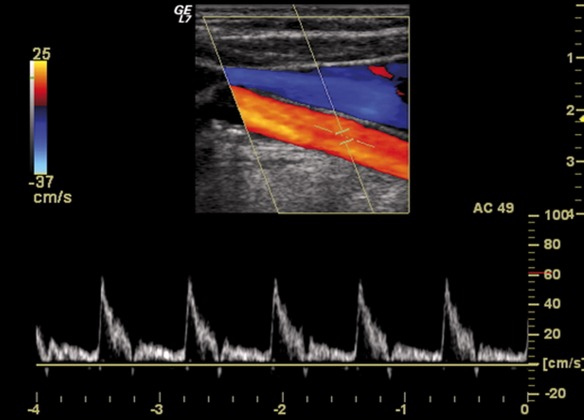 L’ecocolordoppler è una delle tecniche diagnostiche più utilizzate in ambito angiologico e cardiologico. Consiste in un’ecografia che permette di visualizzare il flusso di sangue, all’interno dei vasi e degli organi interni, mediante una ricostruzione computerizzata. L’esame è indolore e non invasivo dato che si svolge come una normale ecografia: semplicemente sull’area da esaminare viene posizionato del gel per ecografie che facilita il lavoro della sonda ecografica, la quale viene fatta passare sull’area da esaminare. L’immagine risultante viene visualizzata sul monitor del macchinario ed il medico ecografista osservando il monitor elabora la diagnosi. Come avete notato, una ecografia con ecocolordoppler è nella pratica identica ad una ecografia tradizionale, con la differenza che sul monitor il medico osserva la direzione del flusso di sangue all’interno di un vaso o del cuore, grazie alla sua colorazione rossa e blu:
L’ecocolordoppler è una delle tecniche diagnostiche più utilizzate in ambito angiologico e cardiologico. Consiste in un’ecografia che permette di visualizzare il flusso di sangue, all’interno dei vasi e degli organi interni, mediante una ricostruzione computerizzata. L’esame è indolore e non invasivo dato che si svolge come una normale ecografia: semplicemente sull’area da esaminare viene posizionato del gel per ecografie che facilita il lavoro della sonda ecografica, la quale viene fatta passare sull’area da esaminare. L’immagine risultante viene visualizzata sul monitor del macchinario ed il medico ecografista osservando il monitor elabora la diagnosi. Come avete notato, una ecografia con ecocolordoppler è nella pratica identica ad una ecografia tradizionale, con la differenza che sul monitor il medico osserva la direzione del flusso di sangue all’interno di un vaso o del cuore, grazie alla sua colorazione rossa e blu: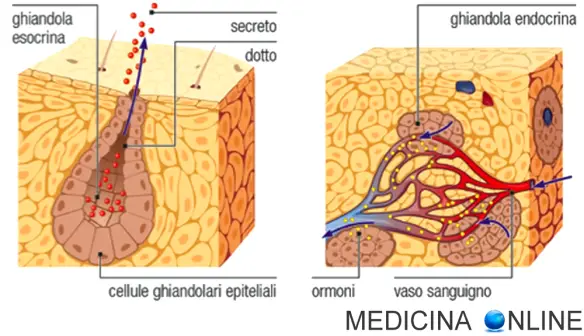 Le ghiandole presenti nel nostro corpo sono un insieme organizzato di cellule specializzate nel produrre e secernere una o più particolari sostanze. Alcune ghiandole sono così piccole da poter essere viste solo al microscopio; altre, come il fegato e il pancreas, sono dei veri e propri organi. Esistono due tipi di ghiandole: endocrine ed esocrine.
Le ghiandole presenti nel nostro corpo sono un insieme organizzato di cellule specializzate nel produrre e secernere una o più particolari sostanze. Alcune ghiandole sono così piccole da poter essere viste solo al microscopio; altre, come il fegato e il pancreas, sono dei veri e propri organi. Esistono due tipi di ghiandole: endocrine ed esocrine. Tra emoglobina e mioglobina ci sono molte somiglianze: entrambe sono proteine coniugate ed il loro gruppo prostetico (parte non proteica) è il gruppo eme.
Tra emoglobina e mioglobina ci sono molte somiglianze: entrambe sono proteine coniugate ed il loro gruppo prostetico (parte non proteica) è il gruppo eme. Il limite massimo di sangue intero che è un adulto può donare in una sola volta è di 450 ml ±10%, mentre per il plasma la sacca raccoglie 600 ml.
Il limite massimo di sangue intero che è un adulto può donare in una sola volta è di 450 ml ±10%, mentre per il plasma la sacca raccoglie 600 ml.