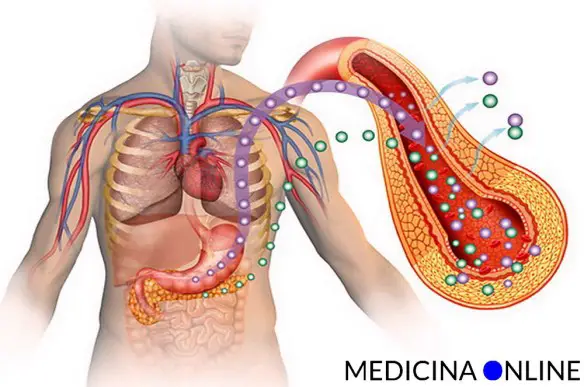
 Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Diabete mellito di tipo 1 (insulino dipendente)
Il diabete mellito di tipo 1 (DM1), anche detto diabete insulino dipendente (o anche diabete giovanile, perché la sua insorgenza è abitualmente più precoce) si manifesta quando il pancreas non è in grado di produrre adeguata insulina: non potendo contare sulla propria produzione di questo ormone, chi ha questa forma di diabete è costretto a somministrarsi insulina per mantenere sotto controllo la glicemia. La terapia per il diabete di tipo 1 è quindi di tipo insulinico, con il paziente che deve somministrarsela tramite iniezione, in genere almeno 4 volte al giorno, o attraverso microinfusori. In genere, ha un esordio rapido, brusco, con variazioni stagionali e differenze geografiche. Diverse evidenze indicano che si tratti di una malattia autoimmunitaria (l’organismo distrugge parte delle sue stesse cellule). I fattori di rischio non sono conosciuti con certezza. Alcuni esperti hanno ipotizzato un coinvolgimento di infezioni virali intrauterine, predisposizione genetica ed altri.
Leggi anche:
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
Diabete mellito di tipo 2 (insulino resistente)
Il diabete di tipo 2 (DM2), anche detto diabete insulino resistente, molto diffuso tra pazienti obesi, è la forma di diabete più frequente che si sviluppa in età adulta, oltre ad essere la forma di diabete più diffusa in assoluto nella popolazione ed in forte crescita negli ultimi anni. Si manifesta quando il pancreas produce una corretta quantità di insulina che però non riesce a svolgere la sua funzione a causa della resistenza delle cellule bersaglio, ciò porta nelle fasi iniziali della patologia ad una iperproduzione compensatoria di insulina da parte del pancreas (al contrario del diabete di tipo 1) che però cronicamente tende a diminuire nelle fasi successive della malattia. Il diabete di tipo 2 è legato a uno stile di vita scorretto, caratterizzato da un’alimentazione non equilibrata e da una scarsa attività fisica. Questa forma ha anche una forte caratterizzazione genetica, per cui tende a essere ereditario: chi ha genitori o parenti diabetici ha maggiore probabilità di sviluppare la patologia. Derivando molto spesso da abitudini non equilibrate, la correzione dello stile di vita è il primo presidio terapeutico per questa forma di diabete. Nel caso ciò non fosse sufficiente a tenere sotto controllo la glicemia – ed in molte persone accade anche se lo stile di vita è perfetto – occorre intervenire con i farmaci.
Leggi anche:
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Trapianto di cellule pancreatiche e pancreas artificiale per dire addio al diabete
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Shirataki, la pasta senza carboidrati e senza glutine che non fa ingrassare e può essere consumata anche da celiaci e diabetici
Le differenze tra i due tipi di diabete appaiono chiare guardando la seguente tabella:
Diabete di tipo 1 Diabete di tipo 2
- Insulina: Scarsa o mancante Normale/eccessiva
- Sintomi: Evidenti Assenti nelle fasi iniziali
- Insulinodipendenza: Si No nelle fasi iniziali
- Peso: Generalmente normale Sovrappeso, obesità
- Cause: Forse autoimmunitarie Stile di vita, ereditarietà
- Esordio: Brusco Graduale
- Età: Prima dei 35 anni Dopo i 35 anni
- Complicazioni: Molti anni dopo Evidenti alla diagnosi
- Terapia iniziale: Insulina Dieta, esercizio, farmaci
Uno stile di vita sano è fondamentale in entrambi i tipi di diabete mellito: il paziente deve seguire una dieta libera ma equilibrata e mantenersi in forma con l’attività fisica.
Leggi anche:
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Stevia: tutta la dolcezza che vuoi a “calorie zero” e senza alterare la glicemia
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
- Dove si trova il pancreas ed a che serve?
- Glucagone: cos’è, a cosa serve, alto, adrenalina e diabete
- Somatostatina: cos’è ed a cosa serve? Efficacia come farmaco antitumorale
- Polifenoli, erbe medicinali e staminali: funzionano realmente contro il diabete?
- Con la dieta mediterranea ti difendi dal diabete
- Zucchero o aspartame: quali sono le differenze?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Diabete e dolci di Natale: il diabetico può mangiare il pandoro?
- Pandoro e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il panettone?
- Panettone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il torrone?
- Torrone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Pasqua: il diabetico può mangiare la colomba?
- Colomba e dieta: calorie, carboidrati e valori nutrizionali
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Diabete mellito: diffusione, sintomi, classificazione e diagnosi differenziale
- Diabete mellito: cause e fattori di rischio del tipo 1 e 2
- Diabete mellito: come si forma la malattia?
- Diabete mellito: conseguenze e complicanze a lungo termine
- Prevenzione del diabete mellito
- Trattamento del diabete mellito: esercizio fisico e follow up
- Trattamento farmacologico del diabete mellito
- Trattamento chirurgico del diabete mellito
- Neuropatia diabetica: sintomi e diagnosi di una complicanza del diabete
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Ulcera diabetica: cause e tipi
- Diabete: tutte le diverse tipologie
- Diabete insipido: cause, diagnosi e trattamento
- Diabete mellito gestazionale: cause, diagnosi e trattamento
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Qualche tempo fa il sito
Qualche tempo fa il sito  La situazione classica che mi si presenta avendo spesso a che fare con pazienti in sovrappeso o obesi, è che le loro analisi del sangue evidenziano livelli di colesterolo LDL (lipoproteine a bassa densità, Low Density Lipoprotein, il colesterolo “cattivo”) troppo alti. Oltre alle soluzioni farmacologiche, cosa si può fare per limitare i danni ed abbassare i livelli di LDL? Tanto per cominciare, si possono cambiare le abitudini alimentari. La scelta di certi alimenti favorisce infatti l’eliminazione del colesterolo LDL, detto anche “colesterolo cattivo”, e diventa un’arma per combattere l’ipercolesterolemia.
La situazione classica che mi si presenta avendo spesso a che fare con pazienti in sovrappeso o obesi, è che le loro analisi del sangue evidenziano livelli di colesterolo LDL (lipoproteine a bassa densità, Low Density Lipoprotein, il colesterolo “cattivo”) troppo alti. Oltre alle soluzioni farmacologiche, cosa si può fare per limitare i danni ed abbassare i livelli di LDL? Tanto per cominciare, si possono cambiare le abitudini alimentari. La scelta di certi alimenti favorisce infatti l’eliminazione del colesterolo LDL, detto anche “colesterolo cattivo”, e diventa un’arma per combattere l’ipercolesterolemia. Dal gennaio di quest’anno essere obesi o fumatori significherà anche dover aspettare di più per sottoporsi a un intervento chirurgico non urgente, dalla protesi all’anca o al ginocchio, fino ad altre operazioni non salvavita. Succede in Gran Bretagna, a stabilirlo è una direttiva emanata dall’azienda sanitaria locale di Vale of York, regione nel nord dell’Inghilterra, che lavora su questo progetto da un paio di mesi. A settembre, il primo annuncio di voler allungare la lista d’attesa per i pazienti con problemi di salute era stato accolto da un coro di proteste e quindi sospeso dal Servizio sanitario nazionale. Una pausa di riflessione per i funzionari del Ministero, che però dopo due mesi, e probabilmente qualche conteggio in più, nelle scorse ore hanno dato il via libera all’iniziativa.
Dal gennaio di quest’anno essere obesi o fumatori significherà anche dover aspettare di più per sottoporsi a un intervento chirurgico non urgente, dalla protesi all’anca o al ginocchio, fino ad altre operazioni non salvavita. Succede in Gran Bretagna, a stabilirlo è una direttiva emanata dall’azienda sanitaria locale di Vale of York, regione nel nord dell’Inghilterra, che lavora su questo progetto da un paio di mesi. A settembre, il primo annuncio di voler allungare la lista d’attesa per i pazienti con problemi di salute era stato accolto da un coro di proteste e quindi sospeso dal Servizio sanitario nazionale. Una pausa di riflessione per i funzionari del Ministero, che però dopo due mesi, e probabilmente qualche conteggio in più, nelle scorse ore hanno dato il via libera all’iniziativa. Digiunare significa astenersi dal consumo di alcuni o di tutti gli alimenti, delle bevande o di entrambi, per un periodo di tempo più o meno lungo che può essere determinato o indeterminato. Il digiuno assoluto è definito come la mancata assunzione di qualunque cibo solido o liquido per un certo periodo, di solito compreso tra le 24 ore ed alcuni giorni. Fin dalla preistoria, poiché il cibo non è sempre stato disponibile, il digiuno intermittente è sempre esistito e qualsiasi organismo animale è in grado di sopportarlo grazie alle scorte di grasso ed alla straordinaria capacità del nostro sistema endocrino. Per l’uomo moderno industrializzato, la carenza di cibo non è più un problema, anzi è un problema l’eccesso di cibo! A tal proposito molti individui si auto-impongono il digiuno per dimagrire. Ma serve davvero? E soprattutto: fa bene o fa male alla salute?
Digiunare significa astenersi dal consumo di alcuni o di tutti gli alimenti, delle bevande o di entrambi, per un periodo di tempo più o meno lungo che può essere determinato o indeterminato. Il digiuno assoluto è definito come la mancata assunzione di qualunque cibo solido o liquido per un certo periodo, di solito compreso tra le 24 ore ed alcuni giorni. Fin dalla preistoria, poiché il cibo non è sempre stato disponibile, il digiuno intermittente è sempre esistito e qualsiasi organismo animale è in grado di sopportarlo grazie alle scorte di grasso ed alla straordinaria capacità del nostro sistema endocrino. Per l’uomo moderno industrializzato, la carenza di cibo non è più un problema, anzi è un problema l’eccesso di cibo! A tal proposito molti individui si auto-impongono il digiuno per dimagrire. Ma serve davvero? E soprattutto: fa bene o fa male alla salute? Il metabolismo è l’insieme dei processi anabolici (costruttivi) e catabolici (degradativi) svolti all’interno di un organismo. Questi processi sono caratterizzati da numerose reazioni chimiche catalizzate da enzimi e consentono agli organismi di crescere e riprodursi, mantenere le proprie strutture e rispondere alle sollecitazioni dell’ambiente circostante. Nel linguaggio comune per metabolismo si intende la capacità dell’organismo di bruciare calorie. Un “metabolismo veloce” permette dunque di bruciare nell’unità di tempo una quantità maggiore di calorie rispetto ad un metabolismo lento.
Il metabolismo è l’insieme dei processi anabolici (costruttivi) e catabolici (degradativi) svolti all’interno di un organismo. Questi processi sono caratterizzati da numerose reazioni chimiche catalizzate da enzimi e consentono agli organismi di crescere e riprodursi, mantenere le proprie strutture e rispondere alle sollecitazioni dell’ambiente circostante. Nel linguaggio comune per metabolismo si intende la capacità dell’organismo di bruciare calorie. Un “metabolismo veloce” permette dunque di bruciare nell’unità di tempo una quantità maggiore di calorie rispetto ad un metabolismo lento.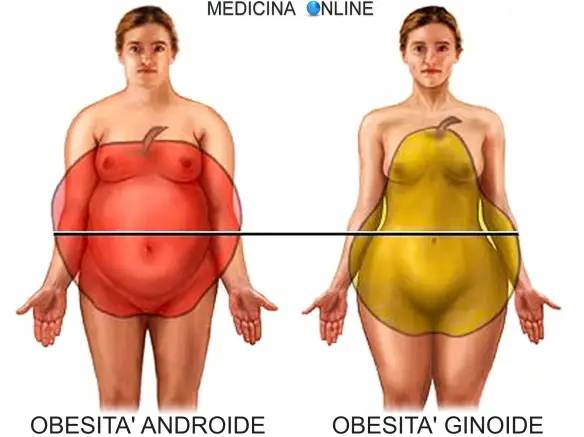 Il prof. Jean Vague, docente all’Università di Marsiglia, nei primi anni ’50 del secolo scorso, studiando la distribuzione del tessuto adiposo, introdusse la distinzione tra obesità androide ed obesità ginoide, osservando che alla prima si associava un maggior rischio di ipercolesterolemia, iperuricemia, ipertensione e ridotta tolleranza ai carboidrati, ed era quindi più pericolosa di quella ginoide. Oltre che dal punto di vista quantitativo (eccesso di massa grassa) le obesità vanno dunque indagate anche sotto l’aspetto qualitativo. Già in condizioni fisiologiche e di peso corporeo normale, maschio e femmina nella maggioranza dei casi si distinguono per una diversa distribuzione della massa adiposa: le forme corporee sono infatti legate al rapporto tra ormoni sessuali maschili (androgeni) e femminili (estrogeni), che porta appunto l’adipe a distribuirsi in modo leggermente diverso. Tale fenomeno diventa evidente nel periodo postmenopausale, nel quale, a causa del calo dei livelli estrogenici, si assiste ad una redistribuzione del grasso corporeo. In condizioni patologiche e di forte sovrappeso od obesità, tali differenze possono acuirsi e diventare molto visibili, dando luogo a tre principali tipi di fenotipo: obesità androide, obesità ginoide e obesità mista.
Il prof. Jean Vague, docente all’Università di Marsiglia, nei primi anni ’50 del secolo scorso, studiando la distribuzione del tessuto adiposo, introdusse la distinzione tra obesità androide ed obesità ginoide, osservando che alla prima si associava un maggior rischio di ipercolesterolemia, iperuricemia, ipertensione e ridotta tolleranza ai carboidrati, ed era quindi più pericolosa di quella ginoide. Oltre che dal punto di vista quantitativo (eccesso di massa grassa) le obesità vanno dunque indagate anche sotto l’aspetto qualitativo. Già in condizioni fisiologiche e di peso corporeo normale, maschio e femmina nella maggioranza dei casi si distinguono per una diversa distribuzione della massa adiposa: le forme corporee sono infatti legate al rapporto tra ormoni sessuali maschili (androgeni) e femminili (estrogeni), che porta appunto l’adipe a distribuirsi in modo leggermente diverso. Tale fenomeno diventa evidente nel periodo postmenopausale, nel quale, a causa del calo dei livelli estrogenici, si assiste ad una redistribuzione del grasso corporeo. In condizioni patologiche e di forte sovrappeso od obesità, tali differenze possono acuirsi e diventare molto visibili, dando luogo a tre principali tipi di fenotipo: obesità androide, obesità ginoide e obesità mista. L’autunno/inverno è il periodo in cui si è a maggior rischio di obesità, almeno stando a quanto rivela uno studio della Cornell University di Ithaca, pubblicato sul New England Journal of Medicine. In particolare il periodo più critico sarebbe quello che parte dal 10 ottobre ed arriva fino all’anno nuovo. Il professor Brian Wansink, co-autore dello studio, ha analizzato il peso di circa 3000 persone (1.781 statunitensi, 760 tedeschi e 383 giapponesi). Tutti i partecipanti avevano facevano uso di uno specifico dispositivo chiamato “smart scales” in grado di monitorare il peso di ogni soggetto nell’arco di un anno. Ecco che, nei mesi più freddi (specie dopo le festività natalizie) i partecipanti erano aumentati di peso. In particolare, di almeno lo 0,4% gli americani, lo 0,6% i tedeschi e lo 0,3% i giapponesi.
L’autunno/inverno è il periodo in cui si è a maggior rischio di obesità, almeno stando a quanto rivela uno studio della Cornell University di Ithaca, pubblicato sul New England Journal of Medicine. In particolare il periodo più critico sarebbe quello che parte dal 10 ottobre ed arriva fino all’anno nuovo. Il professor Brian Wansink, co-autore dello studio, ha analizzato il peso di circa 3000 persone (1.781 statunitensi, 760 tedeschi e 383 giapponesi). Tutti i partecipanti avevano facevano uso di uno specifico dispositivo chiamato “smart scales” in grado di monitorare il peso di ogni soggetto nell’arco di un anno. Ecco che, nei mesi più freddi (specie dopo le festività natalizie) i partecipanti erano aumentati di peso. In particolare, di almeno lo 0,4% gli americani, lo 0,6% i tedeschi e lo 0,3% i giapponesi.