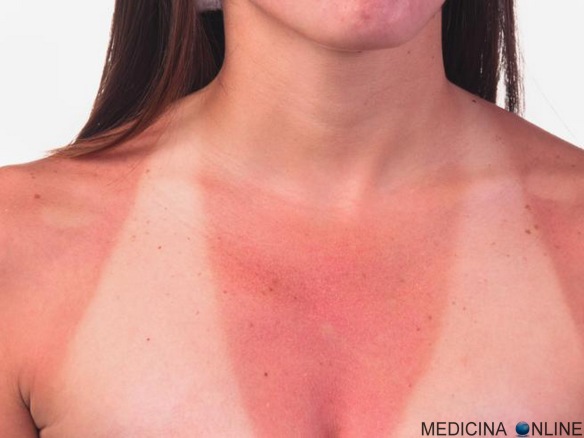
 Ecco che anche quest’anno siete caduti nello stesso errore delle scorse estati: poche ferie e poco tempo per raggiungere una abbronzatura intensa, così vi siete esposti al sole in maniera esagerata fin dal primo giorno, pensando di guadagnare tempo. Invece vi siete ritrovati con un colore talmente tendente all’aragosta che la vostra foto è finita nelle enciclopedie mediche sotto la voce “eritema solare” e con la pelle talmente dolorante che la notte vorreste dormire in piedi, se fosse possibile! Cosa fare? Premesso che sarebbe meglio evitare di scottarsi, una volta che il danno è fatto, ecco alcuni consigli per dare un po’ di tregua alla pelle e soprattutto per evitare che la situazione peggiori ulteriormente e che ci si scotti nuovamente.
Ecco che anche quest’anno siete caduti nello stesso errore delle scorse estati: poche ferie e poco tempo per raggiungere una abbronzatura intensa, così vi siete esposti al sole in maniera esagerata fin dal primo giorno, pensando di guadagnare tempo. Invece vi siete ritrovati con un colore talmente tendente all’aragosta che la vostra foto è finita nelle enciclopedie mediche sotto la voce “eritema solare” e con la pelle talmente dolorante che la notte vorreste dormire in piedi, se fosse possibile! Cosa fare? Premesso che sarebbe meglio evitare di scottarsi, una volta che il danno è fatto, ecco alcuni consigli per dare un po’ di tregua alla pelle e soprattutto per evitare che la situazione peggiori ulteriormente e che ci si scotti nuovamente.
1) Evita la disidratazione
Il corpo ha bisogno di acqua, a maggior ragione dopo che è stato “cotto” al sole. Le scottature non sono solo dolorose, ma privano anche il corpo dei suoi fluidi naturali, che bisogna quindi integrare assumendo per un paio di giorni più acqua, come pure succhi di frutta e bevande isotoniche, tenendo nel contempo d’occhio ogni possibile segnale di disidratazione.
2) Evita di indossare vestiti aderenti
Dopo una scottatura solare, la pelle ha bisogno di respirare, quindi i vestiti aderenti sono l’ultima cosa di cui ha bisogno. «Il corpo cerca di combattere il trauma della scottatura facendo affluire più sangue nell’area scottata, così da favorire il processo di guarigione e questo provoca già di per sé rossore ed infiammazione, che i vestiti troppo aderenti potrebbero intensificare, causando vesciche e gonfiore ancora più intenso».
3) Non usare creme idratanti contenenti alcool
Ottima l’idea di idratare la pelle, ma prima di applicare una crema su una scottatura provocata dal sole, è meglio assicurarsi che non contenga alcool, perché si finirebbe solo con l’aggravare il problema. L’alcool priva la pelle del suo film lipidico naturale quindi usato su un’ustione in via di miglioramento significherebbe rallentarne il processo di guarigione. Meglio scegliere una crema bio, con ottimo INCI, contenente l’aloe, che ha naturali proprietà anti-infiammatorie dell’aloe (un toccasana per la pelle in caso di scottature), ma sempre senza profumo, che può irritare l’epidermide ancora di più. Ecco perché i dermatologi consigliano di usare l’aloe senza profumazione o, ancora meglio, quella derivata direttamente dalla pianta. Un prodotto che vi consigliamo, è questo gel: https://amzn.to/3y8hC2N
Leggi anche: Conosci veramente il tuo idratante? Con l’INCI impari a leggere gli ingredienti di tutti i cosmetici che usi
4) Evita di far scoppiare le vesciche
Queste bolle extra di pelle servono a proteggere la zona scottata, quindi non vanno toccate per nessun motivo. Nel caso però in cui facessero davvero male si possono bucare con un ago sterile e far uscire delicatamente il siero. Successivamente bisogna applicare una crema antibiotica per 4 – 5 giorni.
Leggi anche: Differenza tra scottatura ed ustione
5) Evita alcuni tipi di trattamenti di medicina estetica
Alcune tipologie di trattamenti di medicina estetica sono da evitare quando la pelle è scottata, come ad esempio la radiofrequenza. Meglio aspettare qualche giorno, in modo che la pelle possa tornare alla normalità.
Leggi anche: La radiofrequenza elimina efficacemente le rughe del viso
6) Evita di riesporti al sole
Può sembrare un consiglio banale, eppure dopo una scottatura molti fanno l’errore di riesporsi al sole troppo presto, appena vedono che la pelle non è più arrossata. In questi casi è invece preferibile lasciar passare alcuni giorni prima di cercare nuovamente la tintarella, soprattutto se avete un fototipo molto chiaro. Evitate ovviamente anche lettini solari e lampade.
Leggi anche: Fototipo 0 1 2 3 4 5 6: significato, colore, caratteristiche, come abbronzarsi
7) Non coprire la scottatura col trucco
Si, lo sappiamo: avete quell’evento in cui volete arrivare con la pelle perfetta quindi vorreste truccarvi, tuttavia la pelle ustionata – per guarire – deve “respirare”, quindi coprirla col make-up non è certo una opzione intelligente per la sua salute. Senza contare che l’utilizzo di spugnette o pennelli sporchi potrebbe aumentare il rischio di infezioni o di reazioni allergiche, aggravando così il quadro generale. Importante anche evitare i tester dei negozi, spesso ricchi di virus e batteri che non vedono l’ora di prendere d’assalto la vostra gia debilitata pelle.
Leggi anche: Attenzione ai cosmetici tester nei negozi sono pieni di virus e batteri fecali
8) Alimentati correttamente
Dopo una scottatura, è ancora più importante del solito fornire al corpo la giusta quantità di vitamine e sali minerali, grazie ad una alimentazione ricca di frutta e verdura di stagione. Evita i cibi eccessivamente calorici e grassi, come i fritti ed il cibo spazzatura (dolci e merendine). Può essere molto utile assumere ogni giorno un multivitaminico multiminerale, come questo che vi consigliamo: https://amzn.to/3buPj6X
9) Utilizza la giusta crema solare
Come visto al punto 6, dopo una scottatura, la cosa più intelligente da fare, sia di non esporsi al sole per alcuni giorni, ma se non lo si può proprio evitare, che almeno si usi una crema solare protettiva, da riapplicare per tutto il tempo in cui si sta all’aria aperta. L’importante è sceglierne una di alta qualità, che protegga la vostra pelle, come questa che vi consigliamo: https://amzn.to/3I3ZBXY
10) Evita di esfoliare la pelle che si sta desquamando
Quando la pelle comincia a squamarsi, è bene non interferire col processo in atto e lasciare quindi che si compia in modo naturale. Il che significa stare lontano da prodotti esfolianti, o che contengano acido glicolico o salicilico e retinolo, perché possono essere estremamente aggressivi per la pelle, soprattutto se questa è bruciata dal sole. In questi casi è bene non dimenticarsi di idratare generosamente la pelle, così da aiutarla ad esfoliarsi naturalmente e in modo uniforme.
Leggi anche:
- Integratori per abbronzarsi di più: funzionano? Quali sono i migliori e quali evitare?
- Ustione solare: cosa fare/non fare e tempi di guarigione
- Differenza tra colpo di calore, di sole, insolazione e ipertermia
- Insolazione: cura, durata, giorno dopo, brividi, diarrea, nei bambini
- Colpo di calore: quanto dura, febbre, rimedi, Tachipirina, cure
- Colpo di calore: cosa fare e cosa non fare per soccorrere la vittima
- Consigli per prevenire i colpi di calore: cibi, farmaci, climatizzatore
- Colpo di calore: quanto dura, prognosi e conseguenze
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Ci si abbronza attraverso i vetri?
- Ci si abbronza con il trucco?
- Ci si abbronza con il fondotinta?
- Come truccarsi quando siamo abbronzate?
- Prendere il sole: ci si abbronza o no sotto le nuvole?
- Prendere il sole ed abbronzarsi fa bene o fa male alla pelle ed alla salute?
- Esibizionista, riservato, timido, narcisista: scopri quale “tipo da spiaggia” sei
- Differenza tra melanina, melatonina e melammina
- Le creme solari sono abbronzanti? Fanno abbronzare di meno?
- Ho pelle e capelli scuri: ho bisogno della protezione solare?
- Rossore ed irritazione della pelle sotto e tra il seno: cause e rimedi
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- I dieci motivi per cui le zanzare pungono proprio te
- Primo sole: è meglio abbronzarsi in fretta o fa male?
- Nei sospetti: riconoscere quelli normali ed i tumori
- Nei normali e displastici: quali sono le caratteristiche?
- Se ho fatto le lampade, posso prendere il sole senza rischi?
- E’ normale arrossarsi e spellarsi dopo aver preso il primo sole?
- L’abbronzatura del viso va via prima?
- Posso usare la crema solare rimasta dall’estate scorsa?
- Cos’è la radiazione solare? Cosa sono i raggi ultravioletti? Che danni possono provocare alla nostra pelle?
- Prendere il sole: perché in montagna ci si abbronza di più?
- Prendere il sole: immersi in acqua ci si abbronza?
- La giornata ideale per avere un’abbronzatura perfetta
- Come “funziona” l’abbronzatura e quali danni provoca il sole?
- Mangiare cioccolato fa bene all’abbronzatura
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra ustione di primo, secondo, terzo e quarto grado
- Ustioni: trattamento, tempi di recupero e prognosi
- Ustione di primo grado: cosa fare e tempi di guarigione della pelle
- Ustione di secondo grado: cosa fare e tempi di guarigione della pelle
- Ustione di terzo grado: cosa fare e tempi di guarigione della pelle
- Ustione con acqua bollente: cosa fare/non fare e tempi di guarigione
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Vi svelo le dieci regole d’oro per una abbronzatura sana e senza rischi
- Prendere il sole fa bene alla salute del cuore: la vitamina D riduce il rischio di coronaropatia
- I consigli per proteggere la nostra pelle dalle scottature (anche a tavola)
- Prendere il sole in gravidanza: le regole da seguire per la sicurezza nostra e del nostro bambino
- I lati positivi del caldo: il sole estivo aumenta il testosterone
- L’esposizione al sole in gravidanza fa bene al bambino e previene la sclerosi multipla
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- Cos’è la pelle, quanto è spessa ed a cosa serve?
- Vuoi abbronzarti in totale sicurezza? Scopri a quale fototipo appartieni
- Perché viene la pelle d’oca?
- Differenza tra pelo e capello
- A che servono i capelli ed i peli?
- A cosa è dovuto il colore dei capelli?
- Perché i capelli si allungano ed i peli no?
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Come appare la tua pelle sotto ai raggi ultravioletti? Ecco la tua vera faccia
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Urinare in piscina è un pericolo per la salute?
- Il cloro della piscina è dannoso per la salute: come proteggersi?
- Sabbia del mare ed infezioni ai genitali: come proteggersi?
- Il cloro sbianca? Come proteggere l’abbronzatura in piscina
- Andare al mare con neonati e bambini senza stress: tutti i consigli
- Differenze tra nuotare al mare ed in piscina
- Abbronzatura: meglio prenderla al mare o in piscina?
- Perché nuotare fa così bene alla salute?
- Sabbia del mare ed infezioni: come proteggere i bambini?
- Differenza tra filtri solari fisici e chimici: pro e contro
- Troppo caldo per prendere sonno: i 14 trucchi per dormire bene in estate
- L’acqua di mare fa bene alla tua salute
- Ecco il motivo scientifico perché ti meriti una vacanza al mare
- Ti ha punto una medusa al mare? Ecco i rimedi per guarire
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Il clistere è una tecnica che comprende una irrigazione di liquido necessaria per liberare l’ultimo tratto dell’intestino (colon o intestino crasso) da feci incrostate, residui non digeriti, gas, fermentazioni, putrefazioni e flora batterica patogena. Il clistere può essere effettuato con peretta o con enteroclisma.
Il clistere è una tecnica che comprende una irrigazione di liquido necessaria per liberare l’ultimo tratto dell’intestino (colon o intestino crasso) da feci incrostate, residui non digeriti, gas, fermentazioni, putrefazioni e flora batterica patogena. Il clistere può essere effettuato con peretta o con enteroclisma.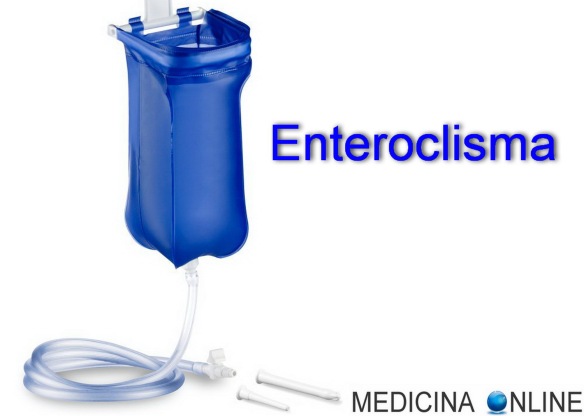

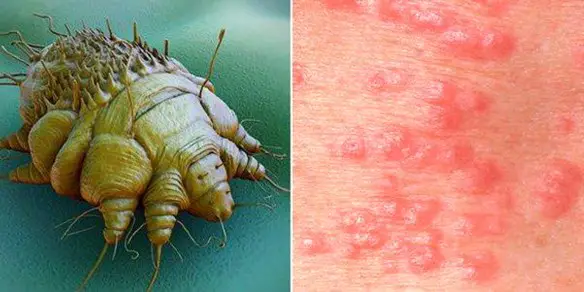 La scabbia è una comune infezione della pelle; il principale sintomo è la formazione di piccole protuberanze dolorose e vesciche dovute ad acari microscopici, in grado di annidarsi nello strato superficiale della pelle per deporre le uova. La trasmissione avviene di norma nell’ambito del nucleo familiare; tra gli adulti il contagio avviene prevalentemente per contatto sessuale. Il rischio di diffusione tramite indumenti, biancheria da letto e asciugamani utilizzati da pazienti con sintomi tipici della scabbia è basso, ma può aumentare se il paziente è affetto dalla scabbia a croste, caratterizzata da una massiccia infestazione da acari. La scabbia è endemica in tutto il mondo e colpisce persone di tutti i livelli socioeconomici, senza distinzione di età o sesso. Rara fino a trenta-quarant’anni fa, è divenuta ovunque nuovamente frequente negli ultimi anni. I motivi delle periodiche ricorrenze della scabbia non sono noti, mentre si conoscono alcuni fattori che ne favoriscono la diffusione, spesso in modo indipendente fra loro. Nei Paesi occidentali, questi fattori sono costituiti:
La scabbia è una comune infezione della pelle; il principale sintomo è la formazione di piccole protuberanze dolorose e vesciche dovute ad acari microscopici, in grado di annidarsi nello strato superficiale della pelle per deporre le uova. La trasmissione avviene di norma nell’ambito del nucleo familiare; tra gli adulti il contagio avviene prevalentemente per contatto sessuale. Il rischio di diffusione tramite indumenti, biancheria da letto e asciugamani utilizzati da pazienti con sintomi tipici della scabbia è basso, ma può aumentare se il paziente è affetto dalla scabbia a croste, caratterizzata da una massiccia infestazione da acari. La scabbia è endemica in tutto il mondo e colpisce persone di tutti i livelli socioeconomici, senza distinzione di età o sesso. Rara fino a trenta-quarant’anni fa, è divenuta ovunque nuovamente frequente negli ultimi anni. I motivi delle periodiche ricorrenze della scabbia non sono noti, mentre si conoscono alcuni fattori che ne favoriscono la diffusione, spesso in modo indipendente fra loro. Nei Paesi occidentali, questi fattori sono costituiti: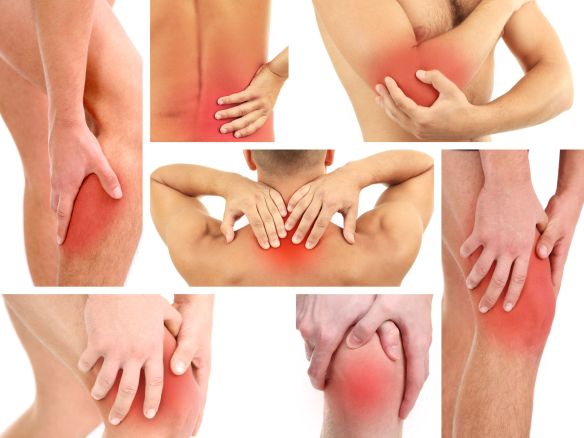 Il dolore isolato a una sola articolazione viene chiamato “dolore monoarticolare”. Un’articolazione può essere semplicemente dolorosa (artralgia) o può anche essere infiammata (artrite). L’artrite causa solitamente calore, gonfiore e raramente arrossamento della pelle in corrispondenza dell’articolazione. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. È possibile che all’interno dell’articolazione si formi del liquido (effusione). Il dolore che sembra derivare da un’articolazione a volte ha origine in una struttura all’esterno dell’articolazione, come un legamento, un tendine o un muscolo. Esempi di questi disturbi sono borsiti, tendiniti, distorsioni e strappi. I dolori causati da questi disturbi solitamente non sono considerati veri dolori articolari.
Il dolore isolato a una sola articolazione viene chiamato “dolore monoarticolare”. Un’articolazione può essere semplicemente dolorosa (artralgia) o può anche essere infiammata (artrite). L’artrite causa solitamente calore, gonfiore e raramente arrossamento della pelle in corrispondenza dell’articolazione. Il dolore può manifestarsi solo quando viene mossa l’articolazione, oppure può essere presente anche a riposo. È possibile che all’interno dell’articolazione si formi del liquido (effusione). Il dolore che sembra derivare da un’articolazione a volte ha origine in una struttura all’esterno dell’articolazione, come un legamento, un tendine o un muscolo. Esempi di questi disturbi sono borsiti, tendiniti, distorsioni e strappi. I dolori causati da questi disturbi solitamente non sono considerati veri dolori articolari. Una volta raggiunta la pelle del suo obiettivo, la zanzara sceglie il punto da perforare sfruttando i sensilli del labellum del labbro superiore. La perforazione avviene ad opera delle mandibole e delle mascelle fino a raggiungere un capillare sanguigno superficiale. A questo punto la zanzara introduce nella ferita tutti gli stiletti boccali, ad eccezione della proboscide. Quest’ultima viene ripiegata e usata come guida facilitando lo scorrimento degli stiletti. La suzione del sangue è preceduta dall’immissione della saliva, attraverso il canale salivare compreso nello spessore dell’ipofaringe.
Una volta raggiunta la pelle del suo obiettivo, la zanzara sceglie il punto da perforare sfruttando i sensilli del labellum del labbro superiore. La perforazione avviene ad opera delle mandibole e delle mascelle fino a raggiungere un capillare sanguigno superficiale. A questo punto la zanzara introduce nella ferita tutti gli stiletti boccali, ad eccezione della proboscide. Quest’ultima viene ripiegata e usata come guida facilitando lo scorrimento degli stiletti. La suzione del sangue è preceduta dall’immissione della saliva, attraverso il canale salivare compreso nello spessore dell’ipofaringe. La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino.
La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino. Lo Iodio Marco Viti è un ottimo sostituto dello Iodosan Gocce (ora fuori produzione e non più in vendita).
Lo Iodio Marco Viti è un ottimo sostituto dello Iodosan Gocce (ora fuori produzione e non più in vendita).