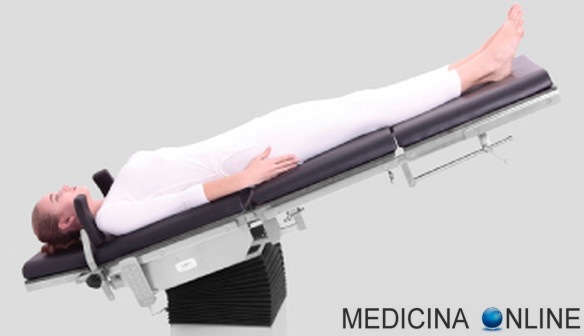
 La posizione di Trendelenburg, o posizione anti-shock, è la posizione in cui è posto il paziente in caso di shock o durante l’esecuzione di particolari indagini radiologiche, nonché durante operazioni di chirurgia ginecologica e addominale. Il soggetto è supino, sdraiato in modo che il capo sia situato inferiormente a ginocchia e bacino. Questa posizione prende nome dal chirurgo tedesco Friedrich Trendelenburg, figlio dell’omonimo filosofo.
La posizione di Trendelenburg, o posizione anti-shock, è la posizione in cui è posto il paziente in caso di shock o durante l’esecuzione di particolari indagini radiologiche, nonché durante operazioni di chirurgia ginecologica e addominale. Il soggetto è supino, sdraiato in modo che il capo sia situato inferiormente a ginocchia e bacino. Questa posizione prende nome dal chirurgo tedesco Friedrich Trendelenburg, figlio dell’omonimo filosofo.
A che scopo si usa?
Lo scopo principale della posizione di Trendelenburg è quello di sfruttare la gravità per ottenere una migliore perfusione di organi vitali (detti anche nobili) quali encefalo, cuore e reni; quindi risulta utile in tutte quelle situazioni in cui l’afflusso di sangue è reso difficoltoso, ad esempio in alcuni traumi, nell’ipotensione, negli svenimenti, nello shock emorragico… Per tale motivo la posizione di Trendelenburg è definita anche posizione anti-shock. La posizione di Trendelenburg è molto utile anche in molte branche della medicina:
Diagnostica per immagini
Durante lo svolgimento di radiografia con mezzo di contrasto porre il paziente in tale posizione consente di valutare con discreta sensibilità la presenza di reflusso gastroesofageo. La maggior utilità nel far assumere al malato la posizione di Trendelenburg durante l’esame radiografico con mezzo di contrasto si riscontra però nella diagnosi di ernia iatale. Dagli ultimi studi risulta però concettualmente erronea per questo tipo di indagine, perché totalmente antifisiologica.
Chirurgia addominale
L’assunzione della posizione di Trendelenburg aiuta nella manovra di riduzione di ernia addominale.
Ginecologia
L’assunzione della posizione di Trendelenburg è indicata durante il parto complicato da mancata sufficiente dilatazione della cervice uterina, da presentazione podalica del nascituro o da prolasso di funicolo.
Altri articoli che potrebbero interessarti:
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Posizione laterale di sicurezza: come, quando e perché può salvare una vita
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
Semeiotica dell’addome:
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- La zona del dolore addominale indica la patologia corrispondente
- Come si chiama la parte inferiore dell’addome?
- Linea ombelicale trasversa: dove si trova e cosa delimita?
- Appendice vermiforme: posizione, anatomia e funzione originaria
- Appendicectomia durata, tecnica, rischi, postoperatorio, convalescenza
- Punto di McBurney e segno positivo nell’appendicite
- Segno di Blumberg positivo o negativo: cos’è e cosa indica
- Manovra e segno dello psoas positivo o negativo: cos’è e cosa indica
- Punto di Morris, Munro, Lanz, Clado, Jalaguier e gli altri punti indicanti appendicite
- Manovra e segno di Rovsing positivo o negativo: cos’è e cosa indica
Semeiotica della colecisti:
- Manovra e segno di Murphy positivo o negativo: cos’è e cosa indica
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Punti di dolorabilità di fegato, colecisti, stomaco e pancreas
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
Semeiotica del rene:
- Semeiotica dei reni: esame obiettivo renale
- Manovra e segno di Giordano positivo o negativo: cos’è e cosa indica
- Prova di Guyon (prova dei tre bicchieri): cos’è e cosa indica
- Manovra di Guyon: come si effettua ed a cosa serve
- Manovra del ballottamento renale: cos’è, come si esegue ed a che serve
- Manovra di Glenard: come si effettua ed a cosa serve
- Manovra di Petit: come si effettua ed a cosa serve
Semeiotica del cuore:
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Semeiotica del cuore: l’esame obiettivo cardiaco completo
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Manovra di Valsalva in medicina (tachicardia e nervo vago)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
Leggi anche:
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
- Appendicite acuta e cronica: cause, sintomi e terapie
- Segno della fovea in medicina: cos’è e cosa indica
- Differenza tra pube e inguine
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Dove finisce il torace ed inizia l’addome?
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Osso omero: anatomia e funzioni in sintesi
- Costola incrinata: sintomi, terapia e tempi di recupero
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Quanti muscoli abbiamo nel nostro corpo?
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
- Quanto pesano scheletro ed ossa?
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra osso compatto e spugnoso
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

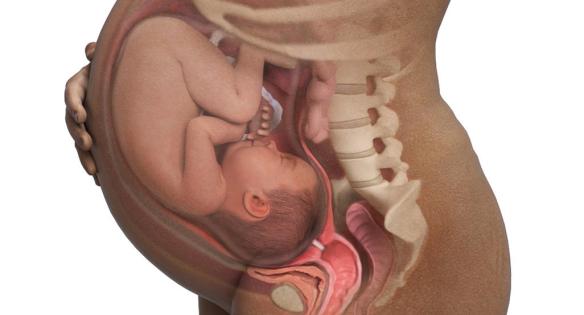 Nell’ultimo trimestre il ginecologo verifica la posizione del bambino che idealmente dovrebbe aver assunto la cosiddetta posizione anteriore con la testa rivolta verso il basso vicino al canale del parto e il viso girato la schiena della mamma.
Nell’ultimo trimestre il ginecologo verifica la posizione del bambino che idealmente dovrebbe aver assunto la cosiddetta posizione anteriore con la testa rivolta verso il basso vicino al canale del parto e il viso girato la schiena della mamma.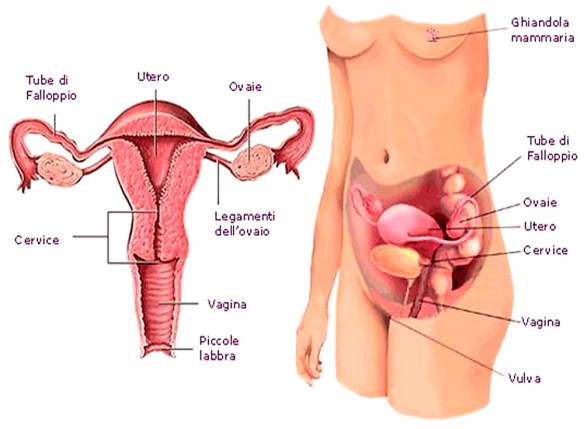
 Precedentemente,
Precedentemente,  In Brasile, in una clinica chiamata Santa Casa de Misericórdia a Barretos ( nello Stato di San Paolo), è nato un bimbo all’interno del sacco amniotico ancora intatto.
In Brasile, in una clinica chiamata Santa Casa de Misericórdia a Barretos ( nello Stato di San Paolo), è nato un bimbo all’interno del sacco amniotico ancora intatto. Leggi anche:
Leggi anche:  L’herpes genitale è una malattia sessualmente trasmissibile provocata da un virus, l’herpes simplex virus. Le crisi di recidive possono essere all’origine di dolori e di disagio che alterano la qualità della vita.
L’herpes genitale è una malattia sessualmente trasmissibile provocata da un virus, l’herpes simplex virus. Le crisi di recidive possono essere all’origine di dolori e di disagio che alterano la qualità della vita. La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.
La sindrome di Rokitansky-Kuster-Hauser (anche chiamta agenesia mülleriana o aplasia utero vaginale o semplicemente sindrome di Rokitansky; in inglese müllerian agenesis o müllerian aplasia o vaginal agenesis o Mayer-Rokitansky-Küster-Hauser syndrome o MRKH syndrome), è una condizione congenita (cioè presente già alla nascita) che è caratterizzata dall’assenza dell’utero e – in parte o totalmente – della vagina, mentre le ovaie sono presenti e anche i genitali esterni sono normali. E’ causata da un alterato sviluppo dei dotti di Müller, cui consegue l’agenesia dell’utero e variabili malformazioni della porzione prossimale della vagina. A ciò consegue amenorrea primaria, infertilità e l’impossibilità dei rapporti sessuali.