 I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
Leggi anche:
- Surrene: anatomia, funzioni e patologie in sintesi
- Differenza tra renella e calcoli renali
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
Funzioni dei reni
I reni non hanno solo il compito, tramite i nefroni, di eliminare i prodotti di scarto del catabolismo azotato e i prodotti tossici che vi giungono, ma anche quello di regolare il volume del liquido extracellulare e quindi il contenuto idrico dell’organismo e poi di regolare il pH ematico tramite riassorbimento ed eliminazione di bicarbonato HCO3-; hanno anche importanti funzioni endocrine, secernendo diversi ormoni ad azione sistemica (quali renina ed eritropoietina) ed attivando il calcitriolo. Il rene è principalmente un organo escretore, ma svolge anche altre funzioni:
- regola l’equilibrio idrico ed elettrolitico nei liquidi corporei regolando la concentrazione di Na+, K+, Cl-, HCO3-, PO43-, Ca2+, glucosio, aminoacidi, acido urico, urea, mediante integrazione tra processi di filtrazione, riassorbimento, secrezione ed escrezione a livello del nefrone;
- partecipa al mantenimento dell’equilibrio acido base (controllo del pH ematico) agendo sul riassorbimento di HCO3- e sulla secrezione di H+;
- partecipa alla regolazione del volume dei liquidi corporei – e quindi della pressione sanguigna – mediante meccanismi che permettono il recupero e l’eliminazione di acqua (clearance dell’acqua libera) con conseguente escrezione di un’urina che, a seconda delle esigenze dell’equilibrio idrico ed elettrolitico, può essere ipertonica, isotonica o ipotonica (cioè avente una concentrazione di soluti maggiore, uguale o minore rispetto a quella del sangue);
- svolge importanti funzioni endocrine mediante la secrezione di renina, eritropoietina, prostaglandine e la sintesi, a partire dalla vitamina D, di 1,25-diidrossicolecalciferolo, necessario per la regolazione ed il trasporto del calcio. La renina svolge un importante ruolo nel controllo della pressione sanguigna agendo nel Sistema renina-angiotensina-aldosterone, l’eritropoietina è un ormone indispensabile per la formazione e la maturazione dei globuli rossi nel processo detto eritropoiesi, mentre gli effetti fisiologici delle prostaglandine sono molti e svariati e si esercitano a diversi livelli;
- partecipa al metabolismo dei carboidrati poiché è una sede della gluconeogenesi.
Leggi anche:
- Rene ectopico ed ectopia renale: tipi, sintomi, diagnosi e cure
- Cos’è l’adrenalina ed a cosa serve?
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
Anatomia
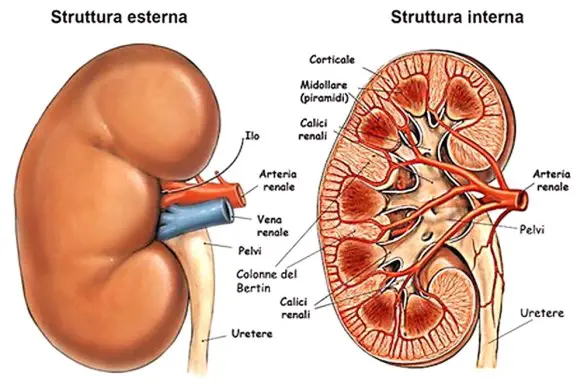
I reni sono due organi retroperitoneali simili a due grossi fagioli di colore bruno-rossastro, posti subito a lato della colonna vertebrale tra T12 e L3. Ogni rene da un polo all’altro misura circa 13 cm di lunghezza, 8 cm di larghezza e 3 cm antero-posteriormente, con il rene sinistro tendenzialmente più lungo del destro di 1-1,5 cm, anche se i due reni possono risultare di dimensioni molto simili. Il loro peso è variabile, mediamente circa 150 g negli uomini e 135 g nelle donne. Normalmente non sono palpabili. Il rene destro è posto leggermente più in basso del sinistro a causa dell’ingombro del fegato nell’ipocondrio destro, ed è leggermente più corto e tozzo, il sinistro più allungato e leggermente più piatto. L’asse longitudinale di un rene è infero-laterale, mentre quello trasversale è postero-laterale, così che si distinguono due facce, una antero-laterale e una postero-mediale. Ciascun rene presenta due poli, uno superiore, arrotondato e in rapporto con la ghiandola surrenale, da cui è separato da un sottile strato capsulare fibroso, ed uno inferiore arrotondato immerso nel tessuto adiposo perirenale. In ogni rene si distinguono due margini.
Il margine laterale è uniformemente convesso mentre quello mediale è convesso in prossimità dei poli superiore e inferiore ma concavo al centro, presso l’ilo. Nell’ilo dei reni, localizzato presso il suo margine mediale, penetrano i vasi di maggior calibro diretti a quest’organo, l’arteria renale e la vena renale, rispettivamente, ramo dell’aorta e affluente della vena cava inferiore, vasi linfatici e nervi. Nell’ilo, lungo 3–4 cm, entrano, dalla più superficiale (anteriore) alla più profonda (posteriore) le seguenti strutture: la vena renale e i tronchi linfatici che la affiancano, l’arteria renale e la pelvi renale. Il rene è ricoperto da una sottile capsula fibrosa costituita da collagene in cui sono immerse anche fibre elastiche e cellule muscolari lisce. Una volta sezionato è possibile distinguere due parti, una esterna di colore più cupo, la corticale e una interna, chiara, la midollare.
- La corticale, che si trova alla periferia dell’organo, sotto la capsula, forma le colonne renali (del Bertin), che si interpongono tra una piramide e l’altra dirigendosi verso il seno renale e gli archi che sovrastano la base di ciascuna piramide, dette piramidi di Malpighi. Gli archi corticali sono attraversati dai raggi midollari, delle striature di colore più chiaro che si assottigliano procedendo dalle piramidi da cui hanno origine verso la capsula renale. La stessa sostanza corticale è divisibile in una zona esterna ed in una interna. La zona esterna è quella sottocapsulare, mentre quella interna dove si dispongono i vasi tangenziali alla base delle piramidi ed è appena soprastante la base delle piramidi; tale zona è detta anche sostanza corticale iuxtamidollare. Nella corticale troviamo due porzioni, una è la parte radiata, a contatto con la base delle piramidi e l’altra è la parte convoluta, più superficiale, sede dei corpuscoli renali di Malpighi e dei tubuli contorti.
- La midollare, posta in profondità nell’organo e presso il suo ilo, è costituita dalle piramidi renali, delle formazioni triangolari striate e pallide con la base rivolta verso la corticale e la capsula e l’apice disposto verso il seno renale. All’apice delle papille renali sboccano i dotti collettori che riversano l’urina in uno o più calici minori, delle cavità a forma di imbuto. La capsula renale penetra nell’ilo e va a fondersi con la tonaca avventizia dei calici minori. Un calice minore si unisce agli adiacenti per formare cavità più ampie, i calici maggiori, che drenano negli infundiboli renali, generalmente due per rene, nel superiore drenano tre paia di calici maggiori, nell’inferiore quattro paia. I due infundiboli costituiscono presso l’ilo la pelvi renale, un grosso imbuto biancastro che medialmente si restringe formando un unico dotto che prosegue inferiormente, l’uretere.
Leggi anche:
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
Vasi e nervi
I reni necessitano di un grande apporto ematico e pertanto presentano una ricca vascolarizzazione che si sviluppa nel suo complesso per circa 160 chilometri di lunghezza. Per ogni gettata cardiaca, circa il 20% del sangue fluisce attraverso questi organi; da ciò risulta che nei reni circolano in media 1.100 ml di sangue al minuto. I principali vasi arteriosi del rene sono le due arterie renali, sinistra e destra, due vasi di grosso calibro (5–7 mm) che si distaccano quasi ad angolo retto dall’aorta addominale, poco sotto l’arteria mesenterica superiore e decorrono dietro le vene renali. L’arteria renale destra è più lunga della sinistra, dato che l’aorta è spostata a sinistra rispetto alla linea mediana e si trova leggermente più in alto.
I capillari venosi che si formano da quelli arteriosi a livello della papilla renale si uniscono a formare le venule rette ascendenti, che risalgono lungo i raggi midollari seguendo le arteriole a cui sono accoppiate fino a drenare a livello della base delle piramidi renali nelle vene arcuate o nelle vene interlobulari. Le arteriole discendenti e le venule ascendenti sono perciò molto vicine tra loro e questo facilita fenomeni di scambio. Le venule ascendenti drenano direttamente nelle vene arcuate ma più spesso nel plesso venoso peritubulare che a sua volta drena nella vena interlobulare, così come fanno le vene stellate della capsula renale. Le vene interlobulari decorrono verso la corticale interna dove drenano nelle vene arcuate, le vene arcuate procedono trasversalmente e drenano nelle vene interlobari, che discendono lungo le colonne renali per formare infine le due vene renali che escono dall’ilo del rene. Le vene renali sono anteriori alle arterie renali, si portano medialmente verso la vena cava inferiore che drena il loro sangue. La vena renale sinistra è più lunga della destra (il triplo, circa 7,5 cm) che invece è molto corta data la stretta vicinanza con la vena cava inferiore. La vena renale sinistra è appena posteriore all’arteria mesenterica superiore che la scavalca e drena il sangue della vena gonadica sinistra che vi affluisce inferiormente, così come quello della vena surrenale sinistra che vi affluisce superiormente. La vena renale sinistra drena nella vena cava inferiore poco al di sopra della destra. Le vene renali possono essere doppie.
L’innervazione simpatica del rene è fornita da rami del plesso celiaco, aorticorenale, dal nervo splancnico minimo e dal I nervo splancnico lombare che seguono il decorso dell’arteria renale costituendo poi il plesso renale. Presso l’origine dell’arteria renale è presente almeno un ganglio nervoso. I nervi successivamente proseguono seguendo il decorso delle arterie e distribuendosi a tutto il rene.
Le principali patologie renali sono:
- sindrome nefrosica;
- glomerulonefrite;
- stenosi, trombosi ed embolia dell’arteria renale;
- insufficienza renale acuta;
- insufficienza renale cronica.
Leggi anche:
- Differenza tra anuria e ritenzione urinaria
- Differenza tra anuria ed oliguria
- Differenza tra sindrome nefritica e nefrosica
- Differenze tra adrenalina e noradrenalina
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Apparato urinario: anatomia e fisiologia [SCHEMA]
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Adrenalina e “combatti o fuggi”: ecco cosa accade nel nostro corpo quando siamo terrorizzati
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Differenza tra esame delle urine ed urinocoltura
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Si può vivere senza reni? Conseguenze della nefrectomia
- Differenze tra apparato urinario maschile e femminile
- Differenza tra sinapsi elettrica e chimica
- Mitosi: spiegazione delle quattro fasi
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
- Ciclo di Krebs e respirazione cellulare: spiegazione facile e schema
- Differenza tra assoni e dendriti
- Differenza tra cellule eucariote e procariote
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- Differenza tra cellula aploide e diploide con esempi
- Riproduzione cellulare e ciclo cellulare
- Meiosi: spiegazione di tutte tappe
- Differenza tra neuroni e gangli
- Barriera ematoencefalica: dove si trova, funzioni, quali sostanze la attraversano
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il dolore è il sintomo più diffuso in assoluto. A seconda della zona coinvolta ognuno di noi ha sperimentato un tipo particolare di dolore, ecco una lista dei più diffusi.
Il dolore è il sintomo più diffuso in assoluto. A seconda della zona coinvolta ognuno di noi ha sperimentato un tipo particolare di dolore, ecco una lista dei più diffusi. Nel nostro corpo è presente una proteina chiamata “tafazzina” il cui gene (gene TAZ) è sito sul cromosoma Xq28, cioè sul braccio lungo del cromosoma X, locus 28. Le proteine “tafazzine” hanno un importante ruolo nel mantenere l’equilibrio di membrana dei mitocondri, in particolar modo agendo sul lipide cardiolipina. Mutazioni del gene che produce la tafazzina – come la sostituzione di un singolo aminoacido – portano alla Sindrome di Barth, una patologia cardiaca, o ad altre patologie del cuore.
Nel nostro corpo è presente una proteina chiamata “tafazzina” il cui gene (gene TAZ) è sito sul cromosoma Xq28, cioè sul braccio lungo del cromosoma X, locus 28. Le proteine “tafazzine” hanno un importante ruolo nel mantenere l’equilibrio di membrana dei mitocondri, in particolar modo agendo sul lipide cardiolipina. Mutazioni del gene che produce la tafazzina – come la sostituzione di un singolo aminoacido – portano alla Sindrome di Barth, una patologia cardiaca, o ad altre patologie del cuore. Il pene è o non è un muscolo? E’ una delle tipiche curiosità a cui, quasi tutti, danno una risposta sbagliata, poiché – potendosi ingrandire ed irrigidire – l’asta del pene sembra apparentemente comportarsi come un muscolo.
Il pene è o non è un muscolo? E’ una delle tipiche curiosità a cui, quasi tutti, danno una risposta sbagliata, poiché – potendosi ingrandire ed irrigidire – l’asta del pene sembra apparentemente comportarsi come un muscolo. I linfociti T e i linfociti B sono cellule responsabili dell’immunità specifica (acquisita) ed agiscono esclusivamente contro l’antigene con cui sono entrati in contatto.
I linfociti T e i linfociti B sono cellule responsabili dell’immunità specifica (acquisita) ed agiscono esclusivamente contro l’antigene con cui sono entrati in contatto. Perché spesso lo scroto, cioè il “sacchetto” che contiene i testicoli, è così rugoso? E’ solo una questione estetica? In realtà no: nel nostro corpo qualsiasi cosa, anche quella apparentemente più banale, ha una funzione specifica.
Perché spesso lo scroto, cioè il “sacchetto” che contiene i testicoli, è così rugoso? E’ solo una questione estetica? In realtà no: nel nostro corpo qualsiasi cosa, anche quella apparentemente più banale, ha una funzione specifica. L’acido alfa-lipoico (spesso abbreviato in ALA), è un acido grasso con una potente azione antiossidante che aiuta a combattere lo stress ossidativo provocato dai radicali liberi (responsabili dell’invecchiamento e dei danni cellulari) sia all’esterno che all’interno della cellula nervosa. Rappresenta quindi una molecola preziosa per la persona diabetica, in quanto favorisce la protezione del sistema nervoso e aiuta a contrastare la neuropatia diabetica.
L’acido alfa-lipoico (spesso abbreviato in ALA), è un acido grasso con una potente azione antiossidante che aiuta a combattere lo stress ossidativo provocato dai radicali liberi (responsabili dell’invecchiamento e dei danni cellulari) sia all’esterno che all’interno della cellula nervosa. Rappresenta quindi una molecola preziosa per la persona diabetica, in quanto favorisce la protezione del sistema nervoso e aiuta a contrastare la neuropatia diabetica.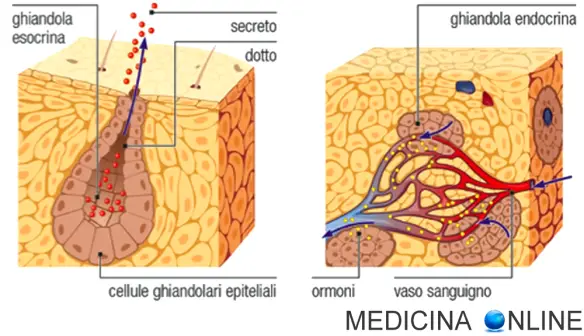 Le ghiandole sudoripare sono ghiandole esocrine tipiche dei mammiferi. Esse partecipano principalmente alla regolazione della temperatura corporea mediante l’emissione del sudore, ma i loro compiti non si limitano a questo. Si distinguono due tipi di ghiandole sudoripare:
Le ghiandole sudoripare sono ghiandole esocrine tipiche dei mammiferi. Esse partecipano principalmente alla regolazione della temperatura corporea mediante l’emissione del sudore, ma i loro compiti non si limitano a questo. Si distinguono due tipi di ghiandole sudoripare: