 La maggior parte delle persone conosce la donazione di sangue intero, una procedura indolore che dura solo una decina di minuti (oltre al tempo necessario alla preparazione e al recupero). Ma è anche possibile donare solo il plasma tramite una procedura chiamata plasmaferesi. Durante la plasmaferesi, il sangue viene prelevato, il plasma viene separato, mentre i globuli rossi e le e le piastrine vengono re-infusi al donatore. Solitamente il processo richiede circa 45 minuti e il plasma si rigenera rapidamente. La frequenza delle donazioni e il loro volume, in genere tra i 650 ml e gli 880 ml, sono regolate normativamente da ciascun Paese.
La maggior parte delle persone conosce la donazione di sangue intero, una procedura indolore che dura solo una decina di minuti (oltre al tempo necessario alla preparazione e al recupero). Ma è anche possibile donare solo il plasma tramite una procedura chiamata plasmaferesi. Durante la plasmaferesi, il sangue viene prelevato, il plasma viene separato, mentre i globuli rossi e le e le piastrine vengono re-infusi al donatore. Solitamente il processo richiede circa 45 minuti e il plasma si rigenera rapidamente. La frequenza delle donazioni e il loro volume, in genere tra i 650 ml e gli 880 ml, sono regolate normativamente da ciascun Paese.
Leggi anche:
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- MCHC alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
- Basofili alti, bassi, valori normali ed interpretazione
- Emoglobina bassa, alta, cause e valori normali
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra anemia ed anemia mediterranea (talassemia)
- Differenza tra anemia e leucemia
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- Emocromo completo con formula leucocitaria: valori, interpretazione e significato
- Differenza tra globuli rossi, bianchi e piastrine
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Anemia da carenza di ferro: cause, sintomi e cure
- Aumentare il ferro in modo naturale, specie in gravidanza
- Com’è fatto il cuore, a che serve e come funziona?
- Colesterolo e trigliceridi: valori normali, alti, bassi ed interpretazione
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?
- Differenza tra colesterolo HDL “buono” e LDL “cattivo”
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Differenza tra glicemia ed emoglobina glicata
- Colesterolo e uova: si o no? Tutta la verità scientifica
- Differenza tra pressione arteriosa e venosa
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Differenza tra prediabete, intolleranza glucidica e diabete
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Norvasc (amlodipina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

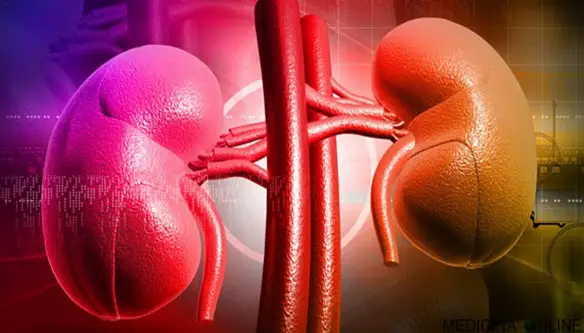 I reni sono due organi a forma di fagiolo localizzati nel mezzo della parte bassa della schiena, su entrambi i lati della colonna vertebrale. L’urina che si forma nei reni scorre attraverso dei tubi, chiamati ureteri, per essere depositata nella vescica, da quest’ultima l’urina raggiunge l’esterno tramite l’uretra. Hanno funzione di filtrazione del sangue e collaborano nel determinare la pressione arteriosa grazie alla loro capacità di eliminare liquidi tramite l’urina. Varie condizioni e patologie possono determinare la perdita parziale o totale della funzionalità renale, fino anche alla dialisi.
I reni sono due organi a forma di fagiolo localizzati nel mezzo della parte bassa della schiena, su entrambi i lati della colonna vertebrale. L’urina che si forma nei reni scorre attraverso dei tubi, chiamati ureteri, per essere depositata nella vescica, da quest’ultima l’urina raggiunge l’esterno tramite l’uretra. Hanno funzione di filtrazione del sangue e collaborano nel determinare la pressione arteriosa grazie alla loro capacità di eliminare liquidi tramite l’urina. Varie condizioni e patologie possono determinare la perdita parziale o totale della funzionalità renale, fino anche alla dialisi.
 I granulociti eosinofili sono un tipo di globuli bianchi il cui contenuto contiene granuli che legano fortemente l’eosina, una sostanza in grado di conferire loro un tipico colore rosso-arancio; hanno funzione di difesa dell’organismo, anche per esempio verso i parassiti intestinali come i vermi.
I granulociti eosinofili sono un tipo di globuli bianchi il cui contenuto contiene granuli che legano fortemente l’eosina, una sostanza in grado di conferire loro un tipico colore rosso-arancio; hanno funzione di difesa dell’organismo, anche per esempio verso i parassiti intestinali come i vermi.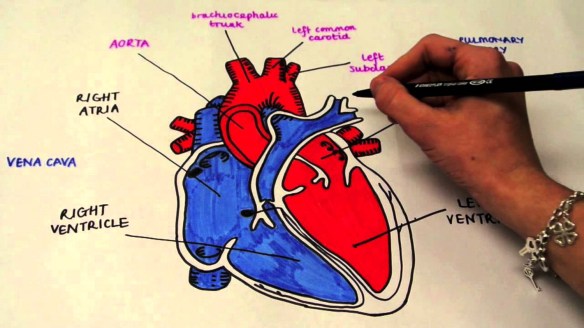 Le più diffuse patologie che riguardano la valvola mitralica (quella che collega atrio e ventricolo sinistri), sono la stenosi (restringimento) o l’insufficienza (perdita). Per capire quali siano le conseguenze delle due situazioni, occorre ricostruire il percorso effettuato dal sangue. Questo giunge al cuore attraverso il circolo polmonare dove il sangue si è arricchito di ossigeno, proprio attraverso la valvola mitrale che, quando è aperta, consente il flusso dall’atrio sinistro al ventricolo sinistro. Richiudendosi, la valvola impedisce che il sangue torni indietro, dal ventricolo all’atrio.
Le più diffuse patologie che riguardano la valvola mitralica (quella che collega atrio e ventricolo sinistri), sono la stenosi (restringimento) o l’insufficienza (perdita). Per capire quali siano le conseguenze delle due situazioni, occorre ricostruire il percorso effettuato dal sangue. Questo giunge al cuore attraverso il circolo polmonare dove il sangue si è arricchito di ossigeno, proprio attraverso la valvola mitrale che, quando è aperta, consente il flusso dall’atrio sinistro al ventricolo sinistro. Richiudendosi, la valvola impedisce che il sangue torni indietro, dal ventricolo all’atrio.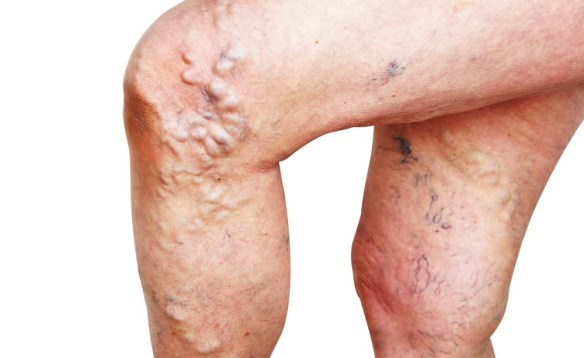 Ogni giorno, il nostro corpo lavora incessantemente per trasportare sostanze nutritive, ormoni, ossigeno, favorendo la funzione degli organi e di altro ogni processo corporeo vitale, questo avviene grazie alla circolazione del sangue, che ha un posto di primo piano per la nostra sopravvivenza. Arterie e vene sono come delle autostrade che rendono possibile tutto ciò. Come le comuni infrastrutture, però, queste autostrade richiedono manutenzione per poter funzionare correttamente. Ecco perché è importante prestare attenzione ai più piccoli segnali di malfunzionamento che possono nascondere problemi più gravi di ciò che pensiamo. Ci sono diverse abitudini di vita, condizioni mediche e comportamenti sbagliati che rendono un individuo suscettibile a problemi di circolazione: parliamo ad esempio del vizio del fumo, di una gravidanza, di disturbi alimentari.
Ogni giorno, il nostro corpo lavora incessantemente per trasportare sostanze nutritive, ormoni, ossigeno, favorendo la funzione degli organi e di altro ogni processo corporeo vitale, questo avviene grazie alla circolazione del sangue, che ha un posto di primo piano per la nostra sopravvivenza. Arterie e vene sono come delle autostrade che rendono possibile tutto ciò. Come le comuni infrastrutture, però, queste autostrade richiedono manutenzione per poter funzionare correttamente. Ecco perché è importante prestare attenzione ai più piccoli segnali di malfunzionamento che possono nascondere problemi più gravi di ciò che pensiamo. Ci sono diverse abitudini di vita, condizioni mediche e comportamenti sbagliati che rendono un individuo suscettibile a problemi di circolazione: parliamo ad esempio del vizio del fumo, di una gravidanza, di disturbi alimentari. L’ematocrito (Ht o HCT) indica la percentuale del volume sanguigno occupata dalla parte corpuscolata del sangue, rappresentata specialmente dai globuli rossi dal momento che globuli bianchi e piastrine occupano un volume decisamente minore.
L’ematocrito (Ht o HCT) indica la percentuale del volume sanguigno occupata dalla parte corpuscolata del sangue, rappresentata specialmente dai globuli rossi dal momento che globuli bianchi e piastrine occupano un volume decisamente minore.