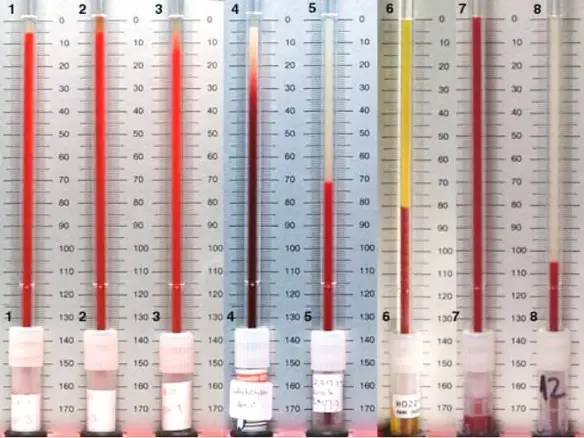
 In medicina, quando si parla di VES, si intende la “Velocità di EritroSedimentazione”: è una analisi di laboratorio che calcola il tempo che impiega la parte solida del sangue (soprattutto, i globuli rossi) a separarsi da quella liquida (il plasma). Il sangue infatti è composto da due parti distinte:
In medicina, quando si parla di VES, si intende la “Velocità di EritroSedimentazione”: è una analisi di laboratorio che calcola il tempo che impiega la parte solida del sangue (soprattutto, i globuli rossi) a separarsi da quella liquida (il plasma). Il sangue infatti è composto da due parti distinte:
- una parte liquida, chiamata plasma sanguigno (o semplicemente “plasma”) in cui sono presenti numerose sostanze, come gli enzimi, i minerali, gli ormoni, gli zuccheri, le vitamine, le proteine, eccetera, utili per il metabolismo dell’organismo;
- una parte cellulare solida, o “corpuscolata”, costituita dai globuli rossi o eritrociti, dai globuli bianchi o leucociti e dalle piastrine o trombociti.
Il laboratorio per 1 ora valuta in quanto tempo la parte corpuscolata del sangue precipita all’interno di una provetta graduata in millimetri posta verticalmente. Variazioni della VES possono essere un campanello di allarme di una quantità sterminata di patologie, da una infiammazione fino a tumori ed infarti; in alcuni casi, comunque la VES potrebbe essere aumentata senza alcuna patologia.
Perché la VES può servire?
La VES è un esame che viene prescritto perché offre al medico uno spunto diagnostico, che deve essere eventualmente poi approfondito con altri esami più specifici.
La VES permette di fare diagnosi?
La velocità con cui avviene la separazione tra la parte corpuscolata del sangue e il plasma, in una provetta posta verticalmente, varia da persona a persona e cioè varia sia in rapporto alla concentrazione nel plasma di determinate proteine (per esempio, le mucoproteine, le gammaglobuline, eccetera), sia con il numero dei globuli rossi. Questa variazione non è precisa e, quindi, il medico non può pronunciare una diagnosi, ma può sospettare la presenza di una patologia nell’organismo. In definitiva la VES da sola NON permette di fare una diagnosi: è un dato che va osservato insieme agli altri dati di laboratorio e tenendo conto della visita medica generale del paziente.
Leggi anche: Emocromo completo con formula leucocitaria: valori, interpretazione e significato
Quando è utile controllare la VES?
E’ un esame di routine, tende comunque ad essere ancor più utile quando il paziente tende ad ammalarsi spesso a causa di un abbassamento delle difese naturali dell’organismo o soffre di stati infiammatori come la bronchite, la faringite, l’otite, eccetera, che tendono a ripetersi.
Patologie che fanno aumentare la VES
Le seguenti patologie possono provocare un aumento moderato o medio della VES (entro 50 mm/h):
- Endocardite: è l’infiammazione della membrana di rivestimento interna del cuore;
- Gotta: è un tipo di artrite acuta causata da cristalli di acido urico che si depositano solitamente nelle articolazioni;
- Malattie renali di diverso tipo;
- Malattie della tiroide di diverso tipo;
- Sifilide: malattia venerea infettiva che danneggia il sistema nervoso;
- Tubercolosi: malattia infettiva, rara ma in aumento in Italia, in cui vengono attaccati principalmente i polmoni e che causa necrosi dei tessuti;
- Mononucleosi: conosciuta anche come “malattia del bacio”, è un’infezione causata da un virus, contagiosa, che provoca febbre, faringite e rigonfiamento dei linfonodi;
- Osteomielite: infezione che colpisce le ossa e il midollo osseo;
- Febbre reumatica: detta anche reumatismo articolare acuto, è un’infiammazione che deriva dal contagio con lo streptococco e causa solitamente febbre e dolore alle articolazioni;
- Artrite reumatoide: è una malattia autoimmune che provoca dolore, infiammazione e anchilosi delle articolazioni;
- Artrosi: malattia degenerativa delle articolazioni, cronica;
- Crioglobulinemia: accumulo di crioglobuline (complessi di anticorpi che precipitano a temperatura ambiente), con eruzioni cutanee e infiammazione ad articolazioni ed organi;
- Allergia acuta: intolleranza verso particolari sostanze. Si parla di allergia acuta quando il corpo è in piena reazione all’allergene;
- Lupus eritematoso sistemico: malattia autoimmune che colpisce la pelle e causa degenerazione dei tessuti o ipertrofia dei tessuti;
Le seguenti patologie possono provocare un aumento elevato o molto elevato della VES (superiore a 50 mm/h):
- Infarto del miocardio: necrosi di una parte di tessuto del cuore. Si ha quando a causa solitamente di un trombo o di un embolo, un vaso sanguigno che va al cuore viene occluso e smette di portare ossigeno e nutrimento;
- Ictus: patologia che colpisce il cervello quando si verifica o un mancato afflusso di sangue ad una certa zona, la quale muore, o quando vi è un’emorragia, che porta comunque a non irrorare una porzione del cervello;
- Infarto polmonare: si verifica quando un’arteria polmonare viene occlusa e il tessuto polmonare, non più irrorato di sangue, inizia ad andare in necrosi.
- Leucemia: grave neoplasia che colpisce il sangue e causa un eccessivo aumento della produzione di globuli bianchi;
- Linfomi: tipologie di tumore che colpiscono primariamente le ghiandole linfatiche;
- Meningite acuta: grave infezione delle meningi (cervello) che può essere causata da virus o batteri. Fra i suoi sintomi ci son intensa cefalea, febbre e vomito;
- Polmonite: grave infezione dell’apparato respiratorio, molto profonda. Causa tosse, febbre alta, dolore al torace, fatica a respirare, abbondante produzione di catarro;
- Setticemia: infezione molto grave e diffusa in cui gli agenti patogeni (germi o tossine) si diffondono nel sangue in grande quantità;
- Mieloma multiplo: tumore maligno che colpisce il midollo osseo;
- Vasculite necrotizzante: infiammazione delle pareti dei vasi sanguigni. Può verificarsi come conseguenza di altre patologie come il lupus;
- Polimialgia reumatica: è una malattia reumatica più comune negli anziani che colpisce collo, anche, avambracci e gambe;
- Iperfibrinogenemia: malattia che comporta un’eccessiva produzione di fibrinogeno, con conseguenze sui tempi e modi di coagulazione e cicatrizzazione;
- Arterite a cellule giganti: è una vasculite che colpisce i vasi sanguigni più grandi
- Tromboflebite: infiammazione che porta alla formazione di trombi. Nella zona colpita la pelle è tesa, rossa, calda e dolente;
- Uremia: intossicazione causata dall’incapacità dei reni di filtrare correttamente l’urea e le altre sostanze azotate che l’organismo scarta;
- Ascessi: sacca di pus che si forma internamente al corpo a seguito di un’infezione che non ha trovato uno sfogo all’esterno.
Le seguenti patologie possono provocare più frequentemente una VES alta:
- Infezioni batteriche:
- Infezioni batteriche urinarie (cistiti, pielonefriti, uretriti),
- Infezioni batteriche alle vie aeree (polmonite, bronchite, bronchiolite, faringite, laringite, sinusite). La bronchiolite ad esempio è una causa frequente di VES alta nei bambini.
- Infezioni batteriche dentarie e del cavo orale (granulomi, ascessi, tonsilliti),
- Infezioni batteriche cutanee (erisipela, impetigine, cellulite, fascite)
- altre tipiche infezioni della giovane età come otiti e la scarlattina.
- Infezioni fungine: sono meno frequenti, la maggior parte è causata da infezioni delle vie urinarie causate da miceti (funghi), la più frequente è la Candida.
Leggi anche: Emoglobina bassa, alta, cause e valori normali
Una VES alterata indica SEMPRE malattia?
Questo è un concetto molto importante che spesso i pazienti non riescono a comprendere: una VES alta è sempre indice di malattia? La risposta è NO, entro un certo limite, lievi alterazioni acute (e non croniche) non devono necessariamente preoccupare, specie se presenti senza sintomi, segni e altri valori alterati. Aumenti molto elevati e/o cronici della VES è più probabile che indichino la presenza di una patologia, specie se il paziente presenta sintomi, segni ed altri valori alterati. Chiedete sempre al vostro medico.
Come ci si prepara all’analisi?
Si tratta di un semplice prelievo di sangue venoso, di solito dal braccio, che non prevede alcuna specifica preparazione, neppure essere a digiuno, anche se, per evitare che l’alimentazione influisca sul risultato accelerando o diminuendo la velocità con cui precipitano i globuli rossi, il consiglio è quello di eseguire l’analisi la mattina a digiuno, se possibile.
L’assunzione di farmaci influisce sulla VES?
I farmaci più comuni non influiscono sul risultato dell’esame, ma è sempre consigliabile informare il medico su una eventuale cura in corso in modo che possa avere un’idea globale dello stato di salute in cui si trova la persona.
Leggi anche:
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
Quali sono i valori normali della VES?
Il valore normale della VES è 0-20 mm in 1 ora. Tuttavia l’età ed il sesso del paziente possono influire su questo range: le donne più anziane tendono infatti ad avere una VES più alta.
- uomini fra i 20 e i 49 anni: VES media = 5 mm/h, con un range di 0-13 mm/h
- uomini fra i 50 e i 69 anni: VES media = 7 mm/h, con un range di 0-19 mm/h
- donne fra i 20 e i 49 anni: VES media = 9 mm/h, con un range di 0-21 mm/h
- donne fra i 50 e i 69 anni: VES media = 12 mm/h, con un range di 0-28 mm/h
Alla luce di questi dati, in generale, sono considerati normali i valori di VES compresi tra 0-22 mm/h negli uomini, e tra 0-29 mm/h nelle donne
Formula di Miller per calcolare i valori normali della VES
Esiste un calcolo, la formula di Miller, che permette di calcolare in modo approssimativo i valori normali della VES.
VES minore di: [ età in anni (+ 10 se sesso femminile)] / 2
Esempi. Per una persona di 60 anni di sesso femminile quindi, i valori di VES dovranno essere minori a [(60 + 10) / 2], cioè minori di 35. Per un ragazzo di 20 anni invece, i valori di VES dovranno essere minori di (20/2), quindi minori di 10.
Cosa significa avere la VES alta?
Secondo un indice, chiamato indice di Katz, 7 è il valore che può essere definito mediamente normale della VES.
- Se la VES è molto alta, con valori di molto superiori al valore massimo, può essere determinata da uno stato infiammatorio come l’artrite reumatoide (malattia infiammatoria acuta che colpisce le aticolazioni), da una epatopatia (sofferenza del fegato), da una insufficienza renale, da un trauma e via dicendo, fino a far sospettare la presenza di un tumore quando il valore è superiore a 100 millimetri dopo 1 ora.
- Se la VES è mediamente alta, con valori vicini o poco più alti di 20 millimetri in 1 ora, vi può essere uno stato di gravidanza oppure una infezione causata da batteri come, per esempio, la faringite o una anemia.
- Se la VES è piuttosto bassa, vicina allo 0, la causa può essere una allergia o una eccessiva presenza di globuli rossi nel sangue o uno stato di disidratazione dell’organismo.
Leggi anche:
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
Fattori che fanno aumentare la VES
Il risultato della VES può essere influenzato da alcune condizioni non patologiche o comunque non inerenti ad infiammazione. Fattori che fanno aumentare la VES, sono:
- Sesso femminile
- Età avanzata
- Anemia
- Caldo
- MCV elevato (globuli rossi di dimensioni superiori alla media, es. nella macrocitosi)
- Traumi
- Necrosi tissutale (a seguito di traumi)
- Gravidanza
- Malattie linfoproliferative
- Infiammazioni già superate (il rientro a valori normali può richiedere qualche giorno)
- Post-partum
In presenza di queste condizioni, il valore della VES può apparire elevato anche quando in realtà non è presente un’infiammazione che ne alza il valore.
Fattori che fanno diminuire la VES
Fattori che – al contrario – fanno diminuire la VES, sono:
- Sesso maschile
- Giovane età
- Poliglobulia
- Freddo
- MCV basso (globuli rossi di dimensioni inferiori alla media, es. nella microcitosi)
- Malnutrizione
In presenza di queste condizioni, il valore della VES può apparire normale anche quando in realtà è presente un’infiammazione che ne alza il valore.
Leggi anche: Proteina C reattiva (PCR) bassa, alta, valori, gravidanza, pillola, artrite reumatoide
VES bassa: quali le cause?
Le possibili cause di una VES bassa, sono:
- Danni al fegato: in questo caso è probabile che nel sangue vi sia un basso livello di proteine plasmatiche, che vengono prodotte dal fegato in caso di infiammazione, e che per questo i globuli rossi “galleggino” più a lungo;
- Insufficienza cardiaca: condizione in cui il cuore non è in grado di pompare abbastanza sangue da soddisfare le necessità di tutto l’organismo;
- Iperviscosità del sangue: sindrome in cui il sangue non è abbastanza fluido da essere pompato agevolmente ne vasi sanguigni, causando una circolazione rallentata, affaticamento del cuore e sofferenza di tutto l’organismo;
- Ipofibrinogenemia: malattia in cui il corpo produce meno fibrinogeno del normale, con conseguenze nei processi di cicatrizzazione e coagulazione;
- Anemia falciforme: malattia genetica in cui i globuli rossi hanno una forma allungata, a cilindro oppure a falce. I sintomi sono spossatezza, mal di testa, pelle fredda e pallore.
Leggi anche:
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Lattato deidrogenasi: basso, alto, valori, isoenzimi, quando preoccuparsi
Quali sono i principali sintomi e segni di VES elevata?
Essendo causata da moltissime patologie possibili, non esistono dei sintomi specifici legati ad una VES elevata. Generalmente sono i classici sintomi di tipo infiammatorio, a cui vanno aggiunti i sintomi specifici di ciascuna malattia (infettiva, autoimmunitaria, reumatologica, altro). I sintomi di VES elevata sono quindi compresi in una vasta gamma di manifestazioni, e per questo sono poco utili per inquadrare una specifica patologia, se non affiancati da altri esami bioumorali e/o radiologici, che in prima battuta potrebbero essere emocromo con formula leucocitaria, PCR, creatinina, ionemia, esame urine, e – se sono presenti sintomi respiratori – una radiografia del torace (Rx torace).
Nel caso una velocità di eritrosedimentazione elevata sia un sinonimo di infiammazione acuta, i principali sintomi potranno essere:
- febbre con temperatura corporea elevata al di sopra dei 37.5°C
- dolori articolari o muscolari
- sensazione di freddo a volte accompagnata da brividi, alternata a fasi di sudorazione
- possibili segni di infezione / infiammazione in uno più distretti corporei, come ad esempio:
- arrossamento o tumefazione (gonfiore) della pelle nelle infezioni dei tessuti molli come nel caso di erisipela o di cellulite (con interessamento degli strati sottocutanei più profondi),
- problemi nella minzione come disuria (bruciore mentre si urina) o stranguria (dolore mentre si urina) nel caso vi sia un infezione delle vie urinarie, come ad esempio cistite o pielonefrite
- tosse prodotti a volte accompagnata da difficoltà respiratorie nel caso di un’infezione delle vie aeree (polmonite, bronchite, broncopolmonire, bronchiolite nei bambini)
- dolore addominale, nausea e/o vomito, comparsa di ittero nel caso di un’infezione delle vie biliari o della cistifellea (colangite o colecistite)
- sensazione di gonfiore, tensione e dolore a livello del cavo orale (da escludere presenza di granuloma o ascesso a livello dentale)
- Dolore pelvico o inguinale che si accentua con i rapporti sessuali e al termine di ogni ciclo mestruale: sono sintomi tipici della malattia infiammatoria pelvica.
Se una VES alta è invece legata ad un processo infiammatorio cronico i sintomi più comuni potrebbero essere:
- febbre a carattere altalenante di lieve modesta entità (febbricola)
- dolori articolari accompagnati o meno da tumefazione (gonfiore), arrossamento e sensazione di calore a livello delle articolazioni
- diarrea e dolore addominale ricorrenti nel caso delle malattie croniche intestinali.
- Dimagrimento (calo ponderale), perdita di appetito (iporessia) e di energia (astenia): sono sintomi che devono essere indagati perchè presenti in corso di neoplasia.
Leggi anche:
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
Cosa fare dopo aver letto il risultato?
Dopo aver valutato i risultati della VES, il medico può orientarsi meglio e consigliare altre indagini di approfondimento.
Quale altre analisi fare insieme alla VES?
E’ importante affiancare questa analisi e confrontarla con un altro esame del sangue, la prima citata Proteina C-reattiva (PCR), molto più preciso perché la Proteina C-reattiva è una sostanza presente solo nel sangue delle persone che soffrono di malattie infiammatorie e che, quindi, aumenta quando ci si ammala e scompare a guarigione avvenuta.
Un altro esame che indica la presenza o meno di una infiammazione con cui può essere utile confrontare i risultati di VES e Proteina C-reattiva è l’analisi delle Mucoproteine (alfa -1- glicoproteina acida), un esame utile per valutare se lo stato infiammatorio è dovuto a cause reumatiche.
Leggi anche:
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- MCHC alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
- Basofili alti, bassi, valori normali ed interpretazione
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra anemia ed anemia mediterranea (talassemia)
- Differenza tra anemia e leucemia
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra proteine ed aminoacidi
- Meglio aminoacidi o proteine?
- Differenza tra aminoacidi essenziali e non essenziali
- Differenza tra aminoacidi essenziali e ramificati
- Quando assumere aminoacidi e ramificati per migliorare l’allenamento
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Differenza tra globuli rossi, bianchi e piastrine
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Lingua bianca, impastata, spaccata: cure e rimedi naturali
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Mi dicevano “sei grassa” così decisi che non avrei mangiato più. Mai più. La testimonianza di una paziente anoressica
- Anoressia: le immagini drammatiche di un corpo che non esiste più
- Si mette a dieta e perde 60 kg. La ragione per cui lo fa vi lascerà senza parole
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.
Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.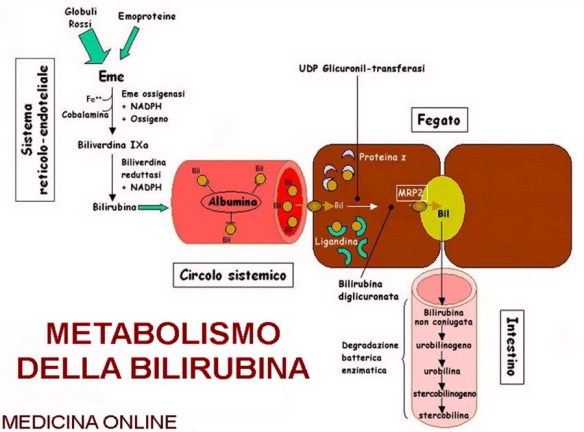
 L’olio di palma viene estratto dai frutti dell’albero della palma. È solido a temperatura ambiente, come il burro e altri grassi animali. Se non viene raffinato, è arancione perché ricco di betacarotene (un precursore della vitamina A). Più utilizzato dall’industria alimentare è l’olio di palmisto, estratto dai semi della stessa pianta. È di colore giallo e contiene una elevata quantità di acido laurico, un acido grasso saturo. L’olio di palma contiene circa il 50% di grassi saturi, mentre l’olio di palmisto può contenerne fino all’80%.
L’olio di palma viene estratto dai frutti dell’albero della palma. È solido a temperatura ambiente, come il burro e altri grassi animali. Se non viene raffinato, è arancione perché ricco di betacarotene (un precursore della vitamina A). Più utilizzato dall’industria alimentare è l’olio di palmisto, estratto dai semi della stessa pianta. È di colore giallo e contiene una elevata quantità di acido laurico, un acido grasso saturo. L’olio di palma contiene circa il 50% di grassi saturi, mentre l’olio di palmisto può contenerne fino all’80%.
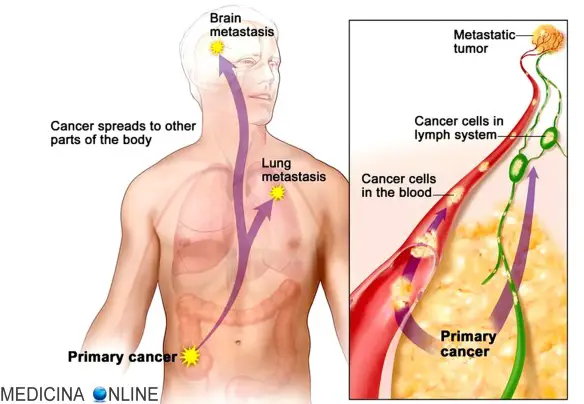 Con “metastasi” in medicina si intende cellule maligne che si staccano dal tumore originario (chiamato “tumore primario“) e – attraverso varie vie come ad esempio il sangue – si diffondono in altri organi più o meno distanti dal sito di origine, dove possono riprodursi e
Con “metastasi” in medicina si intende cellule maligne che si staccano dal tumore originario (chiamato “tumore primario“) e – attraverso varie vie come ad esempio il sangue – si diffondono in altri organi più o meno distanti dal sito di origine, dove possono riprodursi e  Cancro e tumore sono usati spesso come sinonimi, ma non sono due parole necessariamente equivalenti. Il discorso si complica con l’aggiunta di una
Cancro e tumore sono usati spesso come sinonimi, ma non sono due parole necessariamente equivalenti. Il discorso si complica con l’aggiunta di una  Le parole “cancro” e “tumore” sono conosciute da ognuno di noi come patologie spesso molto insidiose, tuttavia non tutti sanno esattamente cosa siano: cerchiamo di capirlo oggi, in generale e senza entrare nello specifico di un singolo tipo di tumore.
Le parole “cancro” e “tumore” sono conosciute da ognuno di noi come patologie spesso molto insidiose, tuttavia non tutti sanno esattamente cosa siano: cerchiamo di capirlo oggi, in generale e senza entrare nello specifico di un singolo tipo di tumore.