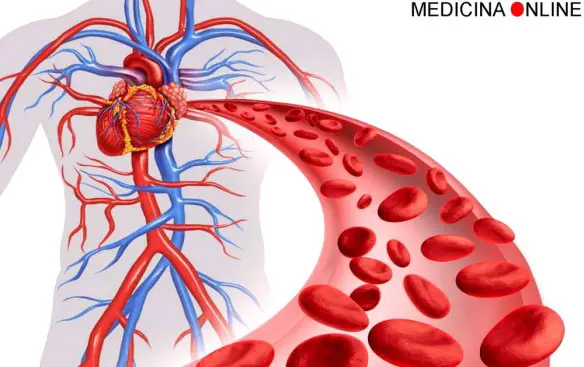
 Il soffio al cuore è uno dei sintomi più comuni tra quelli rilevabili auscultando il muscolo cardiaco. Si manifesta come un rumore particolare dovuto al passaggio del sangue attraverso le valvole. Il flusso non è più laminare, ossia silenzioso, ma diventa turbolento e quindi percepibile. Il soffio al cuore, tranne nei casi in cui si manifesta in persone giovani e sani, è dovuto al passaggio alterato del sangue attraverso i vasi arteriosi, gli apparati valvolari del cuore o comunicazioni delle pareti settali del cuore che normalmente non sono presenti. I vizi congeniti comprendono anche difetti del setto interatriale o interventricolare che possono condizionare un flusso di sangue anormale tra le cavità. Nell’adulto frequentemente il difetto del setto interventricolare si presenta dopo un infarto o dopo un trauma toracico. Quando l’orifizio di una valvola si restringa si crea un ostacolo al normale flusso del sangue, mentre nel caso la valvola non sia in grado di contenere il sangue, si determina un reflusso attraverso la stessa (lo scopo della valvola è quello di consentire il flusso in una sola direzione). In queste circostanze il soffio percepibile è generato dal passaggio del sangue che attraversando una struttura cardiaca anomala, come la valvola o il difetto settale, modifica le caratteristiche del proprio flusso da laminare (silenzioso) a flusso turbolento (rumoroso) e quindi percepibile come soffio.
Il soffio al cuore è uno dei sintomi più comuni tra quelli rilevabili auscultando il muscolo cardiaco. Si manifesta come un rumore particolare dovuto al passaggio del sangue attraverso le valvole. Il flusso non è più laminare, ossia silenzioso, ma diventa turbolento e quindi percepibile. Il soffio al cuore, tranne nei casi in cui si manifesta in persone giovani e sani, è dovuto al passaggio alterato del sangue attraverso i vasi arteriosi, gli apparati valvolari del cuore o comunicazioni delle pareti settali del cuore che normalmente non sono presenti. I vizi congeniti comprendono anche difetti del setto interatriale o interventricolare che possono condizionare un flusso di sangue anormale tra le cavità. Nell’adulto frequentemente il difetto del setto interventricolare si presenta dopo un infarto o dopo un trauma toracico. Quando l’orifizio di una valvola si restringa si crea un ostacolo al normale flusso del sangue, mentre nel caso la valvola non sia in grado di contenere il sangue, si determina un reflusso attraverso la stessa (lo scopo della valvola è quello di consentire il flusso in una sola direzione). In queste circostanze il soffio percepibile è generato dal passaggio del sangue che attraversando una struttura cardiaca anomala, come la valvola o il difetto settale, modifica le caratteristiche del proprio flusso da laminare (silenzioso) a flusso turbolento (rumoroso) e quindi percepibile come soffio.
Leggi anche:
Quando si può manifestare?
Se compare in giovane età, esso è più spesso di tipo “innocente”, dovuto cioè alla velocità dei flussi intracardiaci e vascolari tipici dell’apparato cardiovascolare giovanile che è iperdinamico: per esempio nella prima infanzia la frequenza cardiaca è molto più elevata che nel seguito della vita.
In alcuni casi la presenza di un “soffio cardiaco” con specifiche caratteristiche di intensità, di irradiazione sul torace e di durata è il segno inequivocabile di una malattia cardiaca congenita che deve essere definita con appropriate indagini e seguire uno specifico iter terapeutico e di follow up. Tuttavia grazie al miglioramento della qualità della vita durante la gravidanza, alla diagnosi precoce e alla riduzione della natalità, le malattie congenite del cuore si sono fortemente ridotte negli ultimi 30 anni. Con l’aumentare della vita media sono però aumentate numerose patologie e in particolare, quelle legate al cuore. Il “soffio” al cuore è in grande crescita nella popolazione anziana. Riguarda infatti il 20 per cento delle persone con più di 50 anni e addirittura, nel 4 per cento della popolazione sopra gli 80 anni, è indice di stenosi aortica, cioè di un’ostruzione severa della valvola aortica.
Leggi anche:
Quali sono le cause del soffio al cuore ?
In passato era la malattia reumatica che determinava più frequentemente le alterazioni delle valvole cardiache. Oggi, grazie alle cure e alla migliore qualità di vita della popolazione, questa causa è divenuta marginale. Mentre sono emersi altri aspetti delle malattie valvolari che erano sottostimati o sconosciuti oppure che non erano così manifestamente presenti perché collegati all’invecchiamento crescente della popolazione.
Valvola mitrale
La disfunzione può interessare la valvola mitrale. In molti casi l’insufficienza è dovuta all’alterazione congenita del tessuto che si presenta lasso e fragile, e quindi svolge un lavoro inferiore alla norma. Questo tipo di alterazione ha un’espressione variabile da persona a persona. Pertanto vi sono giovani che manifestano questo problema in modo già clinicamente rilevante, e persone di età più avanzata nelle quali il disturbo è meno serio. Tuttavia, quando questa alterazione è presente, la valvola è più fragile e col tempo tende a presentare un mal funzionamento legato alle alterazioni strutturali che comprendono la rottura delle corde e/o dei lembi valvolari, ossia della struttura anatomica della valvola. Ciò determina la perdita della sua funzione e quindi la sua insufficienza. In questi casi si deve ricorrere all’intervento chirurgico, che oggi è quasi sempre di tipo riparativo, cioè si ricostruisce chirurgicamente la valvola mitrale.
Valvola aortica
La valvola aortica può presentare alterazioni congenite che possono determinare sia stenosi, sia insufficienza. Ciò significa che, invece delle normali cuspidi, la valvola può presentarne solo due, oppure tre, ma con malformazione, per cui la sua funzione risulta compromessa. In questi casi la necessità d’intervenire può dipendere dall’evoluzione nel tempo della disfunzione presente alla nascita. La valvola, infatti, va incontro a processi degenerativi collegati alla perdita progressiva della sua funzione, che può determinare la comparsa dell’insufficienza e della stenosi associata.
Questa patologia è più frequentemente associata ad altre malattie dell’arco aortico come la coartazione istmica, cioè l’ostruzione dell’aorta nel punto di giunzione tra l’arco e l’aorta discendente (stenosi istmica). In caso di insufficienza aortica severa si interviene chirurgicamente, mentre in caso di stenosi istmica dell’aorta si può procedere con la dilatazione del tratto ostruito per mezzo dell’angioplastica transluminale.
Da tenere sottocontrollo
In molti casi il soffio è un disturbo modesto che può essere tollerato tutta la vita, tuttavia è consigliabile un controllo cardiologico almeno una volta all’anno. E’ importante che il cardiologo di un’approriata valutazione ecoacrdiografica al momento della visita. E’ bene ricordare, inoltre, che le persone con lesioni alle valvole cardiache, in particolare di quella mitrale e aortica, sono maggiormente esposte a infezioni endocardiche, cioè alle infezioni che si localizzano sulle valvole. Perciò è fondamentale prescrivere a questi pazienti un’appropriata terapia antibiotica di profilassi, nel caso vadano incontro a eventi traumatici a carico dell’apparato genitale, urinario, e della cavità orale.
Prevenzione
In età avanzata il vizio che principalmente si presenta è la cosiddetta stenosi aortica dell’anziano.
Per prevenire questa patologia è molto importante tenere sotto controllo alcuni fattori di rischio cardiovascolare ed alcune malattie croniche:
- pressione arteriosa sistolica elevata;
- fumo;
- dislipidemia;
- livelli di calcemia (concentrazione di calcio troppo alta causa la calcificazione della valvola aortica);
- insufficienza renale.
Tutti questi fattori, infatti, possono determinare una sclerosi delle cuspidi aortiche, cioè un irrigidimento dei foglietti valvolari dell’aorta. Ciò favorisce la deposizione di calcio a livello dei lembi valvolari ostacolandone l’apertura e innescando un perverso meccanismo di aggravamento dell’ostruzione. In caso di seria stenosi della valvola si rende necessario la sostituzione della valvola aortica.
Quando il soffio non permette una vita normale?
Se il cardiologo, durante i controlli periodici, valuta che il vizio è di modesta entità, la persona può svolgere una vita normale. E’ importante però che si controllino i fattori di rischio, come i valori della pressione, il tasso di colesterolo e di calcio nel sangue e il fumo. Se in età più avanzata la stenosi valvolare si aggrava e compaiono alcuni sintomi come la sincope, l’angina e lo scompenso, di norma la soluzione è chirurgica perché la terapia medica non dà buoni risultati. Spesso la soluzione chirurgica è associata di necessità all’intervento di by pass delle coronarie.
La stenosi aortica dell’anziano è una patologia sempre più frequente sia negli uomini che nelle donne. Tuttavia, queste ultime manifestano problemi legati all’ipertrofia miocardica, perché con l’età il cuore femminile tende a diventare più facilmente ipertrofico di quanto avviene nell’uomo. Quando l’ipertrofia miocardica è molto marcata, anche se l’ostruzione valvolare non appare severa, può essere opportuno l’intervento di sostituzione valvolare per limitare i rischi chirurgici e quelli inerenti al progredire della malattia.
Se una donna soffre di “soffio al cuore” può avere un bambino?
Tutto dipende dalla diagnosi che la presenza del soffio sottintende. Di norma se il disturbo è lieve la donna può tranquillamente avere un figlio. E’importante però che venga seguita nel corso della gravidanza da un cardiologo. Nel caso il soffio sia, invece, l’espressione di una più grave disfunzione cardiaca, allora è bene che la paziente sia informata dei rischi che corrono sia lei che il nascituro. In particolare può verificarsi che il soffio cardiaco sia l’espressione di una disfunzione cardiaca definita come cardiomiopatia “peripartum” o ”post partum”. In questo caso la malattia si manifesta con un ingrandimento del cuore che determina un mal funzionamento della valvola mitrale. Se la donna ha presentato questo problema dopo una gravidanza è consigliabile che non ne affronti altre che sarebbero a grave rischio per lei e per il bambino.
Leggi anche:
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Differenza tra cuore destro e sinistro
- Differenza tra prolasso e insufficienza mitralica
- Differenza tra insufficienza e stenosi valvolare
- Com’è fatto il cuore, a che serve e come funziona?
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Giudicare gli altri sembra essere diventato lo sport nazionale italiano. Senza saper cosa c’è dietro l’esistenza degli altri, la gente frustrata si sente meglio soltanto giudicando ed offendendo la vita degli altri, per prima cosa sui social network come Facebook, dove sembra che l’odio sia diventato il passatempo numero uno di gente che non ha nessuna qualità.
Giudicare gli altri sembra essere diventato lo sport nazionale italiano. Senza saper cosa c’è dietro l’esistenza degli altri, la gente frustrata si sente meglio soltanto giudicando ed offendendo la vita degli altri, per prima cosa sui social network come Facebook, dove sembra che l’odio sia diventato il passatempo numero uno di gente che non ha nessuna qualità.
 Sono 4 milioni le persone con diagnosi di diabete in Italia e circa un milione di malati non sa di soffrirne. Si tratta infatti di una patologia “subdola” – spiegano gli esperti intervenuti a Firenze al convegno ‘3 Days 2017’ – che può essere “totalmente asintomatica, e quindi trascurata, con il rischio di sviluppare complicanze come retinopatia, neuropatia, nefropatia, cardiopatia, piede diabetico, se non tempestivamente diagnosticata e trattata”.
Sono 4 milioni le persone con diagnosi di diabete in Italia e circa un milione di malati non sa di soffrirne. Si tratta infatti di una patologia “subdola” – spiegano gli esperti intervenuti a Firenze al convegno ‘3 Days 2017’ – che può essere “totalmente asintomatica, e quindi trascurata, con il rischio di sviluppare complicanze come retinopatia, neuropatia, nefropatia, cardiopatia, piede diabetico, se non tempestivamente diagnosticata e trattata”. Il famoso bodybuilder statunitense Dallas McCarver è purtroppo deceduto ieri, 22 agosto 2017, secondo alcune fonti in seguito a soffocamento durante l’ingestione di cibo, mentre altre fonti non ufficiali parlano invece di infarto del miocardio improvviso.
Il famoso bodybuilder statunitense Dallas McCarver è purtroppo deceduto ieri, 22 agosto 2017, secondo alcune fonti in seguito a soffocamento durante l’ingestione di cibo, mentre altre fonti non ufficiali parlano invece di infarto del miocardio improvviso.






 Sono una donna di 37 anni, a ottobre scorso ho scoperto di avere un nodulo alla tiroide. Ho fatto l’ecografia, visite endocrinologiche, le analisi sangue, e l’agoaspirato. Analisi tsh 2,85, ft3 3,70, ft4 13,0, tireoglobulina 0,30, calcitonina 0,98, AbTg neg, AbTPO neg. La diagnosi è nodulo benigno Tir 2. A gennaio scorso ho iniziato la terapia soppressiva con eutirox con il tentativo di fare ridurre o quantomeno bloccare la crescita del nodulo (circa 1,6 cm). I valori ormonali dopo circa cinque settimane di assunzione di Eutirox 75 al giorno erano: TSH 0,03; FT3 5,20; FT4 11,8. L’endocrinologo alla visita di controllo mi ha ridotto la terapia, eutirox 75 per sei giorni a settimana. La settimana scorsa ho rifatto le analisi (in ospedale), dopo due mesi dalla riduzione del dosaggio. TSH 0,38 (Rif. 0,35-4,94) FT3 2,56 (Rif. 1,71-3,71) FT4 1,09 (Rif. 0,71-1,48) AAT 1,0 (Rif. 0-34) TPO 0,0 (Rif. 0-12). Non ho ancora fatto vedere le analisi al mio endocrinologo, mi consiglia di continuare con questo dosaggio di tiroxina?
Sono una donna di 37 anni, a ottobre scorso ho scoperto di avere un nodulo alla tiroide. Ho fatto l’ecografia, visite endocrinologiche, le analisi sangue, e l’agoaspirato. Analisi tsh 2,85, ft3 3,70, ft4 13,0, tireoglobulina 0,30, calcitonina 0,98, AbTg neg, AbTPO neg. La diagnosi è nodulo benigno Tir 2. A gennaio scorso ho iniziato la terapia soppressiva con eutirox con il tentativo di fare ridurre o quantomeno bloccare la crescita del nodulo (circa 1,6 cm). I valori ormonali dopo circa cinque settimane di assunzione di Eutirox 75 al giorno erano: TSH 0,03; FT3 5,20; FT4 11,8. L’endocrinologo alla visita di controllo mi ha ridotto la terapia, eutirox 75 per sei giorni a settimana. La settimana scorsa ho rifatto le analisi (in ospedale), dopo due mesi dalla riduzione del dosaggio. TSH 0,38 (Rif. 0,35-4,94) FT3 2,56 (Rif. 1,71-3,71) FT4 1,09 (Rif. 0,71-1,48) AAT 1,0 (Rif. 0-34) TPO 0,0 (Rif. 0-12). Non ho ancora fatto vedere le analisi al mio endocrinologo, mi consiglia di continuare con questo dosaggio di tiroxina? Il soffio al cuore è uno dei sintomi più comuni tra quelli rilevabili auscultando il muscolo cardiaco. Si manifesta come un rumore particolare dovuto al passaggio del sangue attraverso le valvole. Il flusso non è più laminare, ossia silenzioso, ma diventa turbolento e quindi percepibile. Il soffio al cuore, tranne nei casi in cui si manifesta in persone giovani e sani, è dovuto al passaggio alterato del sangue attraverso i vasi arteriosi, gli apparati valvolari del cuore o comunicazioni delle pareti settali del cuore che normalmente non sono presenti. I vizi congeniti comprendono anche difetti del setto interatriale o interventricolare che possono condizionare un flusso di sangue anormale tra le cavità. Nell’adulto frequentemente il difetto del setto interventricolare si presenta dopo un infarto o dopo un trauma toracico. Quando l’orifizio di una valvola si restringa si crea un ostacolo al normale flusso del sangue, mentre nel caso la valvola non sia in grado di contenere il sangue, si determina un reflusso attraverso la stessa (lo scopo della valvola è quello di consentire il flusso in una sola direzione). In queste circostanze il soffio percepibile è generato dal passaggio del sangue che attraversando una struttura cardiaca anomala, come la valvola o il difetto settale, modifica le caratteristiche del proprio flusso da laminare (silenzioso) a flusso turbolento (rumoroso) e quindi percepibile come soffio.
Il soffio al cuore è uno dei sintomi più comuni tra quelli rilevabili auscultando il muscolo cardiaco. Si manifesta come un rumore particolare dovuto al passaggio del sangue attraverso le valvole. Il flusso non è più laminare, ossia silenzioso, ma diventa turbolento e quindi percepibile. Il soffio al cuore, tranne nei casi in cui si manifesta in persone giovani e sani, è dovuto al passaggio alterato del sangue attraverso i vasi arteriosi, gli apparati valvolari del cuore o comunicazioni delle pareti settali del cuore che normalmente non sono presenti. I vizi congeniti comprendono anche difetti del setto interatriale o interventricolare che possono condizionare un flusso di sangue anormale tra le cavità. Nell’adulto frequentemente il difetto del setto interventricolare si presenta dopo un infarto o dopo un trauma toracico. Quando l’orifizio di una valvola si restringa si crea un ostacolo al normale flusso del sangue, mentre nel caso la valvola non sia in grado di contenere il sangue, si determina un reflusso attraverso la stessa (lo scopo della valvola è quello di consentire il flusso in una sola direzione). In queste circostanze il soffio percepibile è generato dal passaggio del sangue che attraversando una struttura cardiaca anomala, come la valvola o il difetto settale, modifica le caratteristiche del proprio flusso da laminare (silenzioso) a flusso turbolento (rumoroso) e quindi percepibile come soffio. Inverno 2017 inizierà il giovedì 21 dicembre. Il solstizio invernale coinciderà anche con la giornata più corta dell’anno. La stagione fredda, ci terrà compagnia fino all’equinozio di primavera, previsto per martedì 20 marzo 2018.
Inverno 2017 inizierà il giovedì 21 dicembre. Il solstizio invernale coinciderà anche con la giornata più corta dell’anno. La stagione fredda, ci terrà compagnia fino all’equinozio di primavera, previsto per martedì 20 marzo 2018. Mediamente è sufficiente assumere 1 grammo di aminoacidi ramificati per ogni 10 kg di massa corporea. Quindi ad esempio una persona sana che pesi 70 kg deve assumere 7 grammi di aminoacidi ramificati, preferibilmente suddivisi prima, durante e dopo l’allenamento. Se lo scopo dell’assunzione di BCAA è il recupero, è preferibile assumerne maggiormente DOPO l’allenamento, a tale proposito leggi anche:
Mediamente è sufficiente assumere 1 grammo di aminoacidi ramificati per ogni 10 kg di massa corporea. Quindi ad esempio una persona sana che pesi 70 kg deve assumere 7 grammi di aminoacidi ramificati, preferibilmente suddivisi prima, durante e dopo l’allenamento. Se lo scopo dell’assunzione di BCAA è il recupero, è preferibile assumerne maggiormente DOPO l’allenamento, a tale proposito leggi anche:  Gli aminoacidi ramificati o BCAA (dall’inglese “branched-chain amino acid”) sono un gruppo costituito dai seguenti aminoacidi:
Gli aminoacidi ramificati o BCAA (dall’inglese “branched-chain amino acid”) sono un gruppo costituito dai seguenti aminoacidi: