 Cos’è il fattore reumatoide?
Cos’è il fattore reumatoide?
Il fattore reumatoide (FR) è un autoanticorpo molto rilevante nell’artrite reumatoide ed in altre malattie autoimmuni. Un autoanticorpo è un anticorpo “alterato” che – anziché essere diretto contro agenti estranei come virus e batteri -, attacca i tessuti propri dell’organismo. Il fattore reumatoide – in particolare – è diretto verso la porzione Fc delle IgG (cioè le immunoglobuline G). Il fattore reumatoide e le IgG concorrono alla formazione di immunocomplessi in grado di contribuire al processo patologico. Non tutti i soggetti con artrite reumatoide possiedono livelli sierici rilevabili di fattore reumatoide; tuttavia, questi soggetti, non sono da considerare sieronegativi. Il fattore reumatoide è anche una “crioglobulina” cioè un anticorpo che precipita dopo raffreddamento di un campione ematico. Può essere sia una crioglobulina di tipo 2 (IgM monoclonale contro IgG policlonali) sia crioglobulina di tipo 3 (IgM policolonale contro IgG policlonale). L’analisi nel sangue con analisi del fattore reumatoide permette di misurare la quantità dell’anticorpo nel sangue, il che può aiutare il medico nella diagnosi dell’artrite reumatoide e di altre malattie autoimmunitarie.
Quando è importante determinare il fattore reumatoide?
La determinazione del fattore reumatoide deve avvenire in tutti i pazienti nei quali si ha rilievo clinico di artrite. È importante considerare che un rilievo positivo non indica necessariamente artrite reumatoide e che, viceversa, un rilievo negativo non la esclude. In parole povere:
- avere un valore troppo alto di fattore reumatoide non indica necessariamente il fatto di essere malati,
- avere un valore normale non indica necessariamente il fatto di NON essere malati.
Nonostante ciò, il valore del fattore reumatoide assume notevole importanza diagnostica e prognostica se associato all’obiettività di altri rilievi tipici dell’artrite reumatoide. In parole semplici: se il valore è alterato e se durante la visita il medico trova importanti segni di una data malattia, diventa più probabile il fatto che il fattore reumatoide positivo indichi realmente la presenza di quella malattia.
Se il fattore è alterato, quali patologie potrebbe indicare?
L’esame è utile nella diagnosi di artrite reumatoide o di sindrome di Sjögren, ma può avere un esito positivo anche in altri casi, tra cui il lupus eritromatoso sistemico e la sclerodermia. Il fattore è anche presente nei pazienti affetti da diverse altre malattie, ad esempio infezioni batteriche, virali e parassitiche protratte e da alcuni tipi di tumore. Il fattore reumatoide generalmente non è utilizzato per monitorare l’andamento della malattia reumatica, anche se può aiutare con l’uso di alcuni farmaci biologici recenti.
Valori normali di fattore reumatoide
Per essere considerato normale, il valore di fattore reumatoide deve essere al di sotto di 20 U.I./ml. In questo caso il fattore reaumatoide viene detto “negativo”. Al di sopra di tale valore, il fattore reumatoide viene detto “positivo”.
Interpretazione dei valori di fattore reumatoide
Alti livelli di FR (sopra a 20 IU/mL) sono indicativi per:
- artrite reumatoide (presente in almeno l’80% dei casi);
- Sindrome di Sjögren (presente nel 95% dei casi);
- Lupus Eritromatoso Sistemico (50% dei casi);
- Sclerodermia (50% dei casi).
Inoltre, c’è una connessione tra i livelli di FR e la gravità della malattia. C’è una buona possibilità di incorrere in falsi positivi, dovuti alla presenza di alcune malattie o di disordini autoimmuni. Queste includono:
- epatiti croniche,
- leucemia,
- dermatomiosite,
- mononucleosi,
- sclerodermia,
- tiroidite di Hashimoto,
- lupus eritematoso sistemico.
In percentuale inferiore al 30% il FR può indicare:
- neoplasie,
- connettiviti,
- paraproteinemie,
- disglobulinemie,
- epatopatie croniche attive,
- infezioni batteriche e virali acute o croniche,
- parassitosi,
- sarcoidosi,
- fibrosi polmonare,
- diabete.
Scarsa specificità e sensibilità del test
Una certa percentuale non trascurabile di persone perfettamente sane potrebbe risultare positiva all’esame, infatti a causa della scarsa specificità e sensibilità del test non può essere usato come esame di screening o come esame che “da solo fa la diagnosi”, ma deve essere inserito in una più ampia indagine diagnostica. Importante notare che la frequenza di esiti falsi positivi dell’esame aumenta con l’età del paziente (dal 5% fino al 20% e oltre negli ultrasessantacinquenni).
Per approfondire:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Leggi anche:
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- MCHC alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
- Basofili alti, bassi, valori normali ed interpretazione
- Emoglobina bassa, alta, cause e valori normali
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra anemia ed anemia mediterranea (talassemia)
- Differenza tra anemia e leucemia
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

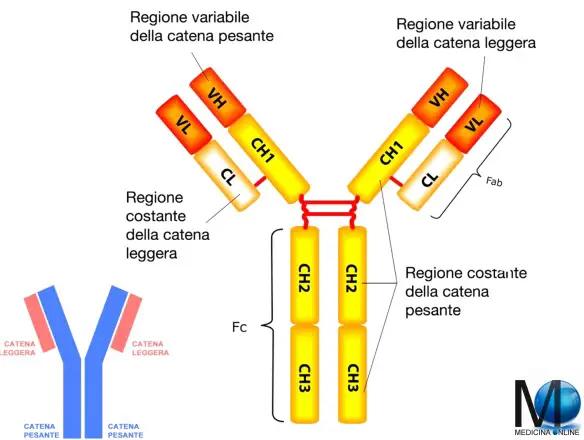 Un autoanticorpo (in inglese autoantibody) è un’immunoglobulina (un anticorpo) che ha come bersaglio una o più sostanze proprie dell’organismo stesso.
Un autoanticorpo (in inglese autoantibody) è un’immunoglobulina (un anticorpo) che ha come bersaglio una o più sostanze proprie dell’organismo stesso.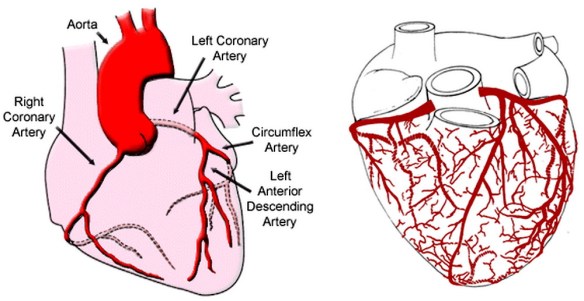 Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore:
Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore: Con “anemia” si intende un gruppo di patologie caratterizzate dalla carenza di emoglobina e, indirettamente, dalla diminuzione dei globuli rossi che la contengono: in questi casi diventa insufficiente il trasporto di ossigeno alle cellule dell’organismo e, di conseguenza, anche la loro produzione di energia, con danni alla funzione del cervello, del cuore e della crescita corporea. Le cause della diminuzione di emoglobina sono svariate: dall’emorragia alla carenza di ferro. Altri tipi di anemia sono causate da malattie ereditarie in cui sono alterati i geni responsabili della produzione di emoglobina. La talassemia, anche chiamata “microcitemia“, per esempio, è un’anemia ereditaria presente in Italia, soprattutto nella zona del delta del Po e in Sardegna.
Con “anemia” si intende un gruppo di patologie caratterizzate dalla carenza di emoglobina e, indirettamente, dalla diminuzione dei globuli rossi che la contengono: in questi casi diventa insufficiente il trasporto di ossigeno alle cellule dell’organismo e, di conseguenza, anche la loro produzione di energia, con danni alla funzione del cervello, del cuore e della crescita corporea. Le cause della diminuzione di emoglobina sono svariate: dall’emorragia alla carenza di ferro. Altri tipi di anemia sono causate da malattie ereditarie in cui sono alterati i geni responsabili della produzione di emoglobina. La talassemia, anche chiamata “microcitemia“, per esempio, è un’anemia ereditaria presente in Italia, soprattutto nella zona del delta del Po e in Sardegna.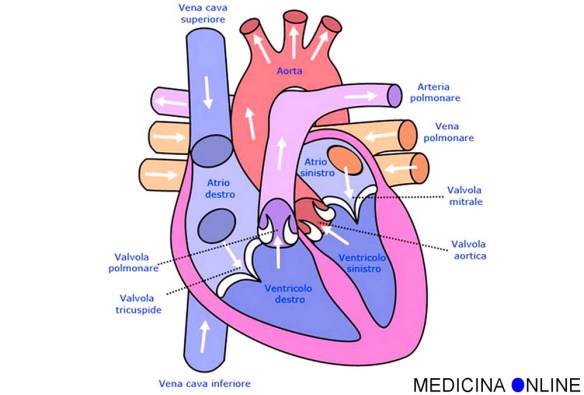 Con “cuore” si intende l’organo muscolare cavo a forma di tronco di cono che costituisce il centro propulsore del sangue all’interno dell’apparato circolatorio, posto al centro della cavità toracica, precisamente nel mediastino anteriore fra i due polmoni, dietro lo sterno e le cartilagini costali, che lo proteggono come uno scudo, davanti alla colonna vertebrale, da cui è separato dall’esofago e dall’aorta, e appoggiato sul diaframma, che lo separa dai visceri sottostanti. Il cuore è rivestito da una membrana, il pericardio, ed è formato da un particolare tessuto chiamato miocardio.
Con “cuore” si intende l’organo muscolare cavo a forma di tronco di cono che costituisce il centro propulsore del sangue all’interno dell’apparato circolatorio, posto al centro della cavità toracica, precisamente nel mediastino anteriore fra i due polmoni, dietro lo sterno e le cartilagini costali, che lo proteggono come uno scudo, davanti alla colonna vertebrale, da cui è separato dall’esofago e dall’aorta, e appoggiato sul diaframma, che lo separa dai visceri sottostanti. Il cuore è rivestito da una membrana, il pericardio, ed è formato da un particolare tessuto chiamato miocardio.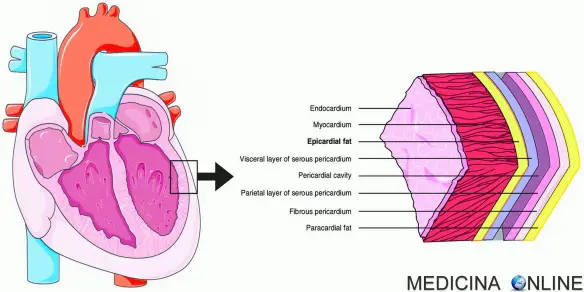
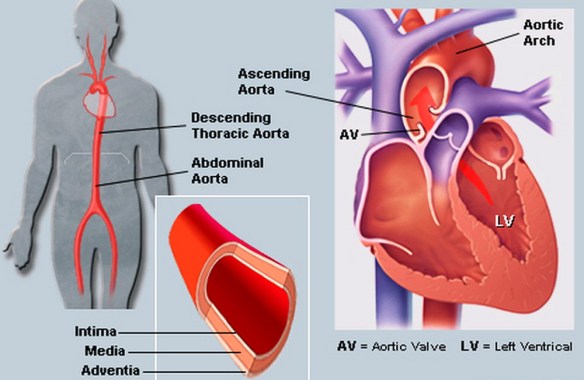 Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore; il sangue ossigenato dal ventricolo sinistro del cuore verso tutti gli organi del corpo ed il sangue poco ossigenato dal ventricolo destro del cuore verso i polmoni (tramite le arterie polmonari); le più grosse arterie si ramificano in arterie sempre più piccole, fino a costituire i piccoli capillari sanguigni.
Le arterie sono i vasi sanguigni che trasportano il sangue in allontanamento dal cuore; il sangue ossigenato dal ventricolo sinistro del cuore verso tutti gli organi del corpo ed il sangue poco ossigenato dal ventricolo destro del cuore verso i polmoni (tramite le arterie polmonari); le più grosse arterie si ramificano in arterie sempre più piccole, fino a costituire i piccoli capillari sanguigni.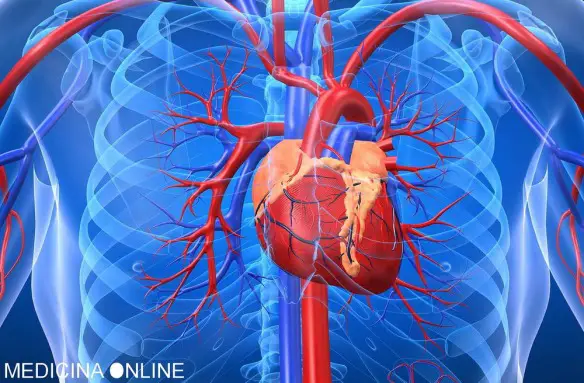 Il cateterismo cardiaco è uno dei test invasivi utilizzati in cardiologia, per lo studio del cuore e del suo funzionamento, utile soprattutto nella diagnosi e lo studio di varie patologie, come:
Il cateterismo cardiaco è uno dei test invasivi utilizzati in cardiologia, per lo studio del cuore e del suo funzionamento, utile soprattutto nella diagnosi e lo studio di varie patologie, come: